Gråstarrsoperation
– och sedan?
Eva Mönestam
Docent, överläkare
Ögonkliniken, Norrlands universitetssjukhus
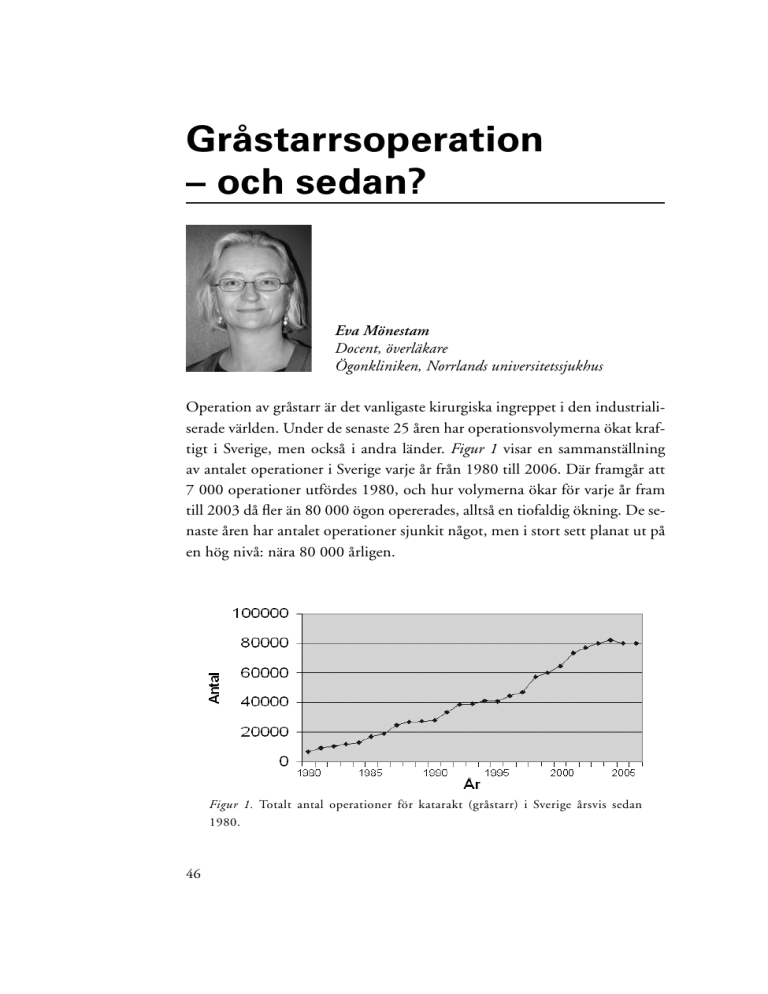
Operation av gråstarr är det vanligaste kirurgiska ingreppet i den industrialiserade världen. Under de senaste 25 åren har operationsvolymerna ökat kraftigt i Sverige, men också i andra länder. Figur 1 visar en sammanställning
av antalet operationer i Sverige varje år från 1980 till 2006. Där framgår att
7 000 operationer utfördes 1980, och hur volymerna ökar för varje år fram
till 2003 då fler än 80 000 ögon opererades, alltså en tiofaldig ökning. De senaste åren har antalet operationer sjunkit något, men i stort sett planat ut på
en hög nivå: nära 80 000 årligen.
Figur 1. Totalt antal operationer för katarakt (gråstarr) i Sverige årsvis sedan
1980.
46
Totalt utfördes ca 79 000 operationer i Sverige 2006, vilket innebär 8,8 operationer per 1 000 invånare. Vår operationsfrekvens är hög jämfört med andra
länder, även om man tar hänsyn till att andelen individer över 65 års ålder är
stor i det svenska samhället. Sannolikheten för att en invånare i Sverige ska
opereras för grå starr någon gång under sin livstid är idag högre än 30% och
den siffran kommer förmodligen att öka med tiden.
Den viktigaste orsaken till att gråstarroperationer blivit allt vanligare är en
ständigt förbättrad operationsteknik. Före mitten på 1980-talet innebar en
gråstarroperation att ögat lämnades utan lins och man fick kompensera detta
med tjocka glasögon, s.k. starrglas. De gav stora problem för sina bärare, delvis genom att vara tunga på näsan men också genom att de av optiska skäl,
pga. den höga styrkan hos linserna, gav problem med synfunktionen, framför
allt ett mycket mindre synfält än normalt.
Dåtidens operationsteknik var dessutom sådan att man huvudsakligen opererade då starren var ”mogen”, eftersom operationen var lättare att genomföra
då. Med mogen menar man att ögats lins är helt tät och synen kraftigt nedsatt. Starrglasen och operationstekniken medförde att man då väntade länge
innan man gick till operation.
I mitten av 1980-talet kom metoden att operera in en liten plastlins i ögat
istället för att ha de tjocka starrglasen. Det var en revolution för de opererade
patienternas synfunktion. Efter operationen blev synfunktionen i stort sett
normal om ögonen i övrigt var friska, vilket var en stor skillnad jämfört med
synproblemen före operationen.
Mindre snitt med tiden
Utvecklingen av den kirurgiska tekniken har fört med sig att man har lärt sig
operera grå starr genom allt mindre operationssår. Sårets längd har minskat
kraftigt, framför allt under 1990-talet. Normallängden 1990 var 9 mm, eftersom man då opererade bort gråstarren genom att pressa ut linskärnan ur
ögat och den har en diameter på just 9 mm. 1992 kom tekniken att sönderdela linskärnan med ultraljud hit till Umeå. Då kunde man krympa snittets
längd till 6 mm, som var diametern på den hårdplastlins som opererades in.
Omkring 1995 kom tekniken att tillverka den nya linsen av ett mjukt plastmaterial. Genom att vika ihop en mjukplastlins med diametern 6 mm kun-
47
de man krympa snittets storlek ytterligare, ner till 3.5 mm. Under åren från
2000 och framåt har utvecklingen fortsatt mot allt mindre och mindre operationssår. För närvarande (2007) är storleken på snittet 2.3 mm och prognosen för år 2010 är att operationssåret har en längd på 2 mm.
Varför vill man då minska snittets storlek? Svaret är ”ju mindre operationssår
desto snabbare läkning”. I början av 1990-talet fick de flesta patienter vänta
2–3 månader efter operationen, ibland längre, innan de kunde prova ut nya
glasögon. De senaste tio åren har läkningstiden endast varit några veckor och
de flesta kan prova ut glas redan efter en månad.
Ett annan viktigt skäl till att så många opereras för gråstarr, är att antalet
äldre i västvärlden ökar. I och med det finns helt enkelt fler personer som
utvecklar gråstarr, eftersom sjukdomen blir vanligare med ökande ålder. En
tredje viktig aspekt är att det moderna samhället med många TV-kanaler,
bilkörning i allt högre åldrar, ökande behov av datorer etc. gör att vårt krav
på god synfunktion ständigt ökar. Äldre människor i dagens samhälle har en
mindre tolerans än tidigare för nedsatt synfunktion genom gråstarr och de
vill ha den åtgärdad.
Ytterligare en orsak till den kraftiga ökningen av gråstarroperationer är att
dagens operationsteknik fungerar bättre om patienten inte har en mogen gråstarr. Det är helt enkelt lättare att operera och därmed säkrare, med mindre
risk för komplikationer, om man inte väntar tills gråstarren är helt tät, utan
går in tidigare i sjukdomens förlopp.
Lokalbedövning räcker
Jag ska nu visa hur vi opererar idag. Ordet ”idag” är viktigt eftersom vi har
haft en fantastisk utveckling de senaste 20 åren och den är inte slut än: Om
jag skulle stå här om 3–4 år och berätta kanske det har ändrat sig helt. Men
så här gör vi nu.
Märkligt nog behövs inte så mycket bedövning för att operera ett öga, i varje
fall inte för gråstarr. Till börja med bedövar man ögats yta med en eller ett par
bedövningsdroppar. Därefter läggs ett 2,3 mm långt snitt vid sidan, på gränsen mellan hornhinnan och vitögat, se figur 2. Snittet läggs på ett speciellt sätt,
lite trappstegsformat för att bli självslutande. Normalt syr man alltså inte igen
efteråt utan ögat håller tätt ändå. När snittet är gjort sprutas en liten mängd
48
Figur 2. Strecket i utkanten av pupillen (vid
pilen) visar snittets placering vid en modern
gråstarrsoperation.
bedövande och pupillvidgande medel in i ögat. Den tekniken fungerar mycket
väl. Det är sällan som någon patient upplever någon större smärta under operationen. Därefter gör man en liten rund öppning, ca 5 mm i diameter, framtill
i linsens hölje, ”linskapseln”, och går in med ett slags ultraljudssug som finfördelar och suger ut linsens innehåll. Figur 3 visar hur det går till. Det mesta av
linskapseln lämnas kvar och där stoppar man in plastlinsen som därmed hålls
på plats av höljet. Den nya linsen hamnar alltså på samma plats där ögats gråstarrförändrade lins suttit. Figur 4 visar den ser ut. Den är ca 6 mm i diameter
och kan inte vara mycket mindre, då får man problem genom att ljuset passerar bredvid den. Men hur ska man få in den genom ett snitt som bara är 2,75
mm? Jo, man rullar ihop den som på figur 5. Oftast behöver man inte sy ihop
såret utan det håller tätt av sig självt. Operatören kontrollerar dock alltid att
snittet håller. Om det läcker syr man ett litet stygn som dock inte behöver tas
bort eftersom tråden löses upp och försvinner av sig själv med tiden. Operationen avslutas med en liten mängd bakteriedödande medel i ögat. I normalfallet tar en gråstarroperation 12–15 minuter.
Figur 3. Linsen sönderdelas med ultraljud
och sugs ut, linskapseln lämnas kvar. På bilden syns även den runda öppning man gjort
i linsens hölje.
49
Figur 4. Den plastlins som sätts in i
ögat vid en gråstarroperation är ca 6
mm i diameter men mjuk nog att
kunna föras in via ett 2,75 mm långt
snitt. Jfr figur 5.
Figur 5. Den nya plastlinsen rullas
ihop på ett standardiserat sätt och
passerar genom det lilla snittet med
hjälp av en injektor, ett rör som används för att placera linsen i ögats
linskapsel.
Läkning och komplikationer
Rutinmässigt får patienten ta en kortisondroppe tre gånger dagligen i tre veckor efter operationen för att minska den inflammation som alltid uppstår när
man opererar inuti ögon.
De första dagarna bör den nyopererade undvika att gnugga eller trycka på
ögat. Det beror på att tätningen i snittet inte håller för hur stor påfrestning
som helst. Dammiga arbeten bör också undvikas första veckan eftersom det
finns ett sår på ögat. Skräp i ögat kan föra med sig bakterier och sådana vill
man undvika under läkningstiden. Att böja sig fram eller lyfta är däremot
inga större problem, det skadar inte. Det är vanligt att det nyopererade ögat
är känsligt för starkt ljus. Solglasögon utomhus då solen skiner starkt är en
bra lösning. En månad efter operationen kan man gå till sin optiker för att
byta glas om man behöver det.
Det är inte vanligt med komplikationer under och/eller efter en gråstarroperation. De mest förekommande problemen är svullen hornhinna och/eller att ögats tryck är för högt. Dessa problem brukar gå över på några dagar,
ibland efter behandling.
50
Sedan kan det hända att linsens hölje (som alltså skall vara kvar i ögat för att
hålla fast plastlinsen) går sönder så att man inte kan fästa plastlinsen på vanligt sätt och då måste man sy fast plastlinsen. Att få bakterieinfektion i ögat
efter operationen är ovanligt men allvarligt, mindre än en per 1 000 opererade drabbas. Det finns även komplikationer som svullnad i gula fläcken och
näthinneavlossning, vilken kan komma flera år efter operationen.
93 procent får bättre synskärpa
Vår egen forskning vid ögonkliniken, NUS, har visat att 93 procent av patienterna får bättre synskärpa på det opererade ögat. Det ska ses mot bakgrunden att ett antal gråstarroperationer görs av medicinska skäl, vilket innebär att
man inte förväntar sig någon synförbättring utan opererar för att kunna behandla eller följa förloppet av andra ögonsjukdomar, t.ex. diabetes eller grön
starr. Räknar man bort dessa patienter får 96 procent bättre synskärpa efter
en gråstarroperation.
Hela 89 % av de opererade upplever sin synfunktion som bättre fyra månader efter operationen. ”Synfunktion” är ett bredare begrepp än bara synskärpan, den som mäts på syntavlan. Hur man upplever synfunktionen mäts
med en enkät före och fyra månader efter operationen. Det gäller om och i
hur hög grad man upplever problem vid olika synkrävande aktiviteter, bl.a.
läsning, TV-tittning, matlagning och bilkörning.
Många patienter som opereras har grå starr på ett öga och ett friskt andraöga
med normal synskärpa. Det är anledningen till att en mindre andel av de opererade patienterna upplever bättre synfunktion (89 %) än de som uppger bättre
synskärpa (93 %). Om man har ett friskt öga med bra syn är sannolikheten
mindre för stora synfunktionsproblem pga. grå starr på det andra ögat.
Samtidig annan ögonsjukdom
Den vanligaste ögonsjukdomen som förekommer samtidigt med gråstarr är
åldersförändringar i gula fläcken. Det är förståeligt eftersom båda åkommorna är vanliga hos äldre personer. Förändringarna i gula fläcken är också den
vanligaste orsaken till nedsatt syn efter en gråstarroperation. Det är viktigt att
behandlande läkare informerar patienter med åldersförändringar att de inte
kan förvänta sig fullgod syn efter operationen. Ibland vet man dock inte om
51
att det finns sådana förändringar innan operationen gjorts, vilket kan bero på
att gråstarren skymmer insynen i ögat.
De flesta patienter med både åldersförändringar i gula fläcken och gråstarr
har emellertid god nytta av operationen. Synfunktionen förbättras oftast, även
om synskärpan inte stiger så mycket. Vår egen och andras forskning har visat
att just bättre synfunktion, dvs. hur man klarar att utföra synkrävande aktiviteter, är viktigast för hur patienterna upplever operationsresultatet.
Synfunktionen är bara delvis beroende av synskärpan. Om man har bra
synskärpa har man bra synfunktion men andra faktorer har också stor betydelse, bl.a. bländningskänslighet och kontrastseende (att kunna se grå bokstäver på en tavla).
Den näst vanligaste ögonsjukdom som förekommer samtidigt med gråstarr
är grön starr. För dessa patienter gäller att den synnedsättning de har fått om
synnerven skadats av det höga ögontrycket inte går att bota. Ofta blir synen
lite bättre av en gråstarroperation eftersom den del av synnedsättningen som
beror på gråstarren tas bort. Men helhetsresultatet beror på hur skadad synnerven är av ögontrycket. Ögon med grön starr mår dock i allmänhet bra av
att gråstarren opereras eftersom ögontrycket ofta sänks något. Därmed blir
grönstarrsjukdomen lättare att behandla med mindre behov av trycksänkande
ögondroppar och mindre risk för fortsatt synnervsskada av grönstarren.
Fem år efter gråstarroperationen har två tredjedelar av de patienterna oförändrad synskärpa på det opererade ögat jämfört med några månader efter
operationen. En tredjedel har sämre syn, och den vanligaste orsaken är då
uppkomst eller försämring av åldersförändringar i gula fläcken.
När det gäller synfunktionen har det på fem år bara skett marginella förändringar. På en skala från 0 till 100, där 0 betyder ingen som helst synfunktion och 100 inga problem att utföra synkrävande aktiviteter, hamnar genomsnittsvärdet från synfunktionsenkäten på 91 fyra månader efter operationen
för att sjunka till 87 fem år senare. Då måste man beakta att en så stor andel
som 71 % av de tillfrågade har fått båda ögonen opererade för grå starr. Med
tanke på att patienterna dessutom är fem år äldre är dessa långtidsresultat att
betrakta som goda.
52
Sverker Olofsson: Visst får hon det att låta enkelt? En fråga bara: Om jag
har riktig tät starr, hur kan du avgöra vilken lins som du ska peta in?
Eva Mönestam: Vi mäter ögat med en speciellt apparat och sedan räknar en
dator ut det hela, för det här är ju ren optik.
Sverker Olofsson: Men den nya linsen gör inte att jag slipper mina svindyra progressiva glasögon?
Eva Mönestam: Det finns finlir i form av inopererade linser som man också
kan se på nära håll med, men det har väl inte slagit igenom fullt ut.
Sverker Olofsson: När du berättade om den här operationen tänkte jag på
mig själv som patient... måste jag hålla ögat blick stilla i 12–15 minuter?
Eva Mönestam: Det brukar inte vara något problem, för vi opererar ju i ett
mikroskop med en ganska häftig lampa så att man blir totalt bländad. När vi
går in med instrumenten brukar det vara svårt att röra ögat nämnvärt även
för den som vill det.
Sverker Olofsson: Det tycker jag låter besvärligt. Det är inte som hos tandläkaren att man far dit med tungan, utan man måste hålla ögat stilla?
Eva Mönestam: De flesta klarar det. Det finns ju ögonlockshållare så man
behöver inte fundera på att hålla ögat öppet.
Sverker Olofsson: Sedan undrar jag bara: Var det medvetet eller…? Tänkte ni på att hon sade att snittet ska vara ungefär 2,3 millimeter?
Eva Mönestam: Ibland får man vidga 0,1 mm, men det beror på vilken lins
som används.
Sverker Olofsson: Så i själva snittet pratar ni alltså om tio- eller hundradels millimeter?
Eva Mönestam: Ja, ingen går nog över 3 mm numera.
53










