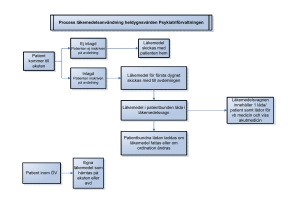
Titel (markera respektive text och ersätt med Din egen
advertisement

Förbättringskunskap Författare: Gustav Frilund, Linus Linder, Patrick Monsert, Jens Pålsson, Nicklas Rask, David Ånhammar Kurs: SJSE19 Termin: 5 Skriftlig rapport Våren 2016 Lunds universitet Medicinska fakulteten Nämnden för omvårdnadsutbildning Box 157, 221 00 LUND Problemområde och bakgrund Sjuksköterskor på avdelning X har efterfrågat ett införande av läkemedelsvagn. Anledningen till införandet är att sjuksköterskorna anser att det är inte är optimalt att bereda läkemedel i läkemedelsrummet på grund av begränsad arbetsyta och olika störningsmoment. Efter att grupp 1 har gjort en riskanalys av införandet av läkemedelsvagnar på en medicinavdelning ska nu vi granska och utvärdera deras åtgärder. Enligt vårdhandboken (2015) ska läkemedel förvaras i ett låst utrymme dit obehöriga ej har tillträde. Personal som hanterar läkemedel ska ha professionella kläder som överensstämmer med de vårdhygieniska föreskrifterna, kunna arbeta i en ostörd miljö med god belysning samt uppfylla kraven på säkerhet för att minimera riskerna av förväxling mellan läkemedel. När läkemedelsvagnen inte används ska den vara låst och förvaras säkert. Socialstyrelsen utvecklar detta i sina föreskrifter och allmänna råd om läkemedelshantering i hälso- och sjukvården (2015), där de menar att det utrymme som läkemedel förvaras i ska vara anpassat till verksamhetens inriktning och omfattning. Dock får läkemedel som behöver vara lätt tillgängliga förvaras utanför läkemedelsrummet, om det är förenligt med säker hantering. Enligt Lindh & Sahlqvist (2012) finns det särskilt en aspekt att ha i åtanke vid införande av en ny utformning av en avdelning. De menar att utrustning och förråd ska standardiseras, alltså vara likartade för att minimera misstag. Denna aspekten underlättar för personal som arbetar på flera olika avdelningar. Läraktivitetens syfte Vi ska i denna uppgift utifrån en verksamhetschefs perspektiv granska och utvärdera risker och åtgärder för att få en djupare förståelse för hur förbättringsarbete kan säkra kvaliteten inom vården. 1 Metod Vi har använt oss av angiven kurslitteratur och vid artikelsökning använde vi oss av databasen PubMed. De sökord som användes var: Drug trolley, Nursing, Drug rounds, Interruption. Vi har i arbetet använt oss av Nolan´s modell PGSA, vilken kan beskrivas som en process för att testa lösningar på problem. Det är inte begränsat enbart till sjukvården, utan tillämpas i flera olika typer av verksamheter världen över. Akronymen står för planera, gör, studera och agera. Under ”planera” ställs i processen frågor såsom ”Vad är målet?”, ”Vad tror du kommer hända?”, ”Vad är planen för testet av förändringen?”. Under ”gör” så genomför man testet och dokumenterar problem och eventuella oväntade iakttagelser. Frågor relaterade till ”studera” kan vara ”Hur blir resultaten i jämförelse med vad som förväntades?” och ”Vad är lärdomen av testet?”. Till sist under ”agera” ställs till exempel frågorna ”Vilka förändringar bör göras?” samt ”Vad blir nästa test?” (Sherwood & Barnsteiner, 2013). Resultat Grupp 1 identifierade följande risker och åtgärder för dessa, vilka vi kommenterat individuellt. R2.2.1 Risken att ergonomi och arbetsmiljö försämras för sjuksköterska och övriga yrkesgrupper då vagnen tar plats i arbetsutrymmet Föreslagen åtgärd av tidigare grupp angående ovanstående risk: Åtgärder för risken att ergonomi och arbetsmiljö försämras för sjuksköterska och övriga yrkesgrupper då vagnen tar plats i arbetsutrymmet kan vara att undvika att ta in vagnen i patientsalen och att istället stanna och iordningställa läkemedlen i korridoren. Alternativt kan arbetet planeras i samband med rapport, så att olika yrkesgrupper inte behöver vara i patientsalarna samtidigt. Vår kommentar: Att ta med vagnen in i patientsalen anser vi som verksamhetschef kan vara problematiskt då personal där fortfarande lätt blir avbruten av övrig personal och andra patienter och det kan då bli ett störningsmoment. Om man åtgärdar detta genom att flytta ut vagnen i korridoren utanför salen försvinner syftet med läkemedelsvagnen markant och man 2 är här fortsatt i vägen då det ofta är mycket spring och folk i rörelse ute i korridorerna. Att planera tidpunkter för sjuksköterskans arbete med iordningsställande av läkemedel i patientsalen i förväg, i samband med rapport, anser vi kan bli svåruppnåeligt. En organisation som vård- och omsorg är såpass oberäknelig och föränderlig, var dag är inte är den andra lik. Gällande den berörda risken är vårt förslag att återgå till att använda ett läkemedelsrum då vinsten av användningen av en läkemedelsvagn här är mindre än problemen som uppstår, alternativt att läkemedelsvagnen användas på sjuksköterskeexpeditionen. R2.2.2 Risk för förhindrad framkomst, risk för förhindrad framkomst vid hjärtstoppslarm eller annan akutsituation Föreslagen åtgärd av tidigare grupp angående ovanstående risk: Åtgärder för risk för förhindrad framkomst kan vara utreda möblering i allmänna utrymmen och patientsalar och att ta bort onödiga möbler i korridoren till förmån för läkemedelsvagnar, på så sätt undviker man att lokalerna blir överfulla. Ett sätt för att minimera risken för förhindrad framkomst vid hjärtstoppslarm eller annat akutlarm är att markera ytor för utrymningsväg och akutlarmsvägar där läkemedelsvagnen inte får placeras. Vår kommentar: Ett av problemen med läkemedelsvagnen är att den är stor, otymplig och tar mycket plats oavsett var den står. Att ta bort möbler som fåtöljer och stolar från korridorerna, till förmån för läkemedelsvagnen kan bidra till att försämra miljön för patienterna som vistas på avdelningen. Det skulle även resultera i en sämre miljö för anhöriga på besök, då det givetvis är av vikt att dessa har möjlighet till en komfortabel plats att vila eller prata med sina anhöriga. Det kan vara så att det på vissa avdelningar finns överflödiga möbler i korridorerna som skulle kunna tas bort, men i nuläget är vi som avdelningschefer inte medvetna om att detta är fallet. Att ha markerade ytor där vagnen inte får stå vid akuta situationer är en bra åtgärd, men vagnen kan fortfarande komma i vägen då det vid en given akut situation är mycket folk i rörelse, och personal snabbt måste in i rummet samtidigt som vagnen skall köras ut för att göra plats för personal. Boztepe et al. (2014) visar att sjuksköterskor upplever oro vid läkemedelsberedning då de arbetar in en stressig miljö. Detta är något som införandet av läkemedelsvagn kan bidra till, arbetet vid denna, placerad i en korridor eller patientsal, resulterar i exponerad personal och 3 därmed en onödig stressfaktor. Dessa risker minimeras om personal istället står i ett optimerat utformat läkemedelsrum och får arbeta ostört i en då markant lugnare miljö. R2.3.1 Risk för fel vid iordningställandet r/t störningsmoment Föreslagen åtgärd av tidigare grupp angående ovanstående risk: Åtgärder för risken att läsa fel på patientens läkemedelslista relaterat till olika störningar från TV:n, patienter eller kollegor kan vara att komma överens inom personalgruppen att inte samtala vid läkemedelsdelning, att ta för vana att stänga av TV:n i patientsalen alternativt att föra in rutiner för att iordningsställa läkemedel utanför patientsalen. Då det är en skyldighet att hantera läkemedel säkert ska inte störningsmoment under iordningställandet få ske (Lindh & Sahlqvist, 2012). Vår kommentar: Lindh & Sahlqvist (2012) listar artiklar för att exemplifiera problematiken med störningsmoment utanför sjuksköterskans egen kontroll. Även om personalen kommer överens om att inte prata med varandra under läkemedelsutdelning och ha läkemedelsvagnen utanför patientsalarna kan dock även patienter komma ut och störa i korridorerna. Patienter kan komma ut i korridoren och ställa frågor till sjuksköterskan under medicinutdelning. Detta kan föranleda risker som att läsa fel i patientjournaler och därmed även i aktuell ordination. Sålunda är det ett bättre alternativ att ha patientvagnen i sjuksköterskeexpeditionen och på så sätt förhindra potentiella störningsmoment från patienterna. I teamrummet uteblir störningsmoment från patienter, personal, TV och andra bakgrundsljud. R2.3.2 Risk att vagn lämnas oövervakad - med risk för stöld eller sekretessbrott som följd. Föreslagen åtgärd av tidigare grupp angående ovanstående risk: Åtgärder vid risken att läkemedelsvagnen lämnas obevakad eller olåst kan vara bestämmelser om att läkemedelsvagnen hålls i korridoren istället för patientsalen samt att läkemedelsvagnen skall hållas låst alternativt finnas inom synhåll då den inte används (Willhelmsson et al., 2013). Datorn skall även stängas av eller låsas då den är utom synhåll. Genom att hålla ett lugnare klimat på arbetsplatsen med fler resurser ger det sjuksköterskan större möjligheter att följa dessa säkerhetsrutiner. 4 Vår kommentar: Att ha en vagn med teknologi som låser vagnen utan sjuksköterskans aktiva inblandning kan vara ett bra alternativ till att stölderna ska utebli. Denna lösning kan innebära ett mindre riskmoment när sjuksköterskan lämnar vagnen olåst. Det kan också vara bra för sjuksköterskan att ha en uppgift mindre att tänka på. Enligt Hodges et al. (2015) kan införandet av ett alarm på läkemedelsvagnen minska risken för att lämna vagnen oövervakad och därmed minska risken för stöld. I studiens resultat redovisas hur alarmet börjar pipa när sjuksköterskan lämnar vagnen för att till exempel gå in i patientsalen för administrering av läkemedel. Över en veckas period minskade tillfällena av att läkemedelsvagnen lämnades oövervakad från 13 tillfällen till 3 tillfällen efter att alarmet installerades. Alarmet ska kunna användas för att göra personalen mer medvetna om sitt beteende och därmed få en ökad patientsäkerhet. Vi anser att det kan vara värt att satsa på införandet av alarm på läkemedelsvagnar på grund av att det är en relativt enkel åtgärd med ett till synes bra resultat. R4.4.3 Risk för bristande kontroll i händelse av narkotikasvinn Föreslagen åtgärd av tidigare grupp angående ovanstående risk: Åtgärder vid risk för bristande kontroll i händelse av narkotikasvinn kan vara att föra in rutiner om att förvara en narkotikapärm i vagnen, där alla uttag registreras och balansräkning sker. Genom att installera lås som öppnas med ID-kort på vagnarna, och vagnar som låser sig själva tror vi även att man kan minska denna risk Vår kommentar: Enligt vårdhandboken (2015) är narkotika beroendeframkallande och har euforiserande effekter, narkotika ska alltid ska förvaras inlåst. Att förvara dessa preparat inlåsta i en mobil enhet är inte optimalt, då det ökar risken för stöld. Vid förvaring i en läkemedelsvagn blir risken stor att obehöriga får tillträde till narkotikapreparat då den mänskliga faktorn kan leda till att narkotika glöms på vagnen eller inte låses in korrekt. Preparaten bör hållas inlåsta i läkemedelsrummet även om det blir aktuellt att införa läkemedelsvagnar på avdelningen. Om vagnen då är placerad på avdelningen utan uppsikt kan andra patienter, anhöriga eller obehörig personal få tillgång till dessa preparat. Enligt Boztepe et al. (2014) kan det också bli problematiskt att kontrollräkna narkotika på en läkemedelsvagn då arbetsytan är begränsad samtidigt som det är lätt att bli störd och tappa räkningen ute på avdelningen. Enligt Vårdhandboken (2015) ska en narkotikapärm finnas tillhands vid beredning av narkotika, därför anser vi att åtgärdsförslaget om en narkotikapärm är befogat. Gällande lås som öppnas med ID-kort anser vi att detta är ett alternativ, men enligt Hodges et 5 al. (2015) kan alarm på läkemedelsvagnen minska risken för stöld. Vi anser därför att detta beprövade redskap är mer lämpligt. Vi anser att det bästa alternativet vid införande av läkemedelsvagnar är att narkotikan fortsatt är inlåst i läkemedelsrummet medan de övriga läkemedlen kan finnas i vagnen. Detta resulterar i mindre personal i läkemedelsrummet vid läkemedelsberedning, då det endast är de narkotikaklassade preparaten som tillbereds, vilket innebär att sjuksköterskan inte behöver oroa sig för att narkotika lämnas obevakad på avdelningen. R5.5.3 Risk för felaktigt iordningsställande av läkemedel relaterat till trängsel i läkemedelsrum. Föreslagen åtgärd av tidigare grupp angående ovanstående risk: Åtgärder vid risk för felaktigt iordningsställande av läkemedel relaterat till trängsel i läkemedelsrum kan vara att se över möbleringen så att rummen blir mindre trånga. Genom att komma överens inom personalgruppen om rutiner rörande läkemedelsdelning, exempelvis att inte prata i läkemedelsrummet - i enlighet med att människor kan ha svårt att koncentrera sig på flera olika saker och ändå handla korrekt kan det minska risker för felaktiga iordninsställanden (Barnsteiner, 2013). Vår kommentar: Lindh och Sahlqvist (2012) menar att standardisering av material, utrymmen och arbetsmetoder kan vara direkt avgörande för att förhindra fel vid läkemedelshantering. Ovanstående åtgärd ”se över möblering så att rummen blir mindre trånga” kan tänkas vara ett steg i rätt riktning, men för att minska möjligheter för att inte göra farliga förväxlingar av läkemedel bör fysiska barriärer byggas in. Ytterligare en åtgärd kan vara att sortera läkemedel efter ATC-koderna istället för i alfabetisk ordning, för att alla medel med samma verkan då kommer på samma ställe (Lindh & Sahlqvist, 2012). Vidare föreslår vi att komplicerade kalkyleringsuppgifter, men även beredning av olika styrkor i infusioner och injektioner kan överlåtas till farmaceuter eller tillverkare. Om detta ska försätta ske i läkemedelsrummet ska det trippelkontrolleras med kollegor (Lindh & Sahlqvist, 2012). Som ytterligare åtgärd föreslås ovan ”rutiner rörande läkemedelsdelning, exempelvis att inte prata i läkemedelsrummet”. Detta är en absolut nödvändighet, och att inte avbryta kollegor som arbetar med läkemedel, eller själv inte acceptera att bli avbruten är en enkel och effektiv åtgärd. Som ett tillägg kan även rutiner med färgade västar implementeras, för att tydligt visa för kollegor att arbete med läkemedel pågår (Lindh & Sahlqvist, 2012). 6 Diskussion PGSA kan exempelvis användas i ett kvalitetsutvecklingsarbete inom vård- och omsorg. I detta arbete har först de föreslagna åtgärderna testats, då nya risker identifierats vid införandet. Vidare görs först en uppföljning av åtgärderna genom att använda reliabla och valida mätningar. Exempel på dessa mätningar är enkel statistik för antal fel i läkemedelshantering relaterat till de identifierade riskerna, samt djupgående intervjuer där etablerade kriterier besvaras av fokuspersoner, d.v.s. berörda sjuksköterskor, för att utvärdera åtgärder. När mätningar gjorts påbörjas en granskning av de genomförda mätningarna för att urskilja variationer och jämföra resultaten med normdata. Visar sedan granskningen att mätningarna skiljer sig från det väntade resultatet är ett problem identifierat. Därefter går man igenom och tar reda på vilka bakomliggande orsaker som gett upphov till det nämnda problemet. Slutligen görs ett litet test där man använder PGSA-processen (Sherwood & Barnsteiner, 2013). Palese, Sartor, Costaperaria & Bresadola (2009) förstärker resultatet av riskanalysen genom att belysa de problem som läkemedelsvagnen kan medföra. I resultatet framkom att var tredje uppehåll i utdelningen av läkemedel var relaterat till dålig förberedning av läkemedelsvagnen och att det på så sätt kan föranleda att sjuksköterskan måste återvända till expeditionen. Eftersom avståndet kan vara långt och att patientsalarna oftast är öppna kan det vara mycket folk i korridoren, där både sjukvårdpersonal och patienter kan störa. Ett annat problem är stöld från läkemedelsvagnen då personal måste lämna den utan uppsyn eller glömmer att låsa efter sig. Den näst vanligaste anledningen till avbrott vid läkemedelsvagnen är att patienter kommer och frågar om något eller vill få hjälp med något. Dessa problem är oundvikliga om man arbetar med läkemedelsvagnen ute på avdelningen. Att sjuksköterskor blir avbrutna med sin arbetssyssla är ett vanligt förekommande problem och det medför många risker. Även om avbrottet endast är en kort stund kan sjuksköterskan förlora koncentrationen på det som han eller hon gjorde tidigare och till exempel tappa räkningen när narkotikaklassade läkemedel delas. Många av avbrotten som sjuksköterskor råkar ut för skulle kunna undvikas genom en bättre organisatorisk struktur och annorlunda vårdkultur. Genom att införa rutiner som att om en sjuksköterska delar läkemedel så tar en annan person över ansvaret för telefonen och om patienter skulle ringa från sina rum. Att 7 kunna delegera uppgifter till övrig personal då sjuksköterskor är upptagna med läkemedel leder det till mindre störningsmoment och genom det att färre misstag begås (Palese et. al, 2009). En vårdledare med utbildning inom säkerhetsspecifikt ledarskap har ett bättre förhållningssätt till säkerhet och på sätt kan det bli en viktig tillgång vid implementering av säkerhetsåtgärder och säkerhetsrutiner (Sherwood & Barnsteiner, 2013). Kommunikation mellan ledare och medarbetare är viktigt, såsom dagliga möten och prata om vad som skulle kunna utgöra ett hot för patientsäkerheten (Sherwood & Barnsteiner, 2013). Förbättring av kvalitén inom vården kan följas upp med hjälp av valida och reliabla mätningar, vilket ligger till grund till kvalitetsutveckling. För att underlätta förståelsen av mätningarna kan verktyg som kontrolldiagram, histogram, diagram och sambandsdiagram användas. Diagrammen kan användas som uppföljning för att visualisera hur kvalitetsutvecklingen fungerar (Sherwood & Barnsteiner, 2013). Slutsats Resultatet från riskanalysen visar att införandet av en läkemedelsvagn medför många olika frågeställningar bland annat om hur den är bäst lämpad att användas, vart den bör finnas och vilka läkemedel som ska finnas i den. Efter granskning av analysteamets föreslagna åtgärder fann vi att åtgärderna var otillräckliga eller innebar nya risker i 4 av 6 fall. Vid risk för bristande kontroll i händelse av narkotikasvinn samt risk att vagn lämnas oövervakad - med risk för stöld eller sekretessbrott som följd anser vi efter vår granskning att föreslagna åtgärder är att rekommendera, och bör implementeras i mindre skala för att testas vidare med PGSAmodellen. Om resultatet kvarstår efter implementeringsprocessen kommer åtgärden att spridas till hela verksamheten via publicering på intranät. Övriga åtgärdsförslag finner vi ej genomförbara på grund av dess nyuppkomna risker. De nya åtgärdsförslag som presenterats bör genomgå samma process med PGSA-modellen för att utvärdera potentiell förbättring. Effekten av alla åtgärder behöver följas upp inom sex månader av chefsläkare genom enkel statistik, intervjuer samt granskning av patientjournaler och jämförelse av avvikelserapporter. Slutsatsen från den riskanalys som är gjord är att implementering av läkemedelsvagnar är en bra åtgärd, dock skall den stå stationerad på de olika expeditionerna på avdelningen. Att läkemedelsvagnen är stor och otymplig är ett argument för att den inte skall köras runt på 8 avdelningen eller in och ut från de olika patientsalarna. Ett annat argument för att läkemedelsvagnen ska stå på expeditionen är att det inte finns några patienter som kan komma och avbryta. Att bli avbruten vid handhavande av läkemedel kan leda till misstag som att en patient får fel läkemedel eller fel styrka och att sjuksköterskan kan läsa fel i patientjournalerna och på så sätt äventyras patientsäkerheten. 9 Referenser Boztepe, H., Özdemir, H., Karababa, Ç., & Yıldız, Ö. (2014). Difficulties experienced during preparation and administration of oral drugs. Cardiovascular surgery, 6, 5-5. Hodges, E., Pearson, D., Moondi, P., Gibson, J., Blunt, M., Young, P., Mariyaselvam, M. (2015). Using an alarm to improve drug trolley safety. Nursing times, 111(40), 20-21 Johnson, J. (2013). Förbättringskunskap för kvalitetsutveckling. I Sherwood, G. & Barnsteiner, J. (red.) (2013). Kvalitet och säkerhet inom omvårdnad: sex grundläggande kärnkompetenser. (1. uppl.) (s.99-114). Lund: Studentlitteratur. Lindh, M., Sahlqvist, L. (2012). Säker vård – att förebygga skador och felbehandlingar inom vård och omsorg. Stockholm: Natur och Kultur. Palese, A., Sartor, A., Costaperaria, G. & Bresadola, V. (2009). Interruptions during nurses' drug rounds in surgical wards: observational study. Journal of Nursing Management, 17: 185–192. doi: 10.1111/j.1365-2934.2007.00835.x Socialstyrelsen. (2015). Socialstyrelsens föreskrifter och allmänna råd om läkemedelshantering i hälso- och sjukvården. Hämtad 2016-02-02, från http://www.socialstyrelsen.se/sosfs/2000-1 Vårdhandboken. (2015). Läkemedelshantering. Hämtad 2016-02-01, från http://www.vardhandboken.se/Texter/Lakemedelshantering/Forvaring/ 10