Akut handläggning av brännskador
advertisement

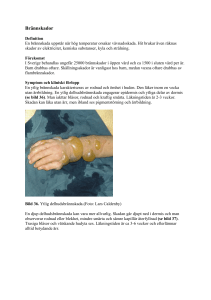
Översiktsartikel Akut handläggning av brännskador Som kirurger ställs vi då och då inför patienter med mer eller mindre allvarliga brännskador. Vården av brännskadade har haft en dynamisk utveckling . I denna artikel får vi en uppdatering i primär handläggning av brännskador av våra plastikkirurgiska kollegor Angelika Hagelberg samt Johan Thorfinn från riksenheten för avancerad brännskadevård i Linköping. A ntalet brännskador som inträffar i Sverige är oklart. En genomgång av Socialstyrelsens diagnosregister av alla brännskaderelaterade ICD9/10-koder visade att drygt 24 000 brännskador (medel 1 400 per år) diagnossattes under perioden 1987–20041. Det är dock sannolikt en stor underrapportering då man i Finland och Danmark beräknat incidensen till 0,4 procent, vilket skulle motsvara ca 35 000 brännskador årligen i Sverige2. Antalet som vårdats i slutenvården i Sverige har sjunkit kraftigt de senaste åren (1977, 2 900 st; 1987, 1 800 st; 1996, 1 500 st), och det finns anledning att tro att minskningen har fortsatt därefter2. En stor del av patienter med brännskador tas om hand i primärvården eller vårdas på kirurgavdelningar utan att behöva söka vård vid brännskadeklinik. Vård på olika nivåer Denna artikel syftar till att översiktligt beskriva det akuta handläggandet av brännskador under de första ett–två 136 ANGELIKA HAGELBERG Linköping [email protected] dygnen för patienter som antingen skall vårdas inom primärvård eller på kirurgisk klinik, eller som uppfyller kriterierna för rikssjukvård (tabell 1) och därmed skall transporteras till en riksenhet för avancerad brännskadevård (Universitetssjukhuset i Linköping eller Akademiska Sjukhuset i Uppsala). Vidare belyser artikeln det akuta omhändertagandet för bränn- JOHAN THORFINN Linköping [email protected] skador av olika djup samt bedömning av dessa, och förslag på bland annat förband, analgetika och vad man skall tänka på inför transport till brännskade­klinik. Bedöm djup och utbredning Det är av stor vikt att adekvat kunna bedöma båda brännskadans djup och utbredning eftersom den initiala vätske­­­ 1. Delhudsskada större än tio procent av kroppsytan. 2. Brännskada som innefattar ansikte, händer, fötter, genitalia, perineum eller stora leder. 3. Fullhudsskada oavsett ålder. 4. Elektrisk skada, inklusive orsakad av blixt. 5. Kemisk hudskada. 6. Brännskada i kombination med inhalationsskada. 7. Brännskada hos sjuk patient som kan komplicera handläggandet, förlänga återhämtningen eller öka mortaliteten. 8. Patienter med brännskada och annan skada exempelvis frakturer där brännskadan utgör den största mortalitetsrisken. Om de andra skadorna är mer livshotande skall de först stabiliseras på mottagande akutsjukhus. 9. Brännskada på patient som kräver speciell social, emotionell eller långsiktig rehabilitering. Patienter med andra tillstånd som omfattar stor hudavlossning men som inte är brännskadeorsakad faller även under rikssjukvårdskriterierna. Tabell 1. Rikssjukvårdskriterier för brännskador. SVENSK KIRURGI • VOLYM 70 • NR 3• 2012 Översiktsartikel hudsskada har nått ned till retikulära dermis och är blekare i färgen. Kapillär återfyllnad syns inte men sensoriken är bevarad om man testar med nålspets. Dessa sår läker från det epitel som finns kvar i svettkörtlarna och i hårfolliklarna, men ofta med synliga ärr. Tredje graden (fullhudsskada) behandlingen styrs av detta, och även andra faktorer som prognos samt val av åtgärder såsom till exempel eskarotomi påverkas. Skador av första graden (hudrodnad) skall inte räknas med i brännskadeutbredningen. Vid behov skall patientens tetanus-skydd kompletteras. Antibiotikaprofylax är inte indicerat såvida såret inte är kraftigt kontaminerat vid skadetillfället. Brännskadeytan anges i procent, varvid skador av andra och tredje graden räknas in, och anges som TBSA (Total Burn Surface Area %). Använd rule of nines eller handflateregeln. Barn <10 år har en kroppsproportion olik den vuxnes med större huvud och mindre ben varför handflateregeln kan vara mer användbar. Andra graden (delhudsskada) Vid ytlig och djup delhudsskada har dermis skadats. Ytlig delhudsskada når ner till papillära dermis och visar rodnad, ödem och ofta blåsor. Kapillär återfyllnad finns liksom sensorik. Dessa skador reepitelialiseras inom två veckor. Läker utan ärr men en viss blekhet kan kvarstå. Djup del- Vid fullhudsskada är hela epidermis samt dermis skadade. Den är ofta vitaktig men ibland också svart eller klarröd och huden känns läderartad. Känseln är inte bevarad. Dessa skador kräver oftast kirurgisk behandling om de är >5 cm. Om skadans utbredning lämpar sig för excision och primärslutning är detta det bästa alternativet. I annat fall utförs tangentiell excision och delhudstransplantation. Små sår kan reepitelialiseras från kanterna, men läker alltid med ett synligt ärr. Fullhudsskador är ofta dåligt eftergivliga och stela. Cirkumferenta fullhudsskador på extremiteter och thorax riskerar därför att orsaka antingen förhöjda andningstryck eller extremitetsischemi i takt med att brännskadeödemet progredierar vanligtvis inom två timmar efter påbörjad uppvätskning. Det är mycket viktigt att i dessa fall utföra eskarotomi. Ingreppet kan göras bedside, och innebär att man med skalpell klyver fullhudsskadan för att tillåta expansion av underliggande, ödematösa vävnader. Denna åtgärd måste alltid Första graden Den lindrigaste graden är ytlig brännskada, där huden är rodnad utan blåsor och sår. Huden bleknar vid tryck och skadan finns bara i epidermis. Jämförs bäst med solbränna. Läker utan ärr och eventuellt kan man behandla svåra symtom lokalt med mild grupp II-steroid eller med NSAID peroralt. SVENSK KIRURGI • VOLYM 70 • NR 3 • 2012 Delhudsbrännskada. 137 Översiktsartikel Vätskebehandling (Fluid Rescusitation) Fullhudsbrännskada. utföras innan avtransport till brännskadeenhet om cirkumferenta skador föreligger efter diskussion med mottagande brännskadeenhet. ABC kommer alltid först Stora brännskador är ofta mycket iögonfallande, och det är därför lätt att fokus hamnar på hudskadan i sig. Det är dock viktigt att komma ihåg att de initiala åtgärderna prehospitalt eller på akutmottagningen för en svårt brännskadad patient på flera viktiga punkter inte skiljer sig från något annat trauma. Luftvägar (Airways, Breathing) Håll luftvägar fria på sedvanligt vis, och administrera 100 procent syrgas (15 l/min) via mask, eller övertrycksandning (CPAP ca 5 cmH2O). Blodgas ger ingen vägledning om huruvida patienten skall intuberas. Vid tecken till ofri luftväg som till exempel agitation, dyspné eller näsvingespelandning samt misstanke om inhalationsskada (sot i mun och näsa, heshet, stridor och svedda näshår) bör man överväga intubation. Vid tecken på bronkkonstriktion ges β2 stimulerare (salbutamol 5mg/ml 5 mg) och antikolinergika (ipratropium 0,25mg/ml 0,5 mg) i nebulisator eller ventilator. De patienter som är eller har varit medvetslösa behandlas som misstänkt kolmonoxid- och/eller cyanidförgiftning med hydroxykobalamin. Misstanken är särskilt hög om skadan inträffat inomhus. Till vuxna ges 5 g 138 iv under 30 minuter, och till barn 70 mg/kg (max 5 g). Finns inte detta tillgängligt kan man ge Natriumtiosulfat 150mg/ml 15 g iv. Vid cirkumferent brännskada på thorax skall eskarotomi utföras för att underlätta ventilation. Cirkulation (Circulation) Bedöm både central (blodtryck, puls, EKG om möjligt) och perifier cirkulation (puls, kapillär återfyllnad). Inled uppvätskning med Ringer Acetat via två grova intravenösa infarter som vid behov sätts genom bränd hud. Vasoaktiva läkemedel, diuretika samt kolloider skall om möjligt undvikas första dygnet. Eftersträva medelartärtryck >70mmHg och puls <120/min. Kontrollera perifera pulsar. Medvetandegrad (Disability) Använd vedertaget bedömningsinstrument (RLS, Glasgow Coma Scale). Även vid stora brännskador brukar patienten vara vid fullt medvetande efter traumat. Om medvetandepåverkan föreligger skall andra underliggande tillstånd som annat trauma eller kolmonoxid-/cyanid förgiftning misstänkas. Exponera och undersök (Examine, Exposure, Environmental Control) Fastbrända kläder lämnas kvar men avlägsna alla lösa plagg samt smycken. Förhindra avkylning. Täck brännskadorna med rena lakan. Under transport och i akutrum värms patient med varmluftstäcke. Dygnsbehovet av Ringer Acetat under första dygnet beräknas med Parklands formel (2–4 ml x kg kroppsvikt x % TBSA). Halva volymen ges under de första åtta timmarna räknat från skadetillfället, och resten de kommande 16 timmarna. Det är viktigt att komma igång med vätskebehandlingen så snart efter skadan som möjligt. Vätskan fördelar sig snabbt till skadad vävnad på grund av det negativa imbibitionstrycket och den effekten är som störst två timmar efter skadetillfället4. Den generaliserade inflammatoriska reaktionen leder till ökad vasopermeabilitet som är som störst de första 24 timmarna. Hos barn skall utöver den vätska som ges enligt Parklands formel även ges glukos 5 % med elektrolyter enligt kroppsvikt. Uppvätskningsgraden monitoreras bäst genom att följa timdiures, åtminstone under de första 12–18 timmarna. Vid övervätskning ökar risk för hjärnödem och compartmentsyndrom, speciellt i buken5. Vid undervätskning kan brännskadan djupna på grund av vävnadsischemi som ett resultat av hypoperfusion. Timdiuresen skall vara 0,5–1,0 ml/ kg/h för vuxna och 1 ml/kg/h för barn. Understiger urinproduktionen dessa värden skall tillförd vätskevolym ökas eller minska med 30 procent. Sårbehandling När den akuta bedömningen är klar skall såren rengöras och bandageras. Rengöring görs helst i narkos eller sedering med renrutin i patientsängen. Såren tvättas med kranvatten och mild tvål. Blåstaken klipps bort, och all smuts samt eventuellt inbrända främmande material avlägsnas. I de fall smärtstillande tea tree gel har lagts på såret prehospitalt skall det avlägsnas helt och hållet. Patienter med skador som uppfyller rikssjukvårdskriterierna skall efter diskussion med brännskade­ enhet transporteras dit. Dessa skador kan täckas temporärt med rena, torra lakan, samt filtar för att inte riskera hypotermi. SVENSK KIRURGI • VOLYM 70 • NR 3• 2012 Översiktsartikel Mindre skador av andra graden som behandlas på lokala sjukhus eller inom primärvården där man förväntar sig läkning med konservativ behandling läggs om med ett förband som inte torkar in i såret, förslagsvis ett transparent silikonnät eller salvkompress kombinerat med absorberande material som läggs ovanpå (exempelvis ”uppfluffade” kompresser) vilket sedan kan bytas när det är vått eller efter två–tre dagar som längst. Används silikonkompress kan det ofta lämnas kvar eftersom det tillåter inspektion av sårbädden. Som alternativ kan ett polyuretanskumsförband med silikonyta användas. Intorkade förband behöver blötas upp innan de avlägsnas för att inte skada reepitelialiseringsprocessen. Grundprincipen vid all förbandshantering är att förbandet skall bytas så sällan som möjligt för att inte störa läkningen, såvida inte misstanke om infektion föreligger. Ett tunnflytande gulaktigt sekret från sårytan är vanligt förekommande vid ytliga andragradsskador utan att såret är infekterat. Den brännskadade patienten är dock generellt immunosupprimerad på grund av defekter i det humorala och det cellmedierade försvaret3. Då den skyddande hudbarriären är borta som ett resultat av skadan blir brännskadesåret med dess fuktiga och varma miljö emellanåt infekterat. Kliniska tecken på infektion är illaluktande förband med missfärgande sekret, ödem, erytem runt kanterna på förbandet samt feber eller systempåverkan, och det bör föranleda inspektion av såret. Tjockflytande sekret med eller utan ilsket rodnad sårbädd talar för sårinfektion. Vid misstanke om sårinfektion skall sårodling tas, såret rengöras, infektionsparametrar kontrolleras (CRP, LPK) och omläggningsfrekvensen ökas (vanligen dagligen) till dess att infektionen har hävts. Lokal infektionsbehandling kan utgöras av silverjonsförband, och i vissa fall krävs systemisk antibiotikabehandling. Vid feber >38,5°C skall blododling tas, och inläggning på sjukhus SVENSK KIRURGI • VOLYM 70 • NR 3 • 2012 Eskarotomi på thorax vid fullhudsbrännskada. övervägas. Skadedjupet kan öka vid sårinfektion. Analgetika ordineras individuellt och paracetamol ges alltid som bas. Vid svårare smärttillstånd läggs opioid till. I den mest akuta fasen kan man gärna välja PCA-pump till inneliggande patienter. Man bör överväga att avstå från NSAID med tanke på biverkningar (påverkan på koagulation, ulcus med mera). Administrera analgetika vid fasta tider och inte vid behov på grund av lång anslagstid vid peroral behandling. Ytliga andragradsskador i ansiktet behandlas öppet med salva (vaselin eller hydrokortison/oxytetracyklin). Påstrykning sker vid behov så att såren är täckta hela tiden. Förband vid skador på händer läggs så att det inte hindrar fri mobilisering. Om möjligt bör varje finger lindas individuellt för att minska ödem. Skadade händer skall hållas i högläge om möjligt. Rikssjukvårdspatienter Kontakt skall alltid tas med brännskadeenhet då patienter uppfyller rikssjukvårdskriterierna för att diskutera var fortsatt omhändertagande bör ske. Patienten skall initialt alltid omhändertas enligt lokalt traumakoncept, och uppvätskning påbörjas enligt Parklands formel. Det är viktigt att utesluta andra skador jämte brännskadan, och traumabedömning skall alltid göras. Brännskadans utbredning och djup skall bedömas, och behov av eskarotomi utvärderas. Såren skall täckas med torra lakan, och patienten hållas varm. Tidpunkt för transport och transportsätt bestäms i samråd med mottagande enhet. Alla åtgärder skall dokumenteras. Mer information om rikssjukvårdskriterierna samt remittering av patienter till riksenheterna för avancerad brännskadevård finns på www.brannskador.se Referenser 1. Akerlund E, Huss FR, Sjöberg F. Burns in Sweden: an analysis of 24,538 cases during the period 1987-2004. Burns. 2007 Feb;33(1):31-6. 2. Sjöberg F, Östrup L. Brännskadeboken. Liber Press, 2002. 3. Shoup M, Weisenberger JM, Wang JL et al (1998) Mechanisms of neutropenia involving myeloid maturation arrest in burn sepsis. Ann Surg 228(1):112-122 4. Lund T, Onarheim H, Reed RK (1992) Pathogenesis of edema formation in burn injuries. World J Surg 16(1):2-9 5. Oda J, Yamashita K, Inoue T, Harunari N, Ode Y, Mega K et al (2006) Resuscitation fluid volume and abdominal compartment syndrome in patients with major burns. Burns 32(2): 151-154. 139