Åtgärdsförslag Hemsjukvård
advertisement

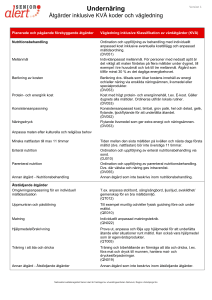
Bilaga 10 Sidan 1 av 3 Åtgärdsförslag i ordinärt boende vid identifierad undernäring eller risk för, resultat MNA-SF 0-11 poäng Nutritionsrelaterade problem ska utredas och handläggas i enlighet med vetenskap och beprövad erfarenhet ur ett hälso- och sjukvårdsperspektiv. Vid sjukdomsrelaterad undernäring är den mat som erbjuds en del av medicinsk behandling. Därför ställs kvalitetskrav på den kost som serveras inom vård- och omsorg, i ordinärt boende gäller det den portionsmat som tillhandahålls via kommunen. När frågan om mat och näring övergår i medicinsk behandling är det viktigt att denna vilar på vetenskaplig grund och följer nationella styrdokument. Nutritionsbehandling skiljer sig från läkemedelsbehandling bland annat genom att olika individer accepterar och följer behandlingen i varierande utsträckning. Behandling utgår ifrån individens problem, behov och önskemål. Ibland är det svårt att motivera till en förändring. Nutritionsbehandling innebär bl.a. att tillföra energi och näringsämnen för att tillgodose vårdtagarens behov på ett optimalt sätt. Nutritionsbehandling kan vara både förebyggande, till exempel för att undvika fel- och undernäring, eller terapeutisk, vid konstaterad risk för undernäring eller diagnostiserad undernäring som i denna rutin. Behandlingen inkluderar, enskilt eller i kombinationer: • grundkost (SNR, A- eller E-kost) • specialkost (enligt diagnos, läkarordination t.ex. glutenfri-, låglaktos-, dialyskost) • anpassad kost (enligt diagnos, läkar- logopedordination t.ex. annan konsistens) • speciallivsmedel (enligt diagnos) • kosttillägg och annat oralt nutritionsstöd • artificiell nutrition (enteral- eller parenteral tillförsel, enligt diagnos, läkarordination) • rådgivning beträffande ätande och ätbeteende (enligt diagnos) • äthjälpmedel, hjälp att äta/matning • hjälp med sittställning etc. Grunden för behandling är att äta tillräckligt mycket vanlig mat utspritt över dygnet för att ge vårdtagaren tillräckligt med energi och näring. För många äldre och sjuka personer räcker det inte med att bara anpassa mat och livsmedelsval, eller att erbjuda sex måltider om dagen. Portionerna som äts blir ofta både för få och små för att täcka behoven av flera orsaker. Då blir istället kosttillägg, t.ex. näringsdryck och berikningspreparat, viktiga komplement till Ekost, energi- och proteinrik kost, ordinarie måltider och mellanmål. Särskild hänsyn behöver tas till såväl måltidsordning, hur tätt måltider serveras, och hur lång nattfastan är. Men även sammansättning av själva maten och innehåll i måltiden, samt inventering av hjälpbehov i måltidsmiljön är viktigt för att kunna tillgodose behoven hos vårdtagare med olika åldersförändringar, sjukdomar, och funktionshinder. Insatta åtgärder ska alltid dokumenteras och följas upp. Även om vårdtagaren tackar nej till åtgärd bör detta dokumenteras. Kanske kan man erbjuda åtgärder igen längre fram? Bestäm datum för uppföljning. Förslag på åtgärder som kan vara lämpliga vid olika omvårdnadsproblem som vanligen orsakar undervikt eller undernäring finns nedan. De är inte presenterade i någon inbördes rangordning. Flera åtgärder kan behövas samtidigt och några kompletterar varandra beroende på vad som orsakar problemet, se dem som förslag, även om de har evidens passar de inte alltid alla vårdtagare. Dessa generella åtgärder täcker givetvis inte alla omvårdnads- eller nutritionsproblem som kan förekomma. Sök professionell hjälp vid övrig nutritionsproblematik eller om ytterligare hjälp med åtgärder behövs. Rutin för systematiskt arbete att förebygga och behandla undernäringstillstånd hos äldre och sjuka i Östersunds kommun 2013-02-01 Bilaga 10 Sidan 2 av 3 Förslag till åtgärder: Översyn av läkemedel Översyn av läkemedelslista enligt rutin för läkemedelsgenomgång. Sätt ut/byt läkemedel som ger minskad aptit, ger illamående, muntorrhet, eller förstoppning i samråd med ordinerande läkare Övervakning av näringsintag Observation av måltidssituation vid behov i syfte att hitta orsaker till problem eller åtgärder som underlättar ätandet Kost och vätskeregistrering Nutritionsbehandling Tillgodose vätskebehov (generellt 30ml/kg/dygn), se Vårdhandboken Försök påverka vårdtagaren att äta alla måltider (frukost, lunch, middag och tre mellanmål) Ge förslag på/hjälp till att förbereda lämpliga maträtter, se Broschyr ”Mat för äldre” nedan för inspiration Försök påverka/minska nattfastan till max 11 timmar Sprid ut måltiderna över dygnet så de inte kommer för tätt Ge förslag på/hjälp till att förbereda mellanmål Försök påverka att vårdtagaren vid behov äter extra mellanmål Bred ordentligt med matfett 70 % (gärna D-vitaminberikad) eller fetare på smörgåsen, lägg dubbelt pålägg Ge förslag på/hjälp till att berika kosten, om den inte redan är berikad (t.ex. extra fett rapsolja, smör, grädde, ägg, berikningspulver, extra tillbehör som sås, oljedressing, majonnäs sylt, marmelad, socker). Smaka av så att maten fortfarande smakar bra efter berikning. Fråga om maten smakar något (kanske behövs extra smaksättning: kryddor, buljong, fett och socker för att framhäva smakerna eller livsmedel med smak av umami; kryddan Aromat, ost, öl, ansjovis, sardin/makrill i tomat, skinka, tomatpuré, köttbuljong) Om vårdtagaren har matdistribution beställ eventuellt E-kost. Observera att det bara är en portion i förpackningen (ungefär 420-500 kalorier) maten bör helst kompletteras med bröd och matfett, grönsaker och dryck för att bli en komplett måltid. En portion mat täcker inte dagsbehovet utan står för omkring 20-25 % av generellt dygnsbehov. Många äter endast en halv portion. Vad ska erbjudas istället för att täcka resten av energibehovet? Föreslå dessert efter lunch och/eller middagen, två desserter kan behövas en tid Ge förslag på/hjälp till att förbereda lämpliga maträtter Ge förslag på energirik dryck till maten (t.ex. D-vitaminberikad mellanmjölk, juice, öl, svagdricka) istället för vatten eller lättdrycker Undvik light- och lättprodukter Eventuellt kosttillägg eller berikning enligt ordination, som komplement när det övriga måltiderna inte räcker till Rutin för systematiskt arbete att förebygga och behandla undernäringstillstånd hos äldre och sjuka i Östersunds kommun 2013-02-01 Bilaga 10 Sidan 3 av 3 Underlättande av ätande och sväljning Anpassning av äthjälpmedel, t.ex. tallrik med förhöjd kant, antiglidmatta eller bestick med tjocka skaft, greppvänliga glas (kontakta arbetsterapeut) Skapa en bra sittställning (kontakta arbetsterapeut/sjukgymnast) Åtgärder som främjar en god munhälsa/tandstatus, se Vårdhandboken Föreslå aptitretare (något syrligt eller salt) Ev. remiss till logoped vid tugg- och sväljsvårigheter (skrivs av läkare) Anpassning av matningsteknik/sväljteknik vid dysfagi, (kontakta logoped remiss via läkare) Anpassning av konsistens (kontakta logoped, remiss skrivs av läkare) Omgivningsanpassning Anpassning av stol och bord (kontakta arbetsterapeut) Anpassning av ljud och ljus, synhjälpmedel Dukning med tydliga kontraster, där maten är det som framträder allra tydligast Skapa gemenskap, alternativt enskildhet, om så önskas. Kanske kan en mötesplats för äldre vara ett alternativ någon gång i veckan? Kontakta områdets biståndshandläggare för mer information Förändrade behov Vid behov av förändrat biståndsbeslut kontakta områdets biståndshandläggare Remiss till dietist, se Bilaga 7 Broschyr Broschyren ”Mat för äldre” Kan vara ett stöd i samtalet runt mat tillsammans med vårdtagaren och/eller anhöriga. Broschyren finns att beställa ifrån [email protected] Rutin för systematiskt arbete att förebygga och behandla undernäringstillstånd hos äldre och sjuka i Östersunds kommun 2013-02-01