Ny blodgrupp efter transplantation
advertisement

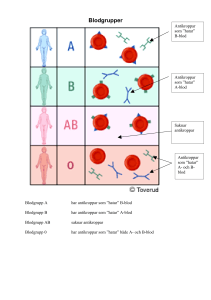
nr 7 2004 riskronden Information om risker inom hälso- och sjukvården Ny blodgrupp efter transplantation Utvecklingen av alltmer avancerade behandlingsmetoder med bl.a. stamcellstransplantation kan ge oväntade bieffekter vid rutinmässig behandling av ”vanliga” tillstånd. riskronden ges ut av Socialstyrelsens regionala tillsynsenhet i Örebro. riskronden ger information om riskhändelser inom hälso- och sjukvården. Riskerna identifieras genom Lex Mariautredningar, anmälningar från patienter samt av Socialstyrelsen initierade utredningar. Utredningar, bedömningar och slutsatser av Socialstyrelsens vetenskapliga råd redovisas. Ansvarig utgivare: Catarina Andersson Forsman Redaktör: Hans Rudstam e-post hans.rudstam@ socialstyrelsen.se Adress: Socialstyrelsen Box 423, 701 48 Örebro Tfn: 019-670 77 00 Fax: 019-611 05 90 Fallbeskrivning Patienten är en 49-årig man som genomgått en levertransplantation och allogen stamcellstransplantation 2001 på grund av levercancer efter långvarig kronisk leverinflammation (hepatit). I efterförloppet har patienten ett flertal blödningsepisoder som kräver blodtransfusioner. Patienten inkommer i april 2003 till akutmottagningen på hemortslasarettet med blödningar från ändtarmen. Blödningen kommer från åderbråck och behandlas med sklerosering. Patienten är vid inkomsten i behov av blodtransfusion och i befintlig journal finns en blodgruppering från 2000 som anger blodgruppen till B Rh positiv. Vid ny blodgruppering 2003 är patientens blodgrupp AB Rh positiv. Efter stamcellsbytet har patienten således en annan blodgrupp. Patienten får 4 enheter blodkoncentrat av rätt blodgrupp och utan komplikationer. Diskussion Transplantationer med blodbildande stamceller sker i ökande frekvens vid behandling av ett flertal allvarliga sjukdomstillstånd som maligna blodsjukdomar, immundefekter, medfödda metaboliska sjukdomar (äm- nesomsättningssjukdomar) samt vissa tumörsjukdomar. Resultatet är vid Karolinska universitetssjukhuset Huddinge 80 % långtidstidsöverlevnad (8–10 år) hos patienter med aplastisk anemi och 70 % vid kronisk myeloisk leukemi. För att stamcellstransplantation skall vara aktuell förväntas patienten ha en bättre prognos med transplantationen än med enbart traditionell terapi som immunosuppression eller kemoterapi. Vid stamcellstransplantationer tas cellerna från benmärg eller perifert blod. Givaren kan vara patienten själv (autolog transplantation), identisk släkting (enäggstvilling – syngen transplantation), en nära släkting eller obesläktad givare (allogen transplantation). Vid all transplantation med stamceller gäller att donatorns vävnadstyp (HLA) skall stämma överens – ju bättre matchning desto bättre resultat av behandlingen. Om donatorn har en annan blodgrupp får mottagaren efter behandlingen givarens blodgrupp. Då antalet patienter som genomgår stamcellstransplantation ökar och resultaten förbättras kommer dessa patienter att oftare besöka hemortssjukhuset för övriga sjukdomar. Blödningsrisken ökar i samband med denna behandlingsform framför allt hos pa- 1 tienter med långvarig immunosuppressiv terapi mot transplantat-mot-värd reaktion (graft-versus-host disease, GVHD) som fördröjer den funktionella mognaden av det nya immunförsvaret och därmed också trombocytfunktionen. Ett ökande antal patienter kan därför förväntas uppsöka hemortslasarettet för akuta eller subakuta blödningar som kräver blodtransfusion. Om patienten i samband med stamcellstransplantationen får en ny blodgrupp som då inte stämmer med tidigare angiven blodgrupp visar blodcentralens bastestning inkompatibilitet och en utredning från blodcentralens sida blir nödvändig. Leverans av kompatibelt blod kan då komma att fördröjas. Någon ökad risk för att patienten skall få felaktiga blodprodukter finns knappast med dagens förenlighetstestning av blodprodukter före leverans. Däremot kan i dessa sammanhang fördelaktig förbehandling av blodprodukter som filtrering och strålbehandling utebli. I en prioriteringssituation Artikelnummer 2004-48-7 skall behandlingen av blödningskomplikationen prioriteras före risken för immunisering och smittoöverföring såsom cytomegalovirus. Slutsatser • Information, både muntligt och skriftligt, bör ges till patienten i de fall behandlingen resulterat i att patienten har fått en ny blodgrupp. • Patientens hemortssjukhus bör informeras av transplanterande enhet om pågående behandling och dess bieffekter särskilt med avseende på eventuella akuta behandlingssituationer. • I en prioriteringssituation skall behandlingen av blödningskomplikationen prioriteras före risken för immunisering och smittoöverföring av t.ex. cytomegalovirus. • Vid behov av urakuta blodtransfusioner ges som alltid O Rh negativt blod. 2