Välkommen till webbaserad uppföljningsutbildning i diabetes
advertisement

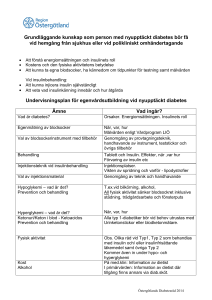
Välkommen till webbaserad uppföljningsutbildning i diabetes Läs igenom detta innan du börjar med utbildningen • Innan du gör testet ska du ha läst igenom detta utbildningsmaterial/bildspel • Behöver du veta mer? Läs vårt kompendium för diabetes (grundmaterial) • Du använder piltangenterna för att klicka dig fram och tillbaka i materialet DIABETES • Diabetessjukdom har funnits sedan 1550 f.Kr. Från början behandlades patienter med olika dieter. Behandling med insulin upptäcktes i början av 1900-talet, 1922 fick den första människan insulin. Denna behandling har räddat många liv. • Diabetes är en av våra största folksjukdomar och blir allt vanligare i hela världen. Typ 2 – diabetes är vanligt hos våra äldre, men vi ser också att typ 1- diabetes förekommer inom äldreomsorgen. Vad är diabetes? • Diabetes är ett tillstånd med kroniskt högt blodsocker. • Orsaken är en brist på hormonet insulin och/eller en försämrad effekt av insulin. • Insulin bildas i bukspottkörteln= pancreas. • Insulinets verkan i kroppen är att sänka blodsockret. Tillstånd från Novo Nordisk att använda deras bildmaterial Tillstånd från Novo Nordisk att använda deras bildmaterial Typ 1 diabetes • Vid typ 1 diabetes bildas inget insulin. • Patienten utvecklar en total brist på insulin och måste behandlas med insulininjektioner för att överleva. Typ 2 diabetes • Vid typ 2 diabetes har man en försämrad effekt av insulin och/eller brist på insulin. • Behandlingen kan vara kost, motion, tabletter och insulin. • Typ 2 diabetes kan behandlas med både tabletter och insulin samtidigt. Behandling vid diabetes vilar på tre ben Motion Kost Läkemedel tabletter insulin Behandling Kostbehandling • Mat vid diabetes bör anpassas individuellt. • Hänsyn bör tas till patientens blodsockerkontroller, andra sjukdomar och livskvalité. • Genom att fördela maten jämnt över dagen hålls blodsockret i balans. • Tänk på att måltiden ska ge njutning och glädje. Motion • stor betydelse för att förebygga och behandla typ2diabetes. • Tänk på att fysisk aktivitet sänker blodsockret. Tablettbehandling • Om inte kostbehandling och fysisk aktivitet räcker till vid typ2- diabetes behandlas detta med tabletter i första hand. • Det finns olika typer av tabletter och dessa bör helst tas i samband med måltid. Behandling Insulin sänker blodsockret Insulinbehandling • Måltidsinsulin- direktverkande , snabb effekt. Ges i direkt anslutning till måltid. • Basinsulin- medellångverkande/långtidsverkande, lång och jämn effekt. Ges 1-2 gånger/dag. • Mixinsulin- blandinsulin, blandning av direktverkande och medellångverkande insulin. Ges i direkt anslutning till måltid. • Viktigt att patienten får något att äta efter insulingivning, annars sjunker blodsockret. Diabeteskomplikationer fötter En patient som har haft diabetes i många år kan få besvär med sina fötter • Känsel i fötterna blir nedsatt på grund av skador i nerver och blodkärl. • Stickningar och domningar kan uppstå i fötterna. • Nedsatt svettsekretion ger torra fötter och risk för hudsprickor. • Sår kan uppkomma utan att man känner av det och tänk på att ett litet sår snabbt kan förvärras. • Försämrad blodcirkulation kan även påverka sårläkning, tar ofta lång tid att läka dessa sår. Viktigt att tänka på vid fotvård • Inspektera patientens fötter dagligen. • Tvätta och smörj fötterna, samt byta strumpor dagligen. • Patienten bör använda fotriktiga skor och ska inte gå barfota. • Gå på fotvård regelbundet. • Kontakta sjuksköterska om du upptäcker tex sår, tryck eller andra besvär. Lågt blodsocker under 5,0 mmol/l • Vid behandling med insulin eller tabletter som ökar frisättningen av insulin kan blodsockret ibland bli för lågt. Detta kallas insulinkänning eller hypoglykemi. • Blodsockret kan sjunka väldigt snabbt. • Symtomen kan variera och en del patienter visar inte så tydliga symtom på lågt blodsocker, tex patienter som haft sin diabetes länge. Varför kan en patient få lågt blodsocker? • Fått för mycket insulin • Ätit för lite mat eller det har blivit för långt mellan måltiderna • Kräkning eller diarré • Ökad fysisk aktivitet • Högt alkoholintag • Tabletter som frisätter insulin från bukspottkörteln, ex. tablett Daonil och Mindiab Tillstånd från Novo Nordisk att använda deras bildmaterial Åtgärder vid lågt blodsocker • Kontrollera blodsocker • Kontrollera att patienten kan svälja • Ge något sött tex druvsocker, socker, saft honung • Kontakta alltid sjuksköterska om blodsockret är under 5 mmol/l • Insulin får inte ges innan det är godkänt av sjuksköterskan • Om patienten är påverkad och inte kan svälja, ring 112 och kontakta sedan sjuksköterska Högt blodsocker över 15 mmol/l • Kallas även hyperglykemi. • Om patienten mår bra och har ett tillfälligt högt blodsockervärde är detta sällan farligt. • Ett allvarligt tillstånd som heter ketoacidos = syraförgiftning kan uppstå om patienten får insulinbrist. Detta är vanligast hos typ1 diabetes. • Symtom på detta kan vara: illamående, kräkningar, magsmärtor, andnöd eller att andedräkten luktar aceton. • Då behöver patienten akut sjukhusvård. Varför kan en patient få högt blodsocker? • När man får sin diabetessjukdom • Fått för lite insulin • Infektioner, feber • Kolhydratrik kost • Läkemedel tex kortison Tillstånd från Novo Nordisk att använda deras bildmaterial Åtgärder vid högt blodsocker • Kontrollera hur patienten mår • Kontrollera blodsocker • Kontakta alltid sjuksköterska om blodsocker är över 15mmol/l • Ge extra vatten • Insulin får inte ges innan det är godkänt av sjuksköterskan Blodsockerkontroller • Blodsockret är ett mått på den mängd socker som finns i blodet vid en viss tidpunkt. • Värdet tas enkelt och snabbt med en blodsockermätare. • Hur ofta blodsocker ska tas är individuellt och bestäms av läkare eller sjuksköterska. • Blodsockerkurva/profil är när man kontrollerar blodsockret flera gånger på ett dygn både före och efter måltid. Vad behöver du tänka på när du ska ta blodsocker? • Som personal är du ansvarig för att kontrollera blodsocker om patienten inte mår bra och kontakta sjuksköterska. • Blodsockermätare ska alltid tas med vid insulingivning. • Kommunens egen mätare heter Ascencia Contour XT och denna ska användas vid blodsockerkontroller. • Blodsockermätare och teststickor ska följas åt och förvaras i rumstemperatur. • Teststickorna ska förvaras i originalburken och denna ska stängas direkt efter att stickan tagits ut. Teststickor får inte flyttas mellan burkar. Hur gör du när du ska kontrollera ett blodsocker? • Rengör händerna med handsprit och använd handskar. • Patientens finger ska vara ren, torr och varm. • Använd engångslancett vid provtagning. • Vid blodsockervärde under 5 mmol/l eller över 15 mmol/l ska alltid sjuksköterska kontaktas. • Om blodsockermätaren visar LO (värde under 0,6 mmol/l) eller HI (värde över 33,3 mmol/l) ska du alltid ta ett nytt blodsocker och sedan kontakta sjuksköterska. • Dokumentera blodsockervärdet. Insulingivning • Din insulindelegering gäller för insulinpenna som är förfylld. • Det finns idag fyra förfyllda insulinpennor. • Dessa pennor fungerar på likartat sätt och är lätta att använda. • Den förfyllda insulinpennan är personbunden och det kan förekomma att patienten har två olika sorters insulin. Insulingivning • Insulinet ska injiceras i fettvävnaden som finns under huden. • På ordinationsunderlaget för insulin står det på vilket område på kroppen som insulinet ska ges. • Områden som kan vara ordinerade är mage, skinkans övre yttre del och lårets framsida. • Viktigt att inte ge insulin på samma ställe varje gång då är det stor risk att det bildas fettkuddar/knutor. • Om man ger insulin i fettkuddar/knutor kan det leda till ett förändrat upptag av insulinet. Patienten kan då få ett svängande blodsocker. • Känn alltid över ordinerat område innan du ger insulininjektionen och tag kontakt med sjuksköterska om du känner någon fettkudde/knuta. Magen Skinkans övre yttre del Pilar tillagda för tydlighetens skull av Utbildningsteamet. Tillstånd från Novo Nordisk att använda deras bildmaterial Ditt ansvar före insulingivning är att alltid utföra dessa säkerhetskontroller • Hur mår patienten • Rätt person (kontrollera mot signeringslista läkemedel/ordinationsunderlag för insulin) • Att patienten inte har fått sitt insulin (signeringslista läkemedel) • Rätt tillfälle (datum/klockslag) • Rätt läkemedel (jämför insulinpennan med ordinationen på ordinationsunderlaget för insulin) • Rätt dos (antal enheter) • Rätt sätt (injektionsområde) Viktigt att tänka på vid insulingivning • Rengör dina händer med handsprit både före och efter insulingivning. • Känn efter fettkuddar på det ordinerade injektionsområdet. • Vänd insulinpennan 20 gånger så att insulinet blandas. • Insulinet ges i fettvävnaden på ordinerat område, lyft ett hudveck och håll kvar detta under hela injektionen. • Håll kvar nålen under huden i minst 10 sekunder för att undvika läckage. • Använd alltid SafeClip för att avlägsna nålen. Ditt ansvar efter insulingivning • Signera på signeringslista läkemedel. • När du har givet insulinet har du ansvar för att patienten äter annars kan blodsockret bli för lågt. Ibland behöver patienten äta innan man ger insulinet, detta är då ordinerat av läkare. Förvaring av insulin • Insulinpennan som används skall förvaras i rumstemperatur i högst en månad. • Övriga insulinpennor förvaras i kylskåp. • Insulin får inte frysas för då blir det helt utan verkan. Om insulin utsätts för stark värme eller solljus försvinner gradvis effekten. • Minst 2 oöppnade insulinpennor skall finnas hos patienten, meddela sjuksköterska för beställning. Ny insulinpenna och hjälpmedel • Ny insulinpenna tas fram ur kylskåpet när den som du använder börjar ta slut. • Denna skall förvaras i rumstemperatur minst 15 minuter innan den kan användas. • Kontrollera utgångsdatum på den nya pennan. • Om patienten har mindre än 10 E insulin /dygn skall pennan märkas med datum. • Kanyler i storlek 5-6 mm skall användas. • Klipp av kanylen med SafeClip. • SafeClip kan slängas i brännbart när den ska kasseras. Ny fås av sjuksköterska eller på Apoteket. • Vid blodsmitta används särskild kanyl. • Insulinpennor ska lämnas på Apoteket, ej kastas i brännbart. Åtgärder vid stick- och skärskador • Om du fått en stick- eller skärskada skall du omedelbart ta rikligt med handsprit. • Kontakta jourhavande infektionsläkare på CSK. • Meddela sjuksköterska som får ta prover på patienten. • Meddela din enhetschef för att skriva anmälan på arbetsskada. Nu är du klar för att göra testet Om du är jobbar i kommunen gör så här: • Avsluta bildspelet genom att klicka på krysset längst upp i högra hörnet så att du kommer tillbaka på första sidan med utbildningsmaterialet. • Klicka på länken för diabetestest. • Fyll i fullständigt namn på enhetschef och sjuksköterska på testet. • Testet går endast att göra en gång. Loggar du ut måste du börja om från början, inga resultat sparas förrän du skickar testet. • Färdig? Tryck på skicka och testen skickas vidare till Utbildningsteamet för rättning. • Din enhetschef och delegerande sjuksköterska får resultatet när det är rättat. Kontakta dessa för besked. Om du jobbar för en Extern utförare gör så här: • Avsluta bildspelet genom att klicka på krysset längst upp i högra hörnet så att du kommer tillbaka till Handböcker och läs vidare i informationen hur du gör testen. Tack för ditt deltagande och lycka till!