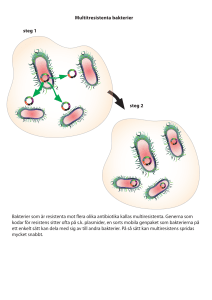
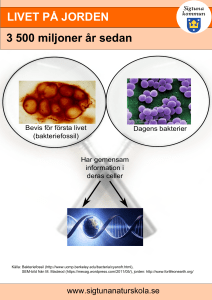
Kompendium i Bakteriologi - Ping Pong
advertisement

Kompendium i Bakteriologi Karolinska Institutet Institutionen för mikrobiologi, tumör- och cellbiologi Vårterminen 2008 1. BAKTERIESYSTEMATIK Taxonomi (kommer från grekiska orden taxos = ordning och nomos = lag) kallas den vetenskap som arbetar med att klassificera och ge namn åt olika organismer. Ett idealiskt klassificeringssystem bör bygga på släktskap mellan organismer som vi ser dem idag, samt också spegla deras evolutionära (fylogenetiska) ursprung. Även om vi idag kan se tydliga spår av bakteriers verksamhet i tidigare tidsåldrar (exempelvis i form av fossila bränslen) så finns det inte några fossila lämningar av bakterieceller som vi kan studera för att bestämma det fylogenetiska ursprunget till olika bakteriegrupper. Därför har bakterietaxonomin varit hänvisad till att klassificera bakterier genom att bestämma egenskaper som nu finns hos bakterierna. Detta kallas ett fenetiskt klassificeringssystem. Fig 1.1 2 Bakteriers indelning De encelliga organismerna kan inte hänföras vare sig till växtriket (Plantae) eller djurriket (Animalia), varför de flesta läroböcker hänför de encelliga organismerna till ett eget rike, (Protista). Detta rike indelas i eukaryoter och prokaryoter. Till eukaryoter hör protozoer, alger och svampar. De kännetecknas alla av att kärnan är omsluten av ett kärnmembran, samt att de har olika typer av cellorganeller, t ex mitokondrier. Till prokaryoter, som saknar egentlig kärna och inte har några distinkta cellorganeller, hör bakterier och eventuellt virus. Moderna molekylärbiologiska tekniker har på senare tid visat att bakterier i själva verket består av två helt olika grupper av organismer – eubakterier och archaebakterier. Till archaebakterierna, som skiljer sig från eubakterierna i ett flertal fundamentala egenskaper, hör bl a metanogena, termofila och halofila bakterier, medan eubakterierna omfattar alla medicinskt intressanta bakteriegrupper. Det finns 11 huvudgrupper (ordningar) av eubakterier. Huvudgrupperna delas sedan upp i familjer, som i sin tur indelas i genus och slutligen arter. Arterna namnges med genus- och speciesnamn enligt det namnsystem som infördes av Linné. Genusnamnet skrivs med stor första bokstav och species med små bokstäver, exempelvis Staphylococcus aureus. Om samma bakterienamn förekommer många gånger i en text skriver man ofta ut bara första bokstaven i genusnamnet, t ex S. aureus. Tabell 1.1 Indelning av bakterier PROKARYOTER ORDNING FAMILJ GENUS SPECIES SEROTYP, BIOTYP, FAGTYP etc KLON ex Eubacteriales ex Enterobacteriaceae ex Escherichia ex E. coli ex E. coli K1, (med kapseltyp 1) Ex E.coli stam MC1061 3 2. BAKTERIERS MORFOLOGI OCH KEMISKA SAMMANSÄTTNING Bakterier är encelliga organismer. Till formen är de flesta stavformiga (raka, böjda eller spiralformade) men det förekommer också sfäriska fbakterier, så kallade kocker ( jfr Staphylococcus, Streptococcus). Bakterier är mycket mindre än växt- och djurceller (s.k. eukaryota celler. De flesta kocker har en diameter på ca 1µm. Diametern på stavformiga bakterier är ofta inte mer än 0,5 µm medan längden kan variera från 1,5 upp till 20µm. De allra minsta bakterierna, Mycoplasma, är inte mer än 0,2-0,3 µm i diameter och utgör de minsta cellulära livsformerna vi känner till. Bakterier, är enklare uppbyggda än eukaryota celler och benämns som prokaryota celler. Deras arvsmassa (kromosom) omges inte av något kärnmembran, och de saknar fleras andra strukturer så som mitokondrier och endoplasmatiskt retikel. Skillnaderna mellan prokaryota och eukaryota celler sammanfattas i Tabell 2.1. Tabell 2.1 prokaryota 1(2) - Antal kromosomer Kromosom omgiven av kärnmembran Histoner associerade med kromosomerna Mitokondrier Vakuoler för upplagring av näring Golgi-apparat Endoplasmatiskt retikel eukaryota 3 el fler + + + + + + Bakterier karakteriseras av att de har en mera komplex ytstruktur än t ex animala celler. De omges, med undantag för Mycoplasma, av en rigid cellvägg som är belägen utanför cytoplasmamembranet. Cellväggen ger bakterierna många av deras karakteristiska egenskaper såsom förmåga att överleva i mycket varierande osmotiska miljö och resistens mot mekanisk påverkan. Cellväggen bestämmer också bakteriecellens form och färgbarhet, samt den antigena specificiteten. Dessutom har cellväggens kemiska sammansättning betydelse för bakteriens känslighet för antibiotika och vissa desinfektionsmedel. Cellväggens sammansättning har hos de flesta bakteriearter stor betydelse för deras virulens. Morfologi När man studerar bakterier i vanligt ljusmikroskop ser man inte mycket av deras finstruktur. Begränsningen ligger i mikroskopets upplösningsförmåga som maximalt kan bli ca 0.2µm. Vanligt ljusmikroskop har trots detta stor betydelse inom bakteriologin då klassificering av bakterier i stor utsträckning bygger på skillnader i storlek, form och färgbarhet. Vid diagnostiskt arbete studeras främst färgade bakterier intorkade på ett objektglas. Bakterier färgas bästa med basiska färgämnen. Dubbelfärgning enligt den danske bakteriologen Gram (1884) tillåter indelning av bakterier i Gram-positiva och Gram-negativa. Denna indelning är 4 av grundläggande betydelse för diagnostiken och det föreligger dessutom viktiga biokemiska och fysiologiska skillnader mellan bakterier med olika färgbarhet i gramfärgning. Gramfärgning. För att färga bakterier enligt Gram fixeras de intorkade bakterierna med värme genom att föra in objektglaset i en låga under ca en sekund. Därefter färgas preparatet med kristallviolett (ett basiskt anilinfärgämne) som ger alla bakterier en blåviolett färg. Preparatet behandlas därefter med aceton/etanol varvid en del bakterier avfärgas (Gramnegativa) medan de övriga behåller sin blå färg (Gram-positiva). Slutligen färgas preparatet med fuksin (ett rött basiskt färgämne) som ger avfärgade bakterier en röd färg. Gram-positiva bakterier blir alltså blåvioletta medan Gram-negativa blir röda vid gramfärgning. Mikroskopi. Levande ofärgade bakterier kan studeras med hjälp av faskontrastmikroskop eller mörkfältsmikroskop. För att studera bakteriecellers finstruktur krävs elektronmikroskopi. Bakterier indelas efter sin form i stavar (cylindriska), kocker (sfäriska) och spiralformade (spiriller och spirocheter). Många bakterier har mycket varierande utseende beroende på odlingsbetingelserna. Sådana bakterier brukar kallas pleomorfa eller polymorfa. Vanligen kan man emellertid lätt klassificera en bakterie som tillhörande en av de morfologiska huvudtyper, som visas i Fig 2.1. Fig 2.1 Olika bakteriegruppers mikroskopiska morfologi I Fig. 2.2 visas en schematisk bild av en stavformig bakterie så som den ser ut om man studerar ett snitt i elektronmikroskopet. Den innehåller en kärnekvivalent, cytoplasma med ribosomer och ibland inklusionskroppar, cytoplasmamembran, cellvägg, kapsel, pili och ofta flageller. 5 Fig 2.2 Schematisk bild av en stavformig bakteries cellmorfologi Cytoplasmamembranet Bakterier cytoplasmamembran skiljer sig inte från andra biologiska membraner vad beträffar den principiella uppbyggnaden. Cytoplasmamembranet är en semipermeabe barriär som selektivt bestämmer vilka lösliga substanser som skall tas upp respektive utsöndras. Specifika transportsystem för olika näringsämnen (t ex aminosyror, socker) är knutna till membranet liksom enzymer involverade i cellväggssyntesen. Dessutom har cytoplasmamembranet hos bakterier en liknande funktion som mitokondrierna hos eukaryota celler: det är säte för elektrontransport och oxidativ fosforylering. Cellväggen Cellväggen hos bakterier är ett fast skal som ger bakteriecellen dess form. Vissa antibiotika, däribland penicillin, verkar genom att hämma syntesen av specifika cellväggskomponenter. Cellväggen kan försvagas genom odling i närvaro av låga penicillinkoncentrationer, men också genom inverkan av enzymer. Då får man en sfärisk cell omgiven endast av cytoplasmamembranet, eventuellt med små rester av cellväggen kvar. Dessa sfäriska celler fungerar metaboliskt men är osmotiskt fragila, dvs måste ha en lämplig osmotisk miljö (0.5-1 M sackaros) för att hålla, men brister om de suspenderas i en buffer med låg salthalt. Gram-positiva bakterier. Cellväggen hos Gram-positiva bakterier varierar kraftigt i tjocklek: den kan utgöra ända upp till 25 % av bakteriens vikt och vara upp till 80nm, men tjockleken kan också vara betydligt mindre, ca 15nm och utgöra endast 10% av vikten. Den består av två huvudkomponenter, mukopeptiden (peptidoglykan) och teikonsyra, plus andra proteiner och polysackarider beroende på bakteriearten. Den dominerade komponenten i den Gram-positiva cellväggen är mukopeptiden (Fig 2.3), som består av ett nätverk av polysakaridkedjor, sammanbundna med korta peptider. Polysackarid-delen innehåller Nacetylmuraminsyra och N-acetylglukosamin. Polysackariddelen tycks vara gemensam för hittills undersökta bakterier medan sammansättningen av den tetrapeptid som sticker ut från N-acetylmuraminsyran varierar mellan olika species. Tetrapeptiden är hos Staphylococcus aureus sammansatt av, från muraminsyran räknat, L-alamin, D-glutaminsyra. L-lysin och Dalanin. Tvärbryggan består hos samma bakterie av en pentaglycin som sammanbinder den fjärde aminosyran med aminosyra nr tre i en närliggande tetrapeptid. Mukopeptiden hos olika 6 bakterier skiljer sig också med avseende på antalet muraminsyramolekyler som är substituerade med en peptidkedja, liksom frekvensen av tetrapeptidkedjor som sammanbundna med varandra. Hos Staphylococcus aureus är praktiskt taget alla muraminsyramolekyler försedda med tetrapeptid och ca 90 % av dessa är sammanbundna med varandra med en pentaglycinkedja. Detta göra att stafylokocker har en ovanligt tät och rigid cellvägg som därigenom har en stor mekanisk hållbarhet. Fig 2.3 Mukopeptiden hos Staphylococcus aureus Hos de Gram-positiva bakterierna finns förutom mukopeptiden en annan cellväggskomponent, teikoinsyra. Denna kan ha olika sammansättning hos olika species och utgör polymerer av antingen glycerolfosfat eller ribitolfosfat, till vilka olika socker, aminosocker och aminosyror är kopplade. Teikoinsyra är kovalent bunden till Nacetylmuraminsyra i mukopeptiden men förekommer också i en form som är förankrad i cytoplasmamembranet med hjälp av fettsyror bundna till teikoinsyran (s.k. lipoteikoinsyra). Teikonsyror finns endas hos Gram-positiva bakterier och utgör ofta dominerande antigen på bakteriens yta. Gram-negativa bakterier. Cellväggen hos Gram-negativa bakterier är som regel tunnare (ca 10nm) än hos de Gram-positiva, men är trots detta mera komplext uppbyggd. Gram-negativa bakterier har liksom de Gram-positiva ett skikt av mukopeptid som står för den mekaniska hållfastheten. Hos de Gram-negativa bakterierna är dock mukopeptidskiktet mycket tunnare än hos de Gram-positiva. Uppbygganden av mukopeptiden är i princip densamma som hos Gram-positiva, men aminosyrasammansättningen är ofta en annan. Utanför mukopeptiden finns hos Gram-negativa bakterier ett yttre membran som består av fosfolipid7 proteinkomplex. Det yttre membranet är sammanbundet med mukopeptiden genom ett lipoprotein, vars lipiddel sitter i den lipofila delen av det yttre membranet. På utsidan av det yttre membranet finns en lipopolysackarid, vars lipiddel, som kallas lipid A, är förankrad i yttre membranets lipofila del. Lipopolysackariden är toxisk och utgör det så kallade endotoxinet. Fig 2.4 Schematisk bild av den Gram-negativa cellväggens uppbyggnad LPS – Lipopolysackariden har stor betydelse för de Gram-negativa bakteriernas patogenitet. Polysackariddelen står för antifagocytära egenskaper samt har de dominerande antigena egenskaperna, medan lipid A står för de toxiska egenskaperna. Lipid A är starkt pyrogen samt har i kombination med andra delar av cellväggen en rad biologiska effekter. Polysackariddelen av LPS utgör ett värmestabilt antigen som kallas för O-antigen. Tillsammans med det flagellära H-antigenet ligger O-antigenet till grund för den serologiska indelningen av många tarmbakterier, t.ex. Salmonella. Tabell 2.4 Egenskaper hos bakterier som har samband med deras Gram-färgbarhet Egenskap Känslighet för penicillin G och V Tjocklek hos cellväggen Lipidinnehåll i cellväggen Teikonsyra i cellväggen Förekomst av endotoxin Känslighet för lysozym Lyseras av komplement (MAC) 8 Gram-positiva Gram-negativa + 20-80nm 1-3 % + + - ca 10nm 10-20% + + Kapsel Alla bakterier omges antagligen yttersta av någon form av mukös substans. I vissa fall bildar detta slem en fast gel med ungefär samma tjocklek runt hela bakterien och man talar då om en kapsel. Kapseln har ingen metabolisk funktion men skyddar bakterien mot kroppens försvarsmekanismer (framförallt fagocytos) och möjliggör därigenom att bakterien överlever i kroppen och ger upphov till sjukdom. Bakterier kan förlora sin kapsel genom mutation och förlorar då i de flesta fall sin virulens. Kapselbildande bakterier har som regel kolonier med slät, glänsande yta och är ofta slemmiga. När den kapselbildande förmågan har gått förlorad blir kolonierna mindre och får en ojämn, ”rå” yta. Förlust av kapselbildande förmåga sker ofta genom selektion vid odling av bakterien i laboratoriet, där kapseln inte utgör någon selektiv fördel. Kapseln består oftast av polysackarid, som varierar i sammansättning mellan olika bakterier. Kapslar av polypeptidnatur förkommer också. Kapselsubstanserna är antigena, vilket ger möjlighet till immunoserologisk identifiering. Så till exempel kan Streptococcus pneumoniae (pneumokocker) delas upp i mer än 70 olika typer med olika antigen-specificitet. Kapseln kan göras synlig i mikroskopet genom negativ färgning med tusch. Den syns då som en klar zon mellan den tuschfärgade omgivningen (tusch består av kolpartiklar) och den refraktila (eller färgade) bakteriecellen. Flageller Bakterier som har förmåga till aktiv rörlighet drivs av flageller som förankrade i cytoplasmamembranet och som går rakt igenom den utanför liggande cellväggen. Flageller har en diameter på 10-20nm och kan bli 15-20µm långa. Flagellerna är uppbyggda av 3-6 proteinfibriller. Proteinet kallas flagellin. Bakteriers rörelse styrs ofta av yttre kemiska signaler som gör att bakterien rör sig emot eller ifrån en viss kemisk substans (s.k. kemotaxis). Pili (fimbrier) Hos både Gram-negativa och Gram-positiva bakterier förekommer trådlika utskott som kallas pili eller fimbrier. De är kortare och rakare än flageller. De består av protein och utgår liksom flagellerna från cytoplasmamembranet. Längs ut på pili finns ett särskilda proteiner, olika hos olika bakterier, som förmedlar bindning till olika celler och vävnader hos andra organismer (djur och växter). Bindningen sker ofta till olika art- eller organ-specifika sockermolekyler på cellytan och förklarar delvis varför olika bakterier infekterar olika djur eller olika organ. Hos vissa Gramnegativa bakterier förekommer en speciell pilusform som kallas för F-pilus. Med hjälp av dessa sker överföring av DNA mellan bakterier, så kalllad konjungation (se kap. 3). Sporer Bakterier tillhörande Bacillus och Clostridium kan utveckla en mycket specialiserad intracellulär bildning som kallas spor eller endospor. Den är ett violstadium av den vegetativa cellen i vilken den bildas. Sporer kan överleva i årtionden utan tillförsel av näring. Sporbildningen induceras av näringsbrist, framförallt av energikällan. Om sporen placeras i ett näringsmedium kan den gro (germinera) och utvecklar då en vegetativ bakterie som kan tillväxa och dela sig. Närvaro av vatten är en förutsättning för geminering. Sporen är mer 9 refraktil än bakterien i övrigt och kan därför ses i ljusmikroskop inuti bakterier som har bildat en spor. Den färdiga sporen är svårare att färga än den vegetativa bakterien och den ses därför som en ofärgad oval i den i övrigt färgade bakterien. Sporer karakteriseras av en mycket låg metabolisk aktivitet, stor resistens mot värme, uttorkning och toxiska kemikalier. Därigenom kan smitta med sporbildande bakterier, till exempel stelkrampsbakterien, spridas med förorenad jord där sporerna kan ha överlevt i åratal. Det är den rikliga förekomsten av sporer i vår omgivning som gör det nödvändigt att autoklavera vätskor (d v s upphetta till 120-140°C i ånga) eller sterilisera fasta material vid temperaturer upp till 180°C. 10 3. BAKTERIEGENETIK Kromosomen Den genetiska informationen hos bakterier är liksom hos alla högre organismer lagrad i DNA, vilket innebär att de i stort sett följer samma genetiska lagar som allt annat levande.. Det följande kapitlet kommer därför endast att ta upp sådant som skiljer bakterier från andra organismer och som är av särskild betydelse för förståelsen av bakterier som sjukdomsalstrare. Genomet är den totala mängden genetisk information hos en organism. Hos Bakterier, som är haploida, består genomet som regel en enda ringsluten kromosom, bestående av dubbeltrådigt DNA. Hos vissa bakteriearter, t.ex. Vibrio cholerae , är genomet fördelat på två kromosomer. Kromosomen ligger fri i cytoplasman och är inte omgiven av något kärnmembran. Kromosomen är bunden till cytoplasmamembranet, sannolikt till de s.k. mesosomerna, vilket är av betydelse för distributionen av en kopia av kromosomen till vardera dottercellen i samband med celldelningen. Till skillnad från eukaryota celler tycks bakteriens kromosom inte vara organiserad i nukleosomer. Två olika histonliknande proteiner är dock bundna till DNAt, som är organiserat som en rosett av hårt tvinnade (super-coil) loopar. Antalet gener varierar från 500 till ca 6000 mellan olika arter. Bakterie-DNA saknar introner, vilket innebär att varje gen transkriberas direkt till ett mRNA som sedan translateras till ett eller flera proteiner. Extrakromosomalt DNA Flertalet bakterier innehåller förutom kromosomen en eller flera plasmider som alltså är en del av genomet. Plasmider replikeras oberoende av kromosomens replikering och föreligger oftast i flera (10-100) kopior per cell. Dessa extrakromosomala DNA-molekyler är också dubbeltrådiga och ringslutna, men innehåller i allmänhet inte mer än något tiotal gener. Dessa gener kodar för proteiner som behövs för plasmidens replikering och fortbestånd (s.k. maintenance genes). Ibland finns också gener som gör att plasmiden kan överföras mellan olika bakterier genom konjugation (tra-transver genes). Många plasmider innehåller också gener som kodar för antibiotikaresistens, olika virulensfaktorer, eller bakteriociner som hämmar tillväxten hos bakterier tillhörande samma eller andra arter. Plasmider som har förmågan att överföras till andra bakterier kallas för konjugerande plasmider eller F-faktorer, medan sådana som kodar för antibiotikaresistens kallas R-faktorer. Många F-faktorer är också R-faktorer vilket innebär att antibiotikaresistens kan överföras mellan bakterier med hög frekvens (se kap. 9). Bakteriofager (fager) är bakteriespecifika virus. Liksom bland växt- och djurvirus förekommer både DNA- och RNA-fager samt kubisk och helikal symmetri. Liksom andra virus är fager beroende av specifik receptormedierad adsorption till värdcellen för att kunna infektera denna. Fagerna är därför i allmänhet genus- eller artspecifika. Känsligheten för olika 11 fager kan också variera inom en art, beroende på förekomsten av olika fagrereceptorer på bakteriens yta. Detta kan utnyttjas för indelning eller typning av bakterier, s.k. fagtypning. Lysogeni. En lysogen bakterie innehåller ett integrerat fag-genom (pro-fag) i sin kromosom – alltså en form av latens. Endast DNA-fager kan ge upphov till lysogeni. Lysogena bakterier är immuna mot infektion med samma fag. Det händer också att förekomsten av en progag förändrar värdbakteriens fenotyp, genom att integreringen skett på sådant sätt att det ändrar uttrycket av någon bakteriell gen. Vissa fager bär också på gener som ger helt nya funktioner åt värdbakterien, t ex produktion av toxiner (difteritoxin hos Corynebacterium diphtheriae och erytrogent (pyrogent) toxin hos Streptococcus pyogenes) eller förändring av ytantigen hos vissa Salmonella. Fenomenet kallas lysogen omvandling och skiljer sig från transduktion (se nedan). Transposoner Transposoner är DNA-fragment som karaktäriseras av att de kan integreras på många olika ställen i kromosomen eller i plasmider. Transposoner är till skillnad från plasmider inga replikon pga. att de saknar startpunkt för replikering (origin of replication). Trots detta dupliceras de ofta i samband med att de förflyttas, vilket innebär att deras antal ökar i bakterien. Ett speciellt enzym, transposas, som kodas av transposonet, interagerar med transposonets ändar och med specifika målsekvenser i mottagar-DNAt. Olika transposaser känner igen olika målsekvenser som förekommer med olika frekvens i mottagar- DNAt. Den enklaste formen av transposibla element är endast 150-1500baspar långa och kallas för insertionssekvenser (IS). IS har 20-40 baspar långa omvända repetitioner i ändarna. Egentliga transposoner är större och innehåller förutom genen för transposas också gener som kodar för resistens mot lika toxiska substanser, t ex antibiotika. Så kallad klass I transposoner består av en eller flera resistensgener som omges av två IS-fragment (som också kan förflyttas separat). Överföring av DNA mellan bakterier Överföring av genetiskt material mellan bakterier kan ske på tre olika sätt: konjugation, transduktion och transformation. Konjugation innebär överföring av DNA genom cell- till cellkontakt, t ex via F-pili. Konjugation med hjälp av F-pili förekommer bara hos gram-negativa bakterier. Hos grampositiva bakterier förekommer speciella adhesionsproteiner på ytan av cellväggen som göra att de kan aggregera med mottagarbakterier. Även denna typ av konjugation bestäms av plasmider. Hos vissa streptokocker utsöndrar mottagarbakterien små peptider, sexferomoner, (mol vikt ca 1000) som krävs för att konjugation ska ske. Transduktion innebär överföring av DNA från en bakterie till en annan via bakteriofager. Vid generaliserad transduktion plockar fager slumpmässigt upp fragment av kromosomalt DNA som packas i fag-huvudet i stället för i fag-genomet. Fragment motsvarande 1 % av bakteriogenomet kan plockas upp. Detta DNA kan sedan injiceras i en ny bakterie varefter det kan integreras i värdbakteriens kromosom genom homolog rekombination. Eftersom inget fag-DNA finns närvarande sker ingen produktion av fagpartiklar. Även hela plasmider kan överföras genom transduktion. Resistensplasmider hos stafylokocker överförs f a genom transduktion. 12 Transformation innebär att bakterier tar upp fragment av DNA från omgivningen. Förmågan att ta upp DNA kallas kompetens och varierar beroende på tillväxtbetingelserna. Hos vissa bakterier tycks kompetensen vara naturlig och beroende av specifika proteiner (hos Bacillus subtilis, pneumokocker, Haemophilus m fl) medan andra måste specialbehandlas på laboratoriet för att de ska kunna transformeras ( t ex E. coli). Genetisk variation I samband med replikeringen av DNA uppstår spontana mutationer med en frekvens av ca 10-10 per baspar. Då en genomsnittlig gen omfattar ca 1000 baspar innebär det att muationsfrekvensen per gen är ca 10-7, d.v.s. en mutation i en viss gen inträffar bara ca en gång per 10 miljoner celldelningar. På grund av att generationstiden i allmänhet är så extremt kort (20-30 minuter vid växt i rika näringsmedier) nås koncentrationer av över 109 bakterier/ml efter ca 16 timmars odling i buljong. I en sådan bakteriekultur där det alltså skett mer än 109 replikeringar av DNAt kan man således räkna med att finna 10-100 bakterier per ml med en mutation i gen A, lika många med en mutation i gen B, gen C o s v. De flesta mutationer leder inte till någon märkbar förändring av genprodukten pga att de inte ändrar aminosyrasammansättnigen leder tillBeroende på selektionstrycket kommer dessa olika mutanter antingen att selekteras bort eller anrikas. En antibiotikaresistent mutant t ex överlever och anrikas bara om kulturen utsätts för medlet i fråga. Mutanter med förändrade antigena egenskaper klarar sig bättre i värdindivider som bildat antikroppar mot det ursprungliga antigenet. Mutationer som leder till förlust av virulensfaktorer innebär som regel en sämre överlevnad in vivo. Vid växt in vitro har emellertid dessa faktorer ingen betydelse. Förlust av förmågan att bilda kapselpolysackarid eller O-antigen kan till och med leda till att bakterien växer bättre in vitro (se S-R variation kapitel 2). Även vidhäftningsorgan (t ex fimbrier) och olika toxiner kan förloras då bakterier odlas under lång tid på laboratoriet. Genom överföring av kromosomalt DNA via transformation, konjugation eller transduktion och efterföljande rekombination kan nya kombinationer av egenskaper uppstå. Egenskaper som kodas av gener på plasmider eller transposoner som lätt integreras i plasmider, överförs med hög frekvens mellan olika bakterier och bidrar till den stora genetiska variationen inom en bakterieart. 13 4. ODLING AV BAKTERIER Substrat Vid odling av bakterier i laboratoriet för att utföra experiment eller för diagnostik har man två huvudtyper av näringssubstrat att välja mellan: dels definierade substrat vars beståndsdelar är kända både kvalitativt och kvantitativt, dels icke definierade substrat. De definierade substraten innehåller vanligen glukos eller någon annan sockerart som kol- och energikälla, ett ammoniumsalt eller en blandning av aminosyror som kvävekälla och slutligen oorganiska salter. Basen i de odefinierade substraten utgörs av hydrolyserade proteiner (nötkött eller kasein); detta substrat kan berikas ytterligare genom tillsats av serum eller blod, jästextrakt och olika sockerarter. Allmänt gäller att ju mer anpassad en bakterieart är till ett parasitärt levnadssätt dess rikare substrat kräver den. Agar Både definierade och odefinierade substrat kan användas i flytande eller fast form. För att erhålla fasta substrat tillsätts agar, en polysackarid som utvinns ur alger. Under upphettning till 100oC löser sig agar i vatten (substratet). Om man gör en 1,5 % lösning av agar och låter den svalna stelnar den till ett gel vid 40-45oC. Koloni I flytande lösningar växer bakterier diffust och ger upphov till en grumling. På fasta medier (t ex agarplattor) växer bakterierna som regel i form av runda bildningar (kolonier), som efter växt i 24-48 timmar är i storleksordningen 1-5 mm i diameter. Optimala tillväxtbetingelser För optimal tillväxt av en bakterie måste inte bara näringssubstratet utan även den fysikaliska miljön vara anpassad efter dess behov. Några väsentliga faktorer är temperatur, pH, syre- och koldioxidhalt. Temperatur Arter som växer bäst vid 35-45oC kallas mesofila; hit hör de flesta humanpatogena bakterierna. I naturen fritt levande bakterier har i regel ett lägre temperaturoptimum, 15-30oC och kallas psykrofila. Termofila bakterier har sitt temperaturoptimum vid 50-60oC, de kan isoleras i varma källor eller i jord som är upphettad genom vulkanisk aktivitet. Observera att kyla inte är någon desinfektionsmetod. Även om tillväxten av humanpatogena bakterier är optimal endast vid ett ganska snävt område kring 37oC, kan bakterieceller bevaras intakta i fruset tillstånd under mycket lång tid och åter börja föröka sig om temperaturen höjs. Surhetsgrad Flertalet humanpatogena bakterier har ett optimum inom ett ganska smalt intervall omkring pH 7. Ett undantag utgör Vibrio cholerae som har sitt optimum vid pH 8.2 och kan växa vid pH upp till 10. Detta kan man utnyttja vid diagnostiken genom att odla faecesproven från misstänkta kolerafall på substrat med alkaliskt pH varigenom växten av andra bakterier än V. cholerae hämmas. 14 Bakteriell tillväxt Bakterier förökar sig genom enkel delning. Då tiden mellan två celldelningar (generationstiden) är konstant i en optimal näringsmiljö sker alltså en fördubbling av antalet bakterier under ett visst tidsintervall. Bakterieantalet ökar således logaritmiskt med tiden. Om man studerar tillväxten av en bakterie i ett slutet system, t ex i en kolv med näringsmedium, finner man att en exponentiell förökning bara äger rum under en begränsad period (Fig 5.1). Fig 4.1 Bakteriers tillväxt i ett slutet system: ”tillväxtkurvan” Lag-fas När bakterier ympas (tillförs) i ett näringsmedium tar det som regel en viss tid innan tillväxten kommer igång beroende på att baktereierna måste adaptera sig till den nya miljön. Denna första fas kallas för lag-fasen och varierar i längd beroende på bakteriearten samt hur stor miljöförändring den utsatts för. Log-fas När bakterierna har adapterat sig till den nya miljön börjar de att dela sig. Eftersom ökningen är exponentiell, d v s logaritmen för cellantalet ökar lineärt med tiden, kallas denna period för log-fasen, eller exponentiella fasen. Generationstiden (tiden mellan två celldelningar) varierar från art till art och är beroende av vilket näringsmedium som används. Escherichia coli kan i ett rikt näringsmedium dela sig var 20:e minut vid 37oC, medan generationstiden i ett fattigt medium (glukos + salter) är 45-60 minuter. Stationärfas, deklinationsfas Log-fasen följs av en stationärfas och därefter en deklinationsfas beroende på att allt fler bakterieceller slutar dela sig och så småningom dör. Observera dock att enskilda bakterieceller kan vara viabla under mycket lång tid (veckor, månader; sporbildande bakterier kan överleva i decennier). Orsaken till att den exponentiella tillväxten hejdas och att kulturen övergår i stationärfas är dels att det ansamlas metaboliter som har toxisk effekt (t ex syror som bildas vid jäsning) dels att bakterierna har en begränsad mängd näring till sitt förfogande. För aeroba bakterier utgör syre ofta en begränsande faktor. Tillväxt av bakterier i kroppen Bakteriers tillväxthastigheten är som regel lägre i människokropppen än i laboratoriet. En humanpatogen bakterie som i ett näringsrikt medium har generationstid på 30 minuter, kan i en infektionshärd ha en generationstid på flera timmar. Ett extremt exempel på detta är en infektion med abscessbildning (orsakad av t ex stafylokocker). I abscessen ackumuleras 15 organiska syror och andra jäsningsprodukter samtidigt som tillgången på näringsämnen minskar, vilket leder till relativt långsam bakterietillväxt. Å andra sidan finns exempel på bakterier som växer betydligt snabbare i kroppen än utanför denna (t.ex. Streptococcus pyogenessom orsakar halsfluss), och sådana som inte alls kan tillväxa utanför kroppen (t.ex. leprabacillen, Mycobakterium leprae) En helt annan miljö för bakteriell tillväxt finner man i tarmen. Ny näring tillförs här med jämna intervall medan avfallsprodukter liksom ett stort antal mikroorganismer utsöndras. Förhållandena i tarmen liknar dem vid s.k. kontinuerlig odling där man kontinuerligt tillför näringsämnen och håller faktorer som pH och redoxpotential relativt konstanta. Detta medverkar till selektion av en för varje individ mycket konstant tarmflora (se kap. 11). I sin naturliga miljö tillväxer många bakterier fästa till en yta som är omgiven av vätska som innehåller de näringsämnen som bakterierna behöver. Genom att bakterierna också binder till varandra med hjälp av polysackarider och proteiner som de utsöndrar bildas ett tjockt lager av bakterier som kallas för biofilm. En del sjukdomsalstrande bakterier växer som biofilm i kroppen och är därigenom skyddade från angrepp av vårt immunsystem och från antibiotika. 16 5. ANTIBIOTIKA Antibiotika är substanser som direkt hämmar mikroorganismers tillväxt i koncentrationer som är oskadliga för värdorganismen. Idén om selektiv toxicitet utvecklades i slutet av 1800talet av Ehrlich, som syntetiserade och testade en mängd olika substanser, men med liten framgång. I början av 1930-talet lyckades Domagk syntetisera en substans, Prontosil, som visade sig ha god effekt på infektioner orsakade av Streptokocker. Prontosil visade sig dock vara utan effekt mot denna bakterie vid test in vitro. Denna paradox löstes snart, då det visade sig att personer som behandlades med Prontosil utsöndrade sulfanilamid i urinen, och att denna substans var aktiv mot Streptokocker både in vivo och in vitro. I början av 40-talet lyckades Florey och Chain, med utgångspunk från 20 år gamla iakttagelser av Flemming, att framställa penicillin i ren form från odlingar av Penicillium svamp. Dessa upptäckter blev inledningen på den moderna kemoterapin som inneburit lindring och bot för milliarder och som räddat livet på milliontals människor. De flesta antibiotika isoleras från olika bakterier (Streptomyceus-arter) och svampar (Penicillium, Cephalosporum). Man gjorde tidigare skillnad mellan kemoterapeutika, som är syntetiska substanser, och antibiotika som bildas av olika svampar och bakterier. I dag används ofta de båda begreppen synonymt, bl a beroende på att vissa "antibiotika" kan syntetiseras samt att många antibiotika som framställts genom odling av svampar och bakterier senare modifieras genom kemisk syntes (s k semisyntetiska antibiotika). För att kunna välja lämpligt antibiotikum och dosering för behandling av olika bakteriella infektioner måste man mäta bakteriens skänslighet för antibiotika. Den mest exakta metoden att bestämma bakteriers antibiotika-känslighet är den s k spädnings-metoden,vilken innebär att man gör en spädningsserie av antibiotika i något lämpligt odlingsmedium varefter man ympar en konstant mängd bakterier till varje spädningsrör. Rören inkuberas därefter under förhållanden som är lämpliga för tillväxt av bakterierna. Den lägsta antibiotikakoncentration som fullständigt hämmar tillväxten ( minimum inhibitory concentration= MIC) ger ett mått på bakteriernas antibiotika-känslighet och uttrycks i g/ml. Vissa antibiotika är baktericida, dvs de dödar bakterierna, medan andra substanser är bakteriostatiska, vilket innebär att de bara hämmar tillväxten. Då man använder sig av ett bakteriostatiskt medel för behandling så krävs det att patienten har ett fungerande immunförsvar för att man slutgiltigt skall bli av med infektionen. Hos patienter med vissa typer av immundefekter, t ex dåligt fungernade neutrofila granulocyter, kan det vara viktigt att välja ett antibiotikum med baktericid effekt. För rutinmässig bestämning av antibiotikakänsligheten används som regel inte spädningsmetoden utan i stället den s k agar diffusionsmetoden där små filtrerpapperslappar indränkta med en exakt mängd antibiotikum lägges på ytan av en agarplatta, på vilken man ympat en tät matta av bakterier. Plattan inkuberas sedan så att bakterierna kan växa ut och bildar en sammanhängande matta av kolonier. Under denna tid diffunderar antibiotikum från lappen ut i agarmediet och bildar en koncentrationsgradient som gör att man får en hämningszon runt lappen vars storlek är proportionell mot bakteriens känslighet för substansen i fråga. 17 Gemensamt för de flesta antibiotika är att de på olika sätt hämmar bakteriernas metabolism så att de slutar tillväxa eller dör. Ett antibiotikum måste alltså hämma någon livsviktig funktion hos bakterien, t ex syntesen av cellvägg, proteiner eller nukleinsyror. Här nedan följer en kort beskrivning av några vanliga antibiotika och deras verkningsmekanismer. Sulfonamider och närstående antibiotika Sulfa hämmar syntesen av folsyra. Till skillnad mot bakterier syntetiserar människan inte folsyra utan denna måste tillföras med födan ; vilket förklarar att sulfa hämmar bakterier men int människans celler. Sulfonamiderna har en bakteriostatisk effekt mot både Gram-positiva och Gram-negativa bakterier. Resistens är dock inte ovanlig på grund av specifika resistensgener (se nedan). Pseudomonas aeruginosa är alltid resistent. Cellväggsynteshämmare. Penicilliner och cefalosporiner är kemiskt nära besläktade men bildas av två olika svamparter. De innehåller båda en s k beta-laktamring som är essentiell för deras aktivitet och brukar därför gemensamt kallas för beta-laktamantibiotikum. Betalaktamantibiotikum hämmar syntesen av cellvägg genom att de binder sig till enzymer som sätter ihop mukopeptiden. Hos de flesta bakterier finns mellan 5 och 10 olika enzymer som är inblandade i denna mycket komplicerade och dynamiska process och som binder olika betalaktamantibiotika med olika affinitet. Dessa enzymer är delvis artspecifika vilket innebär att känsligheten för olika beta-laktam-antibiotika varierar mellan olika bakterier. Hämningen av mukopeptidsyntesen leder till aktivering av autolysiner( mureinhydrolaser) som bryter ner den befintliga mukopeptiden vilket leder till lys av bakterien. Beta-laktamantibiotika är således baktericida. Benzylpenicillin, eller penicillin G är den ursprungliga formen av penicillin. PcG är mycket aktivt mot Gram-positiva bakterier t ex Streptokocker och Stafykocker. En nackdel med PcG är att det är mycket syrakänsligt och kan därför ej tas per oralt utan måste injiceras. Genom att ändra lite på PcG kunde man få fram en form som kan tas per oralt, nämligen fenoxymetylpenicillin, eller PcV. PcG och PcV har två nackdelar, dels verkar i huvudsak på Gram-positiva bakterier, dels är de känsliga för beta-laktamas (penicillinas), ett enzym som produceras av många bakterier och som inaktiverar penicillin. Genom att koppla olika sidogrupper till penicillin-molekylen har man fått fram en lång rad penicilliner med olika egenskaper; t.ex sådana som även hämmar Gram-negativa bakterier eller sådana som inte inaktiveras av beta-laktamas. På liknande sätt har man framställt olika Cephalosporiner med effekt mot olika typer av bakterier. Förutom att vissa människor kan utveckla allergi ger denna grupp av läkemedel inga biverkningar. Proteinsynteshämmare. Makrolider, av vilka Erythromycin är den mest använda, binder till bakteriens ribosomer och hämmar därmed proteinsyntesen Erythromycin är bakteriostatiskt och är liksom penicillin mest aktivt mot Gram-positiva bakterier, men har också god effekt mot Clamydia och Mycoplasma. Används som alternativ till Pc, fr.a. hos Pc-allergiska personer 18 (Clindamycin och Lincomycin är kemiskt skilda från makroliderna men har likartad verkningsmekanism och ungefär samma antibakteriella spektrum. Clindamycin är dessutom mycket aktivt mot Bacteroides och andra anaeroba bakterier.) Tetracyklinerna hämmar också proteinsyntesen. Tetracyklin, Oxitetracyklin, Doxycyklin och Metacyklin är bakteriostatiska och har alla ett brett antibakteriellt spektrum. De används ofta för behandling av bronchit och atypiska pneumonier orsakade av Mycoplasma, Clamydia m fl. Tetracykliner lagras upp i benvävnad och tänder och får därför ej ges till gravida kvinnor och till barn. Kloramfenikol är en annan proteinsynteshämmare som har ett mycket brett antibakteriellt spektrum. På grund av sin toxicitet ( anemi ) används det dock bara vid direkt livshotande infektioner t.ex meningit och typhoidfeber. Det används också för lokalbehandling, t ex i ögonsalvor, där dosen blir mycket liten och ej orsakar några biverkningar. Fusidinsyra som också hämmar proteinsyntesen används i stort sätt bara för lokal behandling av infektioner orsakade av Staphylococcus aureus, t ex i ögonen. Nukleinsyrasynteshämmare. Nitrofurantoin är en syntetisk substans som hämmar DNAsyntesen hos många bakterier. På grund av att det metaboliseras mycket snabbt och utsöndras med urinen kan det endast användas för behandling av urinvägs-infektioner. Kinoloner som också är syntetiska substanser hämmar enzymer som behövs vid DNAsyntesen. De har ett brett antibakteriellt spektrum och är i allmänhet mera aktiva mot Gramnegativa än mot Gram-positiva bakterier. Ciprofloxacin och andra kinoloner används numera ofta mot urinvägsinfektioner och prostatit samt ibland mot okomplicerad gonorré. Rifamycin är ett "riktigt" antibiotikum som produceras av en svamp. Det binder sig mycket effektivt till bakteriernas RNA-polymeras och hämmar därigenom transkriptionen. Trots god effekt på ett stort antal både Gram-positiva och Gram-negativa bakterier används det nästan uteslutande för behandling av tuberkulos. Nya antibiotika med bättre antibakteriella och farmakologiska egenskaper utvecklas ständigt. Ett särskilt motiv till att finna nya substanser är att bakterier snabbt utvecklar resistens mot de medel som används flitigt. Antibiotikaresistens Utvecklingen av antibiotikaresisten är ett stort kliniskt problem. Frekvensen, med vilket detta sker, varierar beroende på både bakterie och antibiotikum. Vissa bakteriearter, t ex coliforma och S.aureus, utvecklar resistens mycket snabbare än andra.. Resistens utvecklas relativt lätt mot penicilliner, tetracyklin och streptomycin, men nästan aldrig mot metronidazol. Antibiotikaresistens kan uppkomma på två olika sätt. 1. Genom spontana kromosomala mutationer. 2. Genom upptag av resistensgener. 19 Skillnaden mellan dessa två mekanismer kan illustreras med streptomycin-resistens som kan uppkomma på båda sätten. En enstaka mutation kan leda till en förändring av bakteriens ribosomer så att streptomycin inte längre binder sig. Denna förändring leder till resistens mot streptomycin, men innebär också att ribosomen fungerar något sämre. Detta innebär att i en antibiotikafri miljö växer den resistenta mutanten sämre. I närvaro av streptomycin kommer däremot endast den resistenta mutanten att kunna föröka sig och man får en anrikning av resistenta bakterier ( en resistent stam). Bakterier kan också bli resistenta mot streptomycin genom att de tar upp en resistensgen från en annan bakterie. Resistensgener är gener som kodar för specifika proteiner som inaktiverar antibiotika,eller på annat sätt motverkar deras effekt på bakterien. Resistens mot streptomycin beror på ett enzym som inaktiverar streptomycinet. En sådan gen kan inte uppstå genom en enstaka mutation utan har sannolikt utvecklats under en mycket lång tid som skydd mot naturligt förekommande antibiotikum. Resistensgener är ofta lokaliserade till plasmider som kan överföras mellan bakterier genom konjugation,transduktion eller transformation. Överföringen kan ibland ske över artgränserna. Många individer har t ex i sin normala tarmfloran stammar av E.coli och andra enterobakterier som innehåller resistensgener som kan överföras till patogena bakterier så som Salmonella och Shigella. Samma plasmid kan innehålla flera olika resistensgener ( upp till 9 st),vilket innebär att en bakterie kan bli resistent mot flera olika antibiotikum samtidigt. Exempel på resistensgener Antibiotikum Resistensgen, kodar för: Penicilliner och Cefalosporin Beta-laktamas; enzym som spjälkar ß-laktam-ringen Proteiner som transporterar ut tetracyklin ur bakterien Enzym som acetylerar kloram-Fenikol som därigenom blir inaktivt Enzym som metylerar 23S-RNA, Lincomycin leder till minskad bindning av Clindamycin antibiotika till ribosomen Tetracykliner Kloramfenikol Erythromycin 20 6. STERILISERING OCH DESINFEKTION Sterilitet innebär frånvaro av levande mikroorganismer. Eftersom mikroorganismer avdödas logaritmiskt blir sterilitet ett sannolikhetsbegrepp. För att uppnå sterilitet använder man metoder som syftar till att det efter behandling får finnas högst en levande mikroorganism på en miljon enheter. Desifektion innebär att man reducerar antalet sjukdomsalstrande (patogena) mikroorganismer under infektionsdosen, dvs att dessa oskadliggörs eller avlägsnas i sådan utsträckning att de inte längre kan sprida smitta. Sterilisering Sannolikheten att en mikroorganism avdödas under en steriliseringsprocess är konstant per dosenhet. Detta innebär att resultatet av en sterilisering blir beroende av såväl det initiala antalet mikroorganismer som steriliseringsprocessens specifika effekt. Den förstnämnda faktorn påverkas av hygienen vid tillverkningen (av engångsartiklar) eller rengöring och desinfektion (av t ex medicinska instrument) före sterilisering. Ursprungsmängden mikroorganismer vid sterilisering kan bestämmas genom räkning av bakteriemängden på slumpmässigt uttagna stickprov av de föremål som ska steriliseras. Steriliseringsprocessens effekt kan bestämmas med hjälp av mikrobiologiska indikatorer, s k sporprover. Vid dessa test använder man standardiserade preparationer av bakterier i sporform, vilka har en känd och konstant motståndskraft mot steriliseringsmediet. Metoder för sterilisering Autoklavering dvs sterilisering med mättad vattenånga Torrsterilisering dvs sterilisering med hetluft Formalinsterilisering dvs sterilisering med lågtemperaturånga med förgasad formaldehyd Etylenoxidsterilisering Strålsterilisering dvs sterilisering med joniserande strålning Kemisk sterilisering dvs sterilisering med kemiskt medel i vätskeform Autoklavering. För sterilisering av flergångsartiklar som ska användas sterila inom sjukvården används vanligen mättad vattenånga under övertryck I ångautoklav vid minst 121oC i 15 min eller 134oC i 3 min. Ångan måste befinna sig under övertryck för att uppnå denna temperatur. För att ångan ska nå alla ytor och tränga igenom de förpackningar som används, evakueras all luft i autoklavrummet före autoklaveringen. Torrsterilisering. Sterilisering med hetluft s k torrsterilisering kräver vanligen betydligt högre temperatur och/eller längre behandlingstider. Temperaturer på 160oC (2 tim) till 180oC (30 min) är vanligt förekommande. Eftersom många förpackningsmaterial ej tål dessa höga temperaturer är användningsområdet för torrsterilisering mer begränsat än för autoklavering. Torrsterilisering kontrolleras fysikaliskt genom registrering av temperatur och tid, mikrobiologiskt genom sporprover med Bacillus subtilis-sporer. Formalinsterilisering. Sterilisering med lågtemperaturånga och förgasad formaldhyd s k formalinsterilisering används vid behandling av föremål som ej tål upphettningen i de två tidigare nämnda metoderna. Vanligen används formaldehyd i gasform och mättad vattenånga vid 65oC eller 78-80oC. Processen kontrolleras fysikaliskt genom mätning av tryck, temperatur och tid, mikrobiologiskt genom sporprov (med en kombination av B. stearothermophilus- och B. subtilis-sporer). Gassterilisering med etylenoxid används främst vid fabrikssterilisering av medicinska engångsartiklar. Gasen är dessvärre såväl brandfarlig och explosiv som carcinogen. Det är därför viktigt att såväl personal som patienter skyddas för exposition av toxiska mängder. Restmängder av gasen avlägsnas ur steriliserande artiklar genom långvarig förvarning före användning. Kontroll av steriliseringsprocessen utförs med B. subtilis sporprov. Strålsterilisering. Dvs sterilisering med joniserande strålning är industriella metoder som i allmänhet utnyttjar en elektronaccelerator (beta-strålning) eller gammasterilisering med kobolt-60 som strålkälla. Även gastäta förpackningar kan strålsteriliseras. Kemisk sterilisering. Sterilisering med kemiskt medel i vätskeform. För instrument eller dylikt som ska användas sterila men ej tål någon av de ovannämnda steriliseringsmetoderna används ofta nedsänkning i en 2%-ig buffrad alkalisk glutaraldehydlösning (vid rumstemperatur). Inverkningstid för väl rengjorda föremål är vanligen tre timmar. Metoden innebär en lägre säkerhet än ovanstående alternativ och används bara när dessa ej är tillämpbara. Desinfektion Desinfektion innebär att man reducerar antalet sjukdomsalstrande mikroorganismer i sådan utsträckning att de inte längre kan sprida smitta. Metoderna att oskadliggöra eller avlägsna smittsamma mikroorganismer till en nivå under infektionsdosen varierar i olika situationer. Desinfektion kan utföras med fysikaliska eller kemiska metoder, de sistnämnda har nackdelen att vara mer eller mindre toxiska även för människa. Beroende på användningsområde, indelas desinfektion i ytdesinfektion, föremålsdesinfektion och desinfektion av hud och slemhinnor. Fysikalisk desinfektion. Värme, t ex kokning i fem minuter under lock, kan sägas vara förstahandsmetod när det gäller desinfektion. Det är en effektiv, enkel och billig metod. Kortare tid och lägre temperatur (lägst 85oC) används t ex av s k spoldesinfektioner, vilka arbetar med en inledande avsköljning och rengöring och avslutas med en hetvattensdesinfektion vid ca 85oC. Kemisk desinfektion. När värmedesinfektion ej kan användas återstår kemiska metoder. De antimikrobiella substanser som kommer till användning kan indelas enligt följande. Alkoholer 22 Kvartära ammoniumföreningar Fenoler Aldehyder Jodföreningar Klorföreningar Många kemiska deinfektionsmedel motverkas av blod och andra organiska substanser. Grampositiva och Gram-negativa bakterier, tuberkelbakterier, svampar, virus och bakteriesporer har olika känslighet för desinfektionsmedel. Valet av kemisk desinfektionsmetod grundas på kunskaper om antimikrobiell effekt, toxicitet, materialpåverkan, nedbrytbarhet samt kostnader. Nedan följer en kort översikt av de viktigaste substansgrupperna. Alkohol. Alkoholer har ett brett antimikrobiellt spektrum. Alkohol (etanol eller isopropanol) används främst för hud- och ytdesinfektion. Desinfektionseffekten beror på koncentration och tid. Bästa (snabbaste) avdödning anses ske vid 70% för etanol medan lägre koncentration med till ca 50% kan användas av isopropanol. Nödvändig inverkningstid är mycket kortare för alkoholer än för andra kemiska desinfektanter. Alkoholer utövar sin antimikrobiella effekt genom denaturering av mikrobiella proteiner. Invertsåpor. Kvartära ammoniumföreningar (invertsåpor) används främst för huddesinfektion och sårvård. De har även en viss fettlösande/rengörande effekt. Effekten inaktiveras lätt av små mängder tvål eller organiskt material. Antimikrobiell effekt föreligger främst mot grampositiva bakterier och är mest uttalad vid neutralt pH. Den antibakteriella effekten förklaras genom att den positivt laddade molekylen binds till bakterieytan och förstör bakteriecellens cellmembran. Fenolderivat (främst halogenerande alkyl- eller arylfenoler) är mycket aktiva desinfektionsmedel. Dess effekt påverka endast obetydligt vid närvaro av organisk substans. Fenolpreparat används huvudsakligen för yt- och instrumentdesinfektion. De är svårnedbrytbara i naturen och därför mindre lämpliga ur miljösynpunkt. Det antimikrobiella spektrat är brett: grampositiva och gramnegativa bakterier, tuberkelbakterier, svampar och vissa virus. Fenolpreparat utövar sin effekt genom att förstöra organismernas cellmembran samt genom hämning av vissa vitala enzymfunktioner. Aldehyder (främst fromaldehyd och glutaraldehyd) har ett brett antimikrobiellt spektrum med effekt mot gramnegativa såväl som grampositiva bakterier, tuberkelbakterier, svampar, virus och i viss utsträckning även mot sporer. Vanligen använd en 2%-ig lösning, som har bäst effekt vid neutralt till lätt alkaliskt pH. En nackdel med aldehyder är risken för allergiska reaktioner. Aldehyddesinfektion används därför enbart för instrument-desinfektion. Aldehyder utövar sin bakteicida effekt genom att de fria aldehydgrupperna reagerar med mikroorganismernas preoteiner. 23 Jodföreningar kan indelas i jodoforer (dvs jod i föreningar med organiska substanser som i vattenlösning avger fri jod) samt oorganiska jodföreningar. Jodoforer används framför allt vid huddesinfektion. Jodföreningarnas antimikrobiella effekt beror på dess förmåga att oxidera organiska ämnen. Desinfektionseffekten, som är beroende av mängden fri jod avtar således kraftigt vid närvaro av organiska substanser. Jodföreningar har ett brett antimikrobiellt spektrum. Klorföreningars (t ex hypoklorit) antimikrobiella spektrum och verkningsmekanism påminner mycket om dem hos jodföreningar. Klordesinfektion används främst vid yt- och instrumentdesinfektion. Klorering av dricksvatten är en allmänt förekommande metod för att motverka spridning av vattenburna infektioner. Klors, liksom jods, antimikrobiella effekt inaktiveras vid närvaro av organsik substans. Väteperoxid avänds bl.a. som deinfektionsmedel för kontaktlinser och har god effekt på många bakterier och amöbor. Många bakterier, däribland Staphylococcus, bildar katalas som bryter ner väteperoxiden. Avslutande synpunkter Ytdesinfektion bör alltid utföras då man vet eller misstänker att en yta kontaminerats med infekterat material. Desinfektion ska ske så snart som möjligt efter infektionstillfället. Instrumentdesinfektion utförs inom sjukvården av föremål som kontaminerats med blod eller annat material som kan misstänkas utgöra smittkälla. Noggrann rengöring bör alltid föregå desinfektionen av instrument m m. Om värmedesinfektion är tillämpbar utgör denna förstahandsalternativet, i övriga falll får kemisk desinfektion utföras. Den mest lämpade metoden bestäms i det enskilda fallet av önskad antimikrobiell effekt, toxicitet, materialpåverkan, nedbrytbarhet samt kostnader. 24 7. KROPPENS FÖRSVAR MOT BAKTERIER Det konstitutiva försvaret Försvaret mot infektion kan delas in i en konstitutiv och en inducibel del. Det konstitutiva skyddet utgörs av kroppens yttre barriärer, komplement-systemet, fagocyterande cellerna,m m, som fungerar utan tidigare kontakt med smittämnet, medan det inducibla skyddet utgörs av immunglobuliner och cytotoxiska T-celler. Människan har liksom alla högre organismer en rad försvarsmekanismer som förhindrar mikroorganismer att tränga in och föröka sig i olika vävnader. Det första hindret för en infektion utgörs av huden och slemhinnorna. En intakt hud är praktiskt taget ogenomtränglig för bakterier och infektion kan i princip bara ske om huden är skadad på ett eller annat sätt. Slemhinnorna med sitt slemlager är också en mekanisk barriär för många bakterier men är samtidigt inkörsporten för flera bakteriella infektioner, dels genom att slemhinnan lättare skadas, men också genom att vissa bakterier kan binda specifikt till slemmhinnan, och invadera slemhinnecellerna. Förutom att hud och slemhinnor utgör en rent mekanisk barriär finns där flera andra faktorer som skyddar mot bakterier . MEKANISKA FAKTORER 1. Sköljande effekt av sekret, tårar, saliv etc Urinflödet i urinvägarna 2. Mikroorganismer fastnar i mukös 3. Transport av mukös genom cilierörelser 4. Blinkreflex, Host- och nysreflexer 5. Kontinuerlig avstötning av hornämne från huden KEMISKA FAKTORER 1. Sebum från talg-körtlar hämmar vissa bakterier. Genom inverkan av enzymer från normalfloran bryts också sebum ner till fria fettsyror som är antibakteriella 2. Hudens pH (3-5) hindrar tillväxt av många bakterier 3. Saltsyran i magsäcken hindrar många bakterier 4. Lysozym, som spjälkar mukopeptiden i cellväggen hos många bakterier finns i tårvätska, saliv, tarmsekret 5. Thiocyanat i saliven 6. Spermin i semen Trots förekomsten av ovan nämnda skyddsfaktorer koloniseras hud och vissa slemhinnor redan vid födelsen av ett mycket stort antal bakteriearter som kommer att utgöra den s k normalfloran. Den normala bakteriefloran utgör också ett viktigt skydd mot kolonisation med patogena bakterier. Detta beror dels på att normalbakterierna producerar metaboliter ( t ex laktat, fettsyror, lågt pH) som hämmar vissa andra bakterier, dels genom att de har större förmåga att utnyttja tillgänglig näring. Dessutom bildar många arter s k bakteriociner som dödar andra bakterier . Effekten av bakteriociner är ofta riktad mot andra bakterier inom samma art,men kan också vara riktade mot enstaka andra arter ( t ex staphylococcin från S.aureus dödar både Corynebakterier och andra stafylokocker). 25 Inre skydd Vävnaderna omedelbart under ytan på hud och slemhinnor är normalt steril. Bakterier som tränger igenom de yttre barriärerna kommer omedelbart i kontakt med det inre ospecifika försvaret som i huvudsak består av komplementsystemet och de professionella fagocyterna, polymorfo-nukleära (neutrofila) granulocyter, monocyter och makrofager ( rörliga, samt stationära tillhörande RES). Dessa försvarsmekanismer föreligger inte i aktiv form i alla vävnader utan mobiliseras då bakterier eller andra smitämnen tränger in i vävnaden. Den reaktion som då utlöses kallas inflammation och kännetecknas av en lokal rodnad,värmeökning, svullnad och ömmhet. Orsaken till dessa symptom är en vidgning av kapillärerna, som resulterar i en ökad genomblödning (rodnad och värme) samt en ökad permeabilitet hos kärlen som resulterar i att plasma tränger ut i vävnaden (svullnad). Smärtan beror bl a på ökat tryck i vävnaden . Vita blodkroppar, särskilt neutrofila granulocyter, fastnar på de inflammatoriskt förändrade kärlendotelet och tar sig ut ur blodkärlet genom diapedes och rör sig genom kemotaxis mot infektionshärden och den skadade vävnaden. Genom inflammations-reaktionen kommer således både fagocyter och viktiga serumproteiner såsom antikroppar och komplement till infektionshärden. Den inflammationsreaktion som orsakas av bakteriella infektioner sätts ofta igång via komplementsystemet, som aktiveras av många bakterier ( se nedan). C3a och C5a, som bildas genom komplementaktiveringen, påverkar bl a mastceller så att dessa frigör histamin. Histamin och även andra kininer, f.a. bradykinin, påverkar permeabilitet och genomblödning i kapillärbädden. C5a är dessutom starkt kemotaktiskt för både neutrofila granulocyter och monocyter. Vävnadsmakrofager bidrar också till inflammations-reaktionen genom att frisätta IL-1 (Interleukin-1) som ökar granulocyternas vidhäftning till kapillärendotelet (cellerna i kärlväggen) och därmed deras förmåga att ta sig ut ur blodkärlen. Från makrofager frisätts också TNF( tumor necrosis factor) som bl.a kan aktivera neutrofila granulocyter. IL-1 och TNF är också av stor betydelse för utvecklingen av den shock som ses i samband med många bakteriella infektioner. IL-1 framkallar också feber. Komplementsystemet. Komplementsystemet består av 9 olika proteiner ( C1, C2, etc) som tillsammans kan stimulera inflammation och fagocytos, och som direkt kan döda vissa mikroorganismer. Många bakterier binder komplement (C3b, som är en spjälkningsprodukt av C3) till sin yta, vilket leder till att de kan tas upp av fagocyter via s k C3b-receptorer. Faktorer som stimulerar fagocytos kallas opsoniner. Exempel på bakteriella ytmolekyler som binder C3b är lipopolysackariden (LPS) i cellväggen hos Gram-negativa bakterier, teikoinsyran hos Gram-positiva bakterier samt själva cellväggs-mukopeptiden. C3b som bundits till bakteriens yta gör också så att andra komplementfaktorer tillsammans bildar ett s.k. lytiskt komplex. Det lytiska komplexet kan göra hål i bakteriens membran, vilket leder till att bakterien dör. Grampositiva bakteriers cellmembran skyddas av en tjock cellvägg och dödas därför ej av komplement. Gram-negativa bakterier däremot har ett yttre membran som skadas av komplement. Fagocytos. Upptaget (endocytos) av bakterier induceras genom att bakterien binds till ytan av fagocyten. Denna bindning sker f.a. via specifika receptorer som känner igen C3b eller Fcdelen av antikroppar som bundit sig till bakteriens yta. Viss bindning och endocytos kan dock ske i frånvaro av både komplement och antikroppar. Upptaget av bakterier eller andra smittämnen sker genom att det bildas en invagination (inbuktning) i fagocytens cellmembran som så småningom omsluter smittämnet. Bakterien hamnar således inuti fagocyten, omsluten av ett membran som härstammar från fagocytens cellmembran. Denna membransäck kallas fagosom. 26 Antibakteriella faktorer i lysosomerna tömmer sig i fagosomen och dödar bakterien Fig. 7.1. Fagocytos av bakterie I samband med själva endocytosprocessen ökar fagocytens metabolism, vilket leder till ökad mjölksyraproduktion och därmed sänkt pH i fagocyten. Flera av de enzymer som finns i granula (små membranvesikler inuti fagocyten) har surt pH-optimum. Granula innehåller framför allt ett flertal antibakteriella faktorer, men också ett stort antal hydrolytiska enzymer. Bland de bakteriedödande faktorerna märks lysozym som bryter ner bakteriens cellvägg, sam en lång rad syre-radikaler som skadar både bakterier och andra mikroorganismer. Granula rör sig mot fagosomen och samman-smälter med denna så att innehållet i granula töms in i fagosomen. Bakterien dödas och bryts ner. Neutrofila granulocyter har i vävnader en livslängd på bara några timmar. Många granulocyter dör därför i infektionshärden och frisätter då många av de ovan nämnda faktorerna som kan skada vävnaden. Substanser som kan locka till sig fler granulocyter (kemotaxiner) frisätts också. Stora mängder döda granulocyter tillsammans med bakterier (döda och delvis nedbrutna) och serum bildar var (pus). En viktig slutsats av vad som sagts här ovan är att många av de framträdande symptomen vid bakteriella infektioner( feber, inflammation, viss vävnadsskada) beror på en mobilisering och aktivering av kroppens försvarsmekanismer. 27 Det inducibla försvaret mot infektioner Den relativa betydelsen av antikroppar respektive cellförmedlad immuniteten varierar mellan olika typer av bakteriella infektioner. Vid många vanliga infektioner tycks dock antikroppar vara viktigast. Antikroppar som binder till olika receptorer på bakteriens yta, t ex pili och andra adhesiner, kan hindra bakterien från att binda till slemhinnor och andra vävnader. Denna funktion är särskilt viktig i skyddet mot bakterier som infekterar via slemhinnor t.ex i munhålan, svalget, tarmen och ögat. Det är då framför allt sekretoriska IgA-antikroppar som är av betydelse. Antikroppar mot extracellulära toxiner och enzymer kan neutralisera dessa och är av särskild vikt som skydd mot t ex tetanus och difteri. Antikroppar mot bakteriens yta, t.ex kapselpolysackarid, O-antigen och andra ytantigen möjliggör ofta fagocytos av bakterien via Fc-receptorer på fagocyten. Bindning av antikroppar till dessa ytantigen leder också till aktivering av komplementsystemet. Komplement-aktiveringen leder dels till att C3b binds till ytan av bakterien, vilket ytterligare stimulerar fagocytosen (se ovan), dels till bildning av lytiskt komplex som kan döda Gram-negativa bakterier. Det förekommer också att antikroppar kan hämma tillväxten av vissa bakterier genom att blockera transport-funktioner eller liknande. Cellförmedlad immunitet anses ha stor betydelse i försvaret mot intracellulära bakterier så som Mycobacterium tuberculosis, och Salmonella typhi. Mekanismerna är till stor del okända, men innebär bl a att T-celler aktiverar makrofagerna så att de blir bätre på att döda de intracellulära bakterierna. 28 8. PATOGENITET Terminologi Vi har lärt oss att tänka på bakterier som något farligt, någonting illasinnat, som ”otäcka baciller”. I själva verket är mikroorganismerna en konstant del av vår omgivning. Man har uppskattat att mängden mikrobiologisk protoplasma på jorden uppgår till mer än 20 gånger den animala protoplasman. Mikroorganismerna svarar bl a för livets fortbestånd på jorden genom nedbrytning av dött organiskt material till för växterna lämpliga beståndsdelar och för stora delar av fotosyntesen. På och i människokroppen pågår en ständig ”kontinuerlig odling” av bakterier, vår normalflora, som är av stor betydelse för vårt välbefinnande (kap 11). Vissa bakterier orsakar dock vid sin växt på värdorganismen en skada på denna. Dylika bakterier kallas patogena. Med patogenitet menas förmågan att framkalla sjukdom hos värdorganism. Virulens betecknar ofta graden av patogenitet, men har på senare tid blivit synonymt med patogenitet. Virulensfaktorer är egenskaper hos mikroorganismer som ökar virulensen. Dessa varierar ofta mellan kloner inom samma species. Bakteriens speciella patogena egenskaper samt värdorganismens försvar mot dessa egenskaper avgör om bakterien kommer att orsaka skada på värdorganismen. I varje högre organism pågår ett ständigt ”ställningskrig” mellan värdorganismen och dess invaderande bakterier. Primära patogener kallas de mikroorganismer som i princip alltid orsakar sjukdom vid förstagångsinfektion, t ex pestbakterien eller mässlingvirus. Sekundära patogener kallas de mikroorganismer som kan föröka sig i eller på människokroppen utan att nödvändigtvis framkalla sjukdom, men som blir patogena när någon del av kroppens försvarsmekanismer försvagas. Infektion innebär att en mikroorganism dels överlevt på en värdorganism, och dels förökar sig på denna. Infektion är dock inte synonymt med sjukdom eller skada, eftersom människan under hela sitt liv är infekterad med en normalflora av bakterier. Ofta används begreppet kolonisation synonymt med detta begrepp. Parasitism innebär att en organism lever på och av en värdorganism, dock inte nödvändigtvis så att den senare skadas. En del av vår parasiterande normalflora är emellertid också till nytta för oss, vilket kallas symbios. Vid kommensalism lever de två organismerna tillsammans utan att varken dra nytta av eller skada varandra. Alla bakterier som lever på människan betecknas dock som parasiter, vilket alltså innebär parasitism i ordets inskränkta betydelse. Immunitet betecknar en värdorganisms relativa motståndsförmåga mot en mikroorganism. Den kan vara fullständig, ofullständig eller saknas helt. 29 Inflammation är kroppens försvarsreaktion på en lokal skada, t ex ett sår, en krosskada eller en infektion med en patogen bakterie. Det viktigaste skeendet i inflammationsreaktionen är en vidgning av kapillärerna och en ökning av deras permeabilitet för blodplasma och leukocyter, vilket ger symptomen rodnad, svullnad, värmeökning och smärta. Smittsamhet, d.v.s. förmåga till spridning mellan olika värdorganismer, har stor betydelse för patogena organismer. Hög virulens och smittsamhet utmärker mikroorganismer som orsakar epidemier. Virulensfaktorer hos bakterier För att vara patogena måste en bakterie ha en mängt olika egenskaper eller förmågor, såsom: • • • • • • • • • Överföring mellan individer eller från omgivning till individ Adhesion till lämpliga kroppsceller Metabolism för att föröka sig och att uttrycka andra virulensfaktorer Vävnadsnedbrytande enzymer Lokala och/eller perifera toxiner Invasitivitet in i celler och in i organ Resistens mot kroppens konstitutiva försvarsmekanismer Resistens mot kroppens inducibla (adaptiva) försvar Spridning från värdorganismen till omgivning eller annan individ Av de ovanstående faktorerna orsakas själva skadan av lokala och/eller perifera toxiner, i viss mån av vävnadsnedbrytande enzymer och av cellulär invasivitet. Dessutom lär vi oss allt mer om hur stora delar av effekter och skador på kroppen orsakas av de av infektionen utlösta cytokinerna och av kroppens eget immunförsvar. Invasivitet och toxicitet. Traditionellt skiljer man på två typer av patogena egenskaper hos bakterier - Invasivitet och Toxicitet. Invasivitet betecknar bakteriens förmåga att adherera till och invadera vävnader. Toxicitet betecknar bakteriens förmåga att bilda giftiga produkter, toxiner, vilka kan orsaka lokal skada men också spridas med blod och lymfa och förorsaka skada i mer eller mindre specifika organ (perifera). Vissa bakterier är övervägande invasiva (Shigella Species) medan andra är utpräglat toxiska (Clostridium tetani, Clostridium botulium). De flesta bakterier har både invasiva och toxiska egenskaper (stafylokocker, streptokocker). Smittsamhet. Bakterier som lämnar en individ måste överleva utanför individen, t ex i luft eller vatten. Vissa humanpatogena arterär dock känsliga för uttorkning, solljus etc. och måste därför spridas genom nära kontakt mellan individer t ex pneumokocker och meningokocker. Den extrema formen utgörs dels av de s.k. könssjukdomarna, vilka är beroende av direkt kontakt mellan könsorgan eller motsvarade för sin överföring av agens, dels av s.k. blodsmitta, där agens endast överförs från blod till blod. Andra bakterier överlever utmärkt i naturen, t ex Escherichia coli och vissa humanpatogener är egentligen vattenbakterier (Aeromanas, Vibrios). Vibrio Cholerae är exempel på en normalt vattenlevande bakterie, som har förmåga att tillväxa i human tarm. Där framkallar bakterien extensiva diarréer, sjukdomen kolera, vilken ger en omedelbar spridning ut i vattendragen. 30 Infektionsdos betecknar vanligen mängden bakterier som behövs för att orsaka en infektion hos en normalt känslig individ. För Shigella dysenteriae ligger infektionsdosen vanligen kring ett tiotal bakterier, men man behöver inmundiga 108 vibrio-bakterier för att insjukna i kolera. Adhesion. Vid de flesta infektioner kommer de externa bakterierna först i kontakt med kroppens slemhinnor, t ex i mag-tarmkanalen, i luftvägarna, i de genitala och urinvägsorganen, etc. Undantag utgörs egentligen endast av sår- och stick-infektioner. På slemhinnorna finns ett sekret, som ofta rör sig mot en organöppning och även innehållet i organet kan vara i mer eller mindre konstant rörelse mot öppningen, såsom i tarm, urinvägar, luftvägar, etc. För att motverka denna infektionshämmande aktivitet har bakterierna utvecklat olika mekanismer för att adherera till epitelceller på olika slemhinnor. Extracellulära enzymer I kroppen består näringen dels av de komponenter som finns i sekret eller i plasman, men också av celldebris då skada uppkommit. För att tillgodogöra sig denna mängd av näring bildar bakterierna ofta relevanta hydrolaser (Tabell 6.1), vilka utsöndras för att verka extracellulärt. Vissa enzymer underlättar genom sin nedbrytning av celldebris och av fibrinansamligar också spridningen av bakterierna. Vidare kan vissa av dessa ha en direkt vävnadsskadande effekt, t ex proteaser på hornhinnan och fosfoliepaser på cellmembranen. Tabell 6.1 Extracellulära enzymer Hyaluronidas Plasminogenaktivator (kinas) DNas Koagulas (protrombinaktivator) Proteas Kollagenas Lipas Fosfolipas Hyaluronidas spjälkar hyaluronsyra som ger bindväven dess sega, sammanhållande karaktär. Det har därför ansetts bidra till spridningen av t ex streptokocker och klostridier (”spreading factor”). Några definitiva experimentella bevis för att så är fallet har dock ej erhållits; tvärtom har antikroppar mot hyaluronidas ej hindrat infektionens spridning, och hos streptokocker kan enzymet degradera bakteriens egen kapsel. Proteaser. Diverse proteaser utsöndras av många både patogena och icke-patogena bakterier. Dessa proteaser har varierande substratsspecificitet och kan medverka till vävnadssönderfall. Lipas. Clostridium perfringens (gasbrandsbakterien) bildar ett specifikt kollagenas, vilket bryter ner kollagen i muskelfibrerna och därmed underlättar infektionens spridning. Lipaser och fosfolipaser utsöndras också av många bakterier. Lipasernas betydelse för patogeniteten är okänd, medan många fosfolipaser har en direkt nedbrytande effekt på cellmembraner och är sålunda direkt cytotoxiska. Toxicitet Med toxin menas en substans av biologiskt ursprung (till skillnad mot toxiska kemikalier) som utövar en skadande effekt på celler eller hela organismer. Toxiner är ofta proteiner, men många marina toxiner och bakteriellt endotoxin utgörs av enklare substanser. 31 Bakteriella exotoxiner utgörs av protein-toxiner som utsöndras av bakterierna under tillväxten, dvs de produceras av membranbundna ribosomer och utsöndras direkt extracellulärt efter avspjälkning av signalpeptiden. Hos gram-negativa bakterier kan de dock ansamlas i det periplasmatiska rummet eller i det yttre membranet, varefter de frisätts genom läckage eller då bakterien går i lys. Även hos vissa grampositiva bakterier (Klostridier) har man funnit att proteintoxinet inte alltid utsöndras aktivt. Begreppet exotoxin har därför alltmer blivit synonymt med toxin av proteinnatur. Bakteriella endotoxiner däremot består av lipopolysackariden (LPS) i det yttre cellmembranet och finns hos alla gramnegativa bakterier. Endotoxin utgör följaktligen en del av bakterien och frisätts först då bakterierna går i lys. Trots de numera inadekvata namnen behålls dock den principiella indelningen i exo- och endotoxiner pga. ett antal övriga särskiljande egenskaper (Tabell 6.2). Tabell 6.2 Egenskaper hos exo- och endotoxiner Exotoxin Endotoxin utsöndras protein termolabilt (vanligen) bildas av både G+ och G- bakterier har specifika toxiska egenskaper hög toxicitet per viktsenhet är goda antigen neutraliseras bra av specifika antikroppar del av cell envelope lipopolysackarid (LPS) termostabilt bildas enbart av G- bakterier har ospecifik toxicitet (lipiddelen) låg toxicitet per viktsenhet är sämre antigen (polysackariddelen) neutraliseras dåligt av specifika antikroppar Exotoxiner = proteintoxiner Flera av dessa har visats ha mycket hög specifik toxisk aktivitet, både vad gäller LD50-dos och deras verkningar på cellulär nivå. Ett enskilt exotoxin är den dominerande patogenitetsfaktorn vid många sk. toxinsjukdomar, t ex stelkramp, difteri, botulism och kolera m fl diarrésjukdomar. Ofta beror dock den sjukdomsalstrande förmågan hos en bakterie på flera samverkande faktorer (flera toxiner, vidhäftningsförmåga, interaktion med immunsystemet etc). Många toxiner absorberas vid produktionsstället och utövar sin effekt på andra ställen i kroppen (perifert). Andra utövar en lokal effekt, såsom att skada vävnadsceller eller störa kroppens försvarsceller. Alfa-toxin från Staphylococcus aureus är ett exempel på ett toxin med utpräglad lokal effekt, men som vid produktion i stora mängder eller i blod (sepsis) också får perifera effekter. Förgiftningar Man talar ofta om matförgiftning, vilket ordagrant innebär att man via maten tillförts gift, eller bakteriella toxiner. Detta förekommer endast vid växt av bakterien Clostridium botulinum i mat, där bakterien under olyckliga och näringsmässigt speciella omständigheter bildar botulinumtoxin. Vid konsumtion absorberas toxinet och förlamning av den 32 tvärstrimmiga muskulaturen blir följden (botulism). Vidare förekommer matförgiftning orsakad av Staphylococcus aureus, vilken bildar enterotoxiner i maten vid för hög förvaringstemperatur. Symptomen kraftiga kräkningar och diarré kommer inom 1-6 timmar och klingar av inom ett dygn. Alla övriga falla av diarréutbrott efter olämplig mathantering beror på infektion av tarmen med i födoämnet levande bakterier och eventuella toxiner bildas inuti värdorganismen. Ett mer korrekt ord är här livsmedelsburen smitta. Blodförgiftning är ett annat vanligt begrepp. Det syftar egentligen på växt av patogena bakterier i blodet och har ingenting med eventuell toxinproduktion av dessa bakterier att göra. Ett mer korrekt ord är här blodinfektion eller sepsis. Toxinsjukdomar Botulism och stelkramp orsakas av botulinumtoxin respektive tetanustoxin. Dessa toxiner tillhör de mest toxiska substanser man känner till; ca 100 g skulle teoretiskträcka för att förgifta hela mänskligheten. Den höga specifika toxiciteten beror på att dessa toxiner selektivt angriper nervsystemet. Botulinumtoxinet blockerar nervimpulserna i både centrala och perifera synapser hos det kolinerga nervsystemet genom att blockera frisättning av acetylkolin från nervterminalerna. Första symptomen är svårighet att koordinera ögonrörelserna, vilket så småningom följs av total förlamning. Tetanustoxinet transporteras från sårinfektionen via de perifera känselnerverna till ryggmärgens framhorn, där toxinet hämmar transmittorfrisättning i inhibitoriska synapser. Detta orsakar spasm i den tvärstrimmiga muskulaturen. De molekylära mekanismerna för dessa toxiners hämning av transmittorfrisättingen är okända. Clostridium difficile orsakar antibiotikaassocierad (hemorrgisk) diarré och kolit. Symptomen är helt relaterade till förekomsten av två toxiner, ett enterotoxin, toxin A och ett mycket potent cytotoxin, toxin B. Båda toxinerna har cytoskelettpåverkan, men de molekylära mekanismerna är okända. Dysenteri i sin mest allvarliga form orsakas av Shigella dysenteriae, vilken bildar ett mycket potent toxin som är cytotoxiskt och enterotoxiskt. Det orsakar skador på tarmslemhinnan med blodig diarré som följd och i vissa fall förlamning via okända mekanismer. Difteri orsakas av Corynebacterium diphtheriae. Dödligheten är helt relaterad till det toxin som denna bakterie utsöndrar och som sprids i hela kroppen. Difteritoxin hämmar proteinsyntesen och orsakar celldöd. Organskador bl a på hjärtmuskulaturen blir följden. Kolera är en utpräglad toxinsjukdom. Utan att invadera tarmslemhinnan förökar sig kolerabakterien Vibrio cholerae i tarmen och producerar där koleratoxin. Toxinet hämmar den aktiva absorptionen av natriumjoner från tarmen varvid kloridjoner utsöndras aktivt till tarmlumen. Joner och vatten följer med och vid svåra sjukdomstillstånd kan på så sätt 10-20 l vätska innehållande elektrolyter förloras per dag. Liknande enterotoxiner bildas av vissa E. coli. Invasivitet Bakterier kan komma in i kroppen via sår och stick och bakterier kan adherera till slemhinna och växa där. Bakterierna kan vidare ”invadera” slemhinneepitelet och växa i dessa celler 33 eller passera genom epitelet och växa vidare i submukosan och/eller spridas vidare via lymfan/blodet. Den cellulära invasiviteten är beroende av specifika viurlensfaktorer. Mekanismen är ofullständigt känd, men vissa bakteriella ytproteiner stimulerar via cellmembranet epitelcellen till ett endocytotiskt upptag av enstaka bakterier. Begreppet invasivitet används ibland också om bakteriers förmåga att växa i (invadera) vävnader och organ. Denna förmåga sammanhänger med bakterien produktion av extracellulära enzymer och toxiner, samt förmåga att motstå kroppens ospecifika försvarsmekanismer. Förmåga att motstå kroppens försvarsmekanismer Antifagocytär kapsel. Förmåga att motstå fagocytos av kroppens fagocyterande celler (neutrofila leukocyter och makrofager) är en viktig virulensfaktor. Denna egenskap beror oftast på förekomsten av antifagocytärt material av kolhydratnatur på bakteriecellens yta, i mikroskopet synligt som en kapsel runt bakterien. Kapseln utgörs av en hydrofil gelmassa, som hindrar fagocyterande cellers cytoplasmamembran att omsluta bakteriecellen. Kapselns antifagocytära effekt kan medieras via flera mekanismer. En är att de hydrofila egenskaperna hos kapseln hindrar kontakten mellan fagocyt och bakterie. Man har visat att bakterier med hydrofob yta åtminstone in vitro fagocyteras mycket lättare än mer hydrofila bakterier. En annan antifagocytär mekanism sammanhänger med att de flesta bakterier måste opsoneras innan de kan tas upp av fagocyter. Opsonering innebär att bakterien reagerar med olika serumfaktorer som stimulerar fagocytos. Många bakteriers cellvägg (både mukopeptid och LPS) aktiverar komplement via den alternativa vägen, vilket leder till att C3b avsätts på bakteriens cellväggsyta. Via C3b-receptorer på ytan av fagocyter kan dessa binda sig till bakterierna och fagocytosprocessen induceras. Kapseln gömmer C3b, som ju sitter på cellväggsytan innanför kapseln. Kapseln förhindrar därigenom den specifika kontakten mellan bakterie och fagocyt. Betydelsen av kapsel hos vissa bakterier (t ex pneumokocker, Haemophilus, meningokocker) är av oomstridd betydelse. Flera väl fungerande vacciner bygger på inducering av ett antikroppssvar mot kapselsubstans, varefter de erhållna antikropparna binder till kapselns yta och fungerar som opsoniner. Cellväggen. Flera olika komponenter i bakteriens cellvägg har visats öka bakteriens förmåga till överlevnad in vivo. Mukopeptiden hos vissa patogena stafylokockstammar har befunnits hämma inflammationssvaret och därmed indirekt öka bakteriens förmåga att orsaka skada. Ett speciellt cellväggsprotein, ”protein A”, hos samma bakterieart, är antifagocytärt, troligen pga. sinförmåga att binda antikroppars Fc-del. Därmed hämmas antikroppars specifika opsonerande bindning till bakterien. Streptokocker har förutom en antifagocytär kapsel bestående av hyaluronsyra också ett antifagocytärt cellväggsprotein, kallat M-protein. E. coli, som ingår i den normala tarmfloran, kan orsaka ett flertal olika sjukdomstillstånd, t ex gastroenterit, peritonit, meningit, pyelonefrit och sepsis. Förmågan hos bakterien att sprida sig till andra organ och framkalla sjukdom har korrelerats till olika cellväggs- (O-) och kapsel(K-) antigen. Vissa O-antigena grupper av E. coli är mer patogena än andra. Vissa K-antigen är antifagocytära och gör dessutom bakteriecellen resistent mot lytiska faktorer i serum. Kantigen kan vidare förmedla adhesion till tarmslemhinnan. 34 Intracellulär förökning. Vissa bakterier har förmåga att efter fagocytos av ”professionella” fagocyter leva vidare och föröka sig intracellulärt i fagocyten, trots förekomst av ett flertal bakteriedödande substanser i lysosomerna (t ex Salmonella typhi, Mycobacterium, vissa Staphylococcus aureus, Brucella, Chlamydia). Fagocytosen blir i dessa fall, i stället för ett eliminerande av bakterien, ett skydd för denna mot t ex antikroppar och antibiotika och ett sätt för bakterien att sprida sig genom att följa fagocytens vandringar. Mekanismerna för denna resistens mot avdödning i fagocyten är oklara. Sannolikt samverkar flera faktorer: Mycobacterium och Chlamydia överlever i fagocyter delvis pga. att lysosomerna inte töms i fagosomen. Brucella abortus och S. typhi överlever trots att lysosomerna tömmer sina antibakteriella faktorer i fagosomen. I dessa fall tror man att bakterierna kan hämma en del av de bakteriedödande syre-metaboliter som bildas i samband med fagocytos. Väteperoxid inaktiveras av katalas och superoxid av superoxid-dismutas. Båda dessa enzymer förekommer hos många aeroba och fakultativa bakterier. Infektioner med bakterier som överlever intracellulärt blir oftast långvariga och ibland kroniska (tuberkulos, brucellos). Denna intracellulära överlevnad ska inte förväxlas med den som kan ske i epitelceller av t ex Shigella (se Invasivitet ovan) eller med den som Rickettsier och Chlamydia kräver för sin förökningscykel. I dessa fall inducerar bakterierna själva ett upptag i ”vanliga” celler, vilka inte har några antibakteriella lysosomer i sitt cytoplasma. Olika startegier hos bakterier att undgå det konstitutiva försvaret. Bakteriers förmåga att föröka sig i kroppen och därmed orsaka sjukdom beror i stor utsträckning på deras förmåga att undvika kroppens olika försvarsmekanismer. Viktiga är naturligtvis också bakteriens metaboliska egenskaper, dvs dess förmåga att utnyttja tillgänglig näring i den fysikaliska miljö (pH, temp, osmolaritet etc) som vävnaden utgör. Bakteriers försvar mot komplement. Det mest effektiva försvaret mot de olika antibakteriella effekterna av komplementfaktorerna är att förhindra deras aktivering. Bakterier kan göra detta på flera olika sätt. Det vanligaste är att bakterien bildar en kapsel som inte binder komplement. Detta förekommer t ex hos Pneumokocker, vissa beta-hämolyserande streptokocker, Meningokocker och Haemophilus. Flera bakterier, bl.a. Staph.aureus och vissa streptokockarter binder immunglobuliner (IgG) via Fc-delen, vilket delvis hämmar komplement-aktivering. En helt annan strategi är att bakterien utsöndrar substanser som aktiverar och binder komplement så att ingen aktivering sker på bakteriens yta. Löslig teikoinsyra från Staph. aureus och mukopolysackarid slem från Pseudomonas aeruginosa är exempel på sådana substanser som konsumerar komplementfaktorerna. Proteolytiska enzymer från bakterier kan också bryta ner komplementfaktorer. Streptococcus pyogenes utsöndrar till exempel ett proteas som bryter ner C5a vilket leder till minskad invandring av neutrofila granulocyter Förmågan att mostå komplement är en viktig egenskap även hos andra sjukdomsalstrande mikroorganismer.Flertalet av de ovan beskrivna mekanismerna att undvika komplement finns också hos olika protozoer. Bakteriers försvar mot fagocytos. Hämning av komplementaktivering innebär i allmänhet också ett skydd mot fagocytos. Bakterier har dock utvecklat flera andra mekanismer att undgå fagocytos. Det kanske mest radikala sättet är att bakterien utsöndrar toxiner som dödar 35 fagocyter. Sådana, s.k. leukocidiner, förekommer bl a hos Staph.aureus och hos Streptococcus pyogenes. Många bakterier producerar substanser som hämmar fagocyternas aktivitet. Ett exempel är Bordetella pertussis (kikhostebakterien) som utsöndrar ett enzym som leder till minskad rörlighet, och oförmåga hos fagocyten att ta upp bakterien. Streptokocker och Pseudomonas bildar enzym som förstöra C5a, som är ett viktigt kemotaxin ( kemotaxiner är substanser som lockar till sig fagocyter). Förekomsten av en kraftig polysackarid-kapsel kan inte bara hämma komplementaktivering utan kan också utgöra ett rent fysikat hinder mot fagocytos genom att fagocyterna helt enkelt inte får tag i bakterier som är omgivna med stora mängder slem. Hittills beskrivna mekanismer har alla syftat till att förhindra, eller minska, upptaget i fagocyter. Att bli upptagen av en cell är inte nödvändigtvis till nackdel för en mikroorganism, eftersom den där är skyddad från antikroppar och många andra antimikrobiella faktorer. Förmågan att ta sig in i och föröka sig i olika värdceller finns hos flera olika bakteriearter och beskrivs på annat håll i denna lärobok. Vi skall här endast beröra olika mekanismer för överlevnad i professionella fagocyter. Avgörande för dödandet och nedbrytningen av fagocyterade mikroorganismer är tömningen av olika antimikrobiella substanser från granula in i fagosomen. Mikroorganismer som på något sätt kan hämma fusionen mellan lysosom och fagosom har alltså goda möjligheter att överleva inuti fagocyten. Mycobacterium tuberculosis har i sin cellvägg en substans som hämmar fusionen mellan lysosomer och fagosom. Andra bakterier som hämmar fusionen är Legionella pneumophila och Clamydia psittaci. Mekanismerna är dock okända i dessa fall. Flera bakterier har förmåga att ta sig ur fagosomen ut i cytoplasman och undkommer på detta sätt de lysosomala faktorerna, t ex Shigellabakterien och Listeria monocytogenes . Vissa bakterier, däribland Salmonella typhi, har också förmågan att hämma fagocytens syremetabolism och därmed bildningen av toxiska syre-radikaler. Olika strategier hos bakterier att undgå det inducibla immunförsvaret Ett sätt för bakterier att skydda sig mot det inducibla immunförsvaret är att vara immunologiskt inerta, dvs att inte ha några strukturer som kan kännas igen som främmande eller att maskera de egna antigenen med substanser från värdorganismen. Ingen bakterie är helt immunologiskt inert, Meningokocker typB och E.coli K1 är dock utrustade med en kapsel som ger mycket dåligt antikroppssvar. Många bakterier maskerar sig med hjälp av substanser från värdorganismen. Syfilisbakterien, Treponema pallidum, binder hyaluronsyra till sin yta medan Staphylococcus aureus fäller ut fibrin på sin yta. En annan möjlighet att undgå antikroppar är att gömma sig intracellulärt. Typexemplet är här tuberkelbakterier som förökar sig i makrofager och där cirkulerande antikroppar inte tycks ha någon betydelse för försvaret. Antigen variation. Många mikroorganismer har utvecklat system för att förändra sina antigena egenskaper. Ett av de bäst studerade exemplen är Trypanosoma brucei som ger upphov till sömnsjuka. Denna protozoo har på sin yta ett glykoprotein som genomgår periodiska antigena förändringar under pågående infektion. Parasiten har flera hundra gener som kodar för olika antigena varianter av glykoproteinet, men bara en gen uttrycks åt gången. Detta innebär att när antikroppar mot en variant bildats och antalet protozooer i blodet börjar minska så ersätts de snart av en ny antigen variant. På liknande sätt kan vissa bakterier ändra 36 sina antigena egenskaper. Gonokocker har ett stort antal gener som kodar för olika varianter av pilin, som är det protein som bygger upp bakteriens adhesionsfimbrier. Proteolytisk nedbrytning av immunglobuliner. Ett stort antal bakterier bildar enzymer som specifikt kan bryta ner sekretoriskt IgA. Sådana enzymer bildas av gonokocker, meningokocker, pneumokocker, Haemophilus influenzae samt flera icke-patogena Streptokocker i munhålan. 37 9. SPECIELL BAKTERIOLOGI I detta kapitel beskrivs några vanliga sjukdomsalstrande bakterier, främst sådana som kan ge infektioner i ögat men också några andra som kan vara bra att känna till. GRAMNEGATIVA AEOROBA STAVAR PSEUDOMONAS Gram-negativa, icke sporbildande rörliga stavar med polärt belägen flagell. Ett stort antal Pseudomonas-arter beskrivna. De förekommer fritt levande i jord och vatten, saprofytärt på huden, ibland i faeces. En del Pseudomonas-arter växer vid +4oC (t ex i kylskåp), en del kan växa i mycket utspädda näringslösningar, t o m i destillerat vatten. Detta har gett problem vid befuktningsanläggningar t ex kuvöser. Vissa Pseudomonas-arter kan växa i desinfektionslösningar ( t ex hexaklorofen) vilket också kan ge betydande nosokomiala problem. Utmärkande ur patogenitetssynpunkt är opportunism, d v s infektion inträffar i samband med nedsatta försvarsfunktioner. Huvudsaklig humanpatogen är Pseudomonas aeruginosa. Många arter är växtpatogener. Pseudomonas aeruginosa Morfologi: Gram-negativa slanka stavar. Rörliga med polär flagell. Kapsel saknas. Metabolisam: Strikt aeroba. Kan utnyttja enkla substrat såsom ammoniumjoner och koldioxid som enda kväve- respektive kolkälla. Jäser glukos men ej andra sockerarter. Starkt oxidas-positiva men indol-negativa. Näringsagar färgas grönaktig av pigmenten pyocyanin (blått) och pyoverdin (gult) vilka diffunderar ut från de 1-2 mm stora kolonierna. Typning: På bas av ytantigen samt bacteriocin- respektive fagkänslighet. Patogenitet: P. aeruginosa är vanlig vid blandinfektioner, särskilt vid omfattande brännskador och urinvägsinfekterioner. Den kan också orsaka infektioner i hud, öga, öra etc. P. aeruginosa är den vanligaste patogenen hos patienter med cystisk fibros varvid den orsakar trakeobronkit och svår pneumoni. Ger också keratit och konjunktivit. Riskfaktor är dålig linshygien. P. aeruginosa är oppurtunistisk patogen och kräver därför för infektion att de normala försvarsfunktionerna är nedsatta genom t ex sårskada, immundefekt, kemoterapi eller strålning. Alternativt kringgås mekaniska försvarsbarriärer såsom t ex vid användning av respiratorer, intratrakeal tub, katetrar e dyl instrument, som kan vara kontaminerade. Immunitet: Human immunitet mot P. aeruginosa är ej klarlagd. Vacciner bestående av olika somatiska antigen samt toxoid har i begränsade studier visats ge viss skyddande effekt, liksom passiv immunisering med immunglobuliner. Detta talar för betydelsen av humoral immunitet. Även cellförmedlat försvar torde vara betydelsefullt med tanke på benägenheten till infektion hos personer med nedsatt cellmedierat immunförsvar. 38 Terapi: P. aeruginosa tillhör de mest antibiotikaresistenta bakterierna. Den är resistent mot t ex penicillin, ampicillin, tetracyklin, kloramfenikol och sulfonamider. I allmänhet är den känslig för de nyare aminoglykosiderna (t ex Gentamicin, Tobramycin) samt för Carbenicillin och tredje generationens cefalosporiner. Systeminfektioner behandlas med kombinationer av beta-laktamantibiotikum och aminoglykosider. På grund av multiresistensen ger P. aeruginosa. GRAM-NEGATIVA FAKULTATIVT ANAEROBA STAVAR ENTEROBAKTERIER Familjen Enterobacteriaceae omfattar 145 olika arter varav många är primärt patogena eller opportunistiska för både djur och människor. Arter ingående i denna familj karaktäriseras bl a av att de är gram-negativa, icke-sporbildande stavar som växer bra på enkla substrat. De flesta är rörliga med peritrika flageller med undantag av Shigella och Klebsiella som är orörliga. Samtliga arter är aeroba eller fakultativa. Enterobacteriaceae förekommer på växter, i jord och vatten samt i tarmarna hos djur och människor. De flesta arterna isoleras lätt på selektiva substrat där de ger upphov till för arten karakterisktiska kolonier. Identifiering kan sedan göras genom att studera bakteriernas förmåga att jäsa olika kolhydrater, vilket ger ett för arten typiskt jäsningsmönster. De ur medicinsk synpunkt viktigaste släkterna utgörs av Escherichia, Shigella, Salmonella, Yersinia, Klebsiella, Enterobacter och Proteus. Bakterier tillhörande Enterobacteriaceae är ofta bärare av R-plasmider, som kodar för resistens mot ett flertal antibiotika samtidigt. Behandling av komplicerade infektioner bör därför föregås av resistensbestämning av det aktuella isolatet före val av antibiotika. Escherichia coli (Coli-bakterien) Morfologi: Gram-negativ, icke-sporbildande stav Metabolism: Fakultativ. Temperaturoptimum 37oC (15-45oC). Under optimala betingelser har E. coli en generationstid på 20 min. Patogenitet: E. coli orsakar som regel ej sjukdom så länge den befinner sig i tarmen. Utanför tarmen ger den emellertid upphov till bl a urinvägsinfektion (90% av alla UVI i öppen vård orsakas av E. coli), peritonit, sårinfektion, sepsis, meningit (vanlig vid neonatal meningit), cystit, pyelit, pyelonefrit, cholecystit och sårinfektioner. Vissa stammar kan ge upphov till diarré-sjukdomar. Beroende på patogenitetsmekanismerna indelas dessa tarmpatogena E. coli i fyra grupper: 1. Enterotoxigena (ETEC) stammar bildar ett värmelabilt (LT; koleratoxinliknande) och/eller ett värmestabilt (ST) enterotoxin vilka ger upphov till rikliga tunna diarréer. Vanligaste orsaken till ”turistdiarré. EIEC. 2. Enteroinvasiva (EIEC) stammar invaderar epitelcellerna och orsakar vattniga diarréer innehållande slem och polymorfonuklära leukocyter. 3. Enterohemorragiska (EHEC) stammar bildar ett shigaliknande cytoxin (se S. dysenteriae). Orsakar hemorragisk kolit med blodtillblandad, smärtsam diarré. Virulensen är kopplad till en 60-70 Md plasmid. Merparten av alla EHEC-stammar hör till en viss serogrupp (O157:H7). 39 4. Enteropatogena (EPEC) stammar binder till mukosan och bryter ned enterocytens mikrovilli. Patogenitetsmekanismen i övrigt okänd. Orsakar diarré, kräkningar, feber. Livshotande för spädbarn. En förutsättning för att E. coli skall kunna orsaka infektion är att den har förmåga att binda till epitelceller i t ex tarm eller urinvägar. E. coli har på sin yta olika pili som utövar denna funktion. Typ 1 pili är vanligt förekommande hos många stammar och binder till mannosinnehållande receptorer på epitelcellerna. Urinvägspatogena E. coli är ofta bärare av Pfimbrier som binder till galaktopyranosyl-galaktopyranosid medan enterotoxigena stammar är bärare av olika kolonisationsfaktorer varav CFA-1 och CFA-2 är de viktigaste. Epitelcellsreceptorn för ETEC-stammar är okänd. Diagnostik: E. coli är den vanligast isolerade bakterien i det kliniskt bakteriologiska laboratoriet. Prov för faeces, urin och sår innehåller ofta en blandning av olika bakterier vilket försvårar isolering och identifiering. Selektiva och differentierande substrat, som hämmar växt av bakterier, måste därför ofta tillgripas. Dessa fungerar så att endast ett fåtal arter kan växa medan t ex E. coli ger upphov till kolonier med en för arten karakteristisk färg och morfologi (t ex Endoagar). Slutlig artbestämning görs ofta genom att mäta isolatets biokemiska reaktioner med olika substanser t ex jäsning av olika kolhydrater vilket ger ett för arten karakteristiskt mönster. E. coli har både O-antigen (LPS; 150 olika typer), H-antigen (flagell; 100 typer) och Kantigen (kapsel; 50 typer). Ett enskilt isolat karakteriseras ofta serologiskt med avseende på O-, H- resp K-antigen. E. coli används som indikatorbakterie för fekal förorening i vatten och livsmedel. Klebsiella pneumoniae Förekommer i luftvägar samt tarmen hos 5-10% av normalbefolkningen. Nästan alla kliniska Klebsiella-isolat utgörs av K. pneumoniae eller K. oxytoca. Morfologi: Gram-negativa, icke sporbildande, korta, tjocka stavar. Orörliga. Bildar kapsel. Metabolism: Fakultativ. Temperaturoptimum 37oC (12-43oC). Patogenitet: Orsakar bl a primär lobär pneumoni, lungabscess, meningit och sårinfektioner. Bakterien utgör den efter E. coli vanligaste orsaken till uretrit. Med undantag av pneumoni och urinvägsinfektion, förekommer de flesta Klebsiella-infektioner som ”sjukhussmitta”, speciellt på neonatal- och intesivvårdsavdelningar. Spridningen sker ofta med infusionslösningar och respiratorutrustning. Kapseln (skyddar bakterien mot fagocytos) samt en adhesionsfaktor (fäster bakterien till värdcellen) anses vara av betydelse för virulensen. Vissa K-antigen korsreagerar med K-antigen hos H. influenzae och S. pneumoniae som också orsakar pneumoni och meningit. Möjligen föreligger liknande patogenetiska mekanismer för dessa bakterier. Vissa K. pneumoniae producerar ett enterotoxin liknande E. coli ST (se även E. coli). Klebsiella är vanligen känsliga för cefalotin men resistenta mot ampicillin och carbenicillin. R-plasmidmedierad mulitresistens förekommer ofta. 40 Enterobacter aerogenes, E. cloacae Morfologi: Gram-negativa, icke sporbildande stavar. Rörliga. Bildar kapsel. Metabolism: Fakultativ. Patogenitet: Enterobacter är oppurtunistiksa bakterier som orsakar sjukdom utanför sin naturliga hemvist. Enterobacter orsaker bl a nedre luftvägsinfektion, sårinfektion, bakteremi och urinvägsinfektion. Enterobacter utgör en vanlig orsak till sepsis i samband med kontaminerade infusionslösningar. Bakterien producerar ofta beta-laktamas. Serrata marcescens Morfologi: Gram-negativa, icke-sporbildande stavar. Rörliga. Bildar kapsel. Metabolism: Fakultativ. Patogenitet: Opportunist. i huvudsak som ”sjukhussmitta”. Sprids via katetrar, respiratorutrustning etc till patienter med nedsatt immunitet. Orsakar nedre luftvägsinfektion, sårinfektion, sepsis, urinvägsinfektion. Endokardit bland missbrukare. Förekommer ibland vid ögoninfektioner (konjunktivit och keratit) Proteus mirabilis, Proteus vulgaris Morfologi: Gram-negativa, icke sporbildande, rörliga stavformade bakterier. Metabolism: Fakultaivt anaerob. Patogenitet: Efter E. coli och Klebsiella-Enterobacter den vanligaste orsaken till urinvägsinfektion. Proteus producerar mycket ureas vilket orsakar karakteristisk doft av ammoniak från urinen samt ökar risken för njursten (ureatstenar). Förekommer även vid sårinfektioner, pneumonier och sepsis. P mirabilis är känslig för de flesta antibiotika. P. vulgaris ofta multiresistent. Förekommer ibland vid ögoninfektioner (konjunktivit och keratit) SALMONELLA Salmonella är en primär patogen bakterie som orsakar gastroenterit, septikemi respektive enterisk feber och som sprids med förorenat vatten och livsmedel. Nomenklaturen är komplicerad och baseras på serologiska skillnader som ger upphov till indelningen i olika ”arter”. Serotyperna definieras genom bestämning av O- och H-antigenen enligt ett system utvecklat av Kaufmann-White. En stam kan samtidigt uppvisa flera olika O- och H-antigen. H-antigenen kan dessutom variera i två olika faser. Detta medför att beskrivningen av ett Salmonella-isolat såsom t ex Salmonella 1, 4, 5, 12:i:1, 2 blir tämligen ohanterlig och därför tillskrivs varje serotyp i stället ett eget ”artnamn”, t ex S. typhimurium. Mer än 2 000 ”arter” av Salmonella finns beskrivna. Förekommer parasitärt i tarmen hos djur och människor. Morfologi: Gram-negativa, icke spor-bildande stavar. Vanligen rörliga med peritirka flageller. 41 Metabolism: Växer på enkla substrat. Temperaturoptimum 37oC (15-42oC). Patogenitet: Gastroenterit kan orsakas av ett stort antal arter efter förtäring av förorenat vatten eller livsmedel. Efter en inkubationstid om 12-48 timmar uppträder symptom såsom illamående, kräkningar, buksmärtor och diarré. Infektionen går normalt över spontant. Hos frivilliga försökspersoner gav 10 000 bakterier upphov till sjukdom hos 25% av försökspersonerna. Bakterierna förökar sig sannolikt i tunntarmen. Bakterierna penetrerar mukosan och en viss förökning sker i enterocyterna. Spridning av bakterierna till lamina propria resulterar i en ytlig inflammatorisk reaktion med infiltration av polymorfonukleära leukocyter. Den diarré som förekommer vid Salmonella-inducerad gastroenterit antas bero på den inflammatoriska processen som utlöser en lokal produktion av prostaglandiner. Dessa aktiverar adenylatcyklassystemet vilket resulterar i en aktiv utsöndring av vatten och elektrolyter. Enterisk feber (tyfoidfeber) orsakas av S. typhi. Sjukdomen liknar i början gastroenterit och sprids på samma sätt. Efter 7-10 dagar tillkommer symptom som feber, trötthet, huvudvärk och anorexi. Symptomen tilltar gradvis under flera dagar. Makulopapulära utslag, sk rose spots, förekommer på bålen under några dagar i andra eller tredje veckan. 50% av patienterna har förstorad lever och mjälte. Symptomen kvarstår 3-4 veckor och avklingar därefter gradvis. I komplicerde fall eerhålles en spridning av bakterier till andra organ (hjärta, leder, hjärna, skelett) samt infektioner i tarmen som medför hyperplasi, nekros av lymfoida folliklar i tunntarmen, sårbildning i mukosan, med åtföljande intestinala blödningar. Mjältruptur förekommer. Vid obehandlad, komplicerad enterisk feber kvarstår febern i ca 30 dagar och mortaliteten är ca 20%. Med adekvat antibiotikabehandling reduceras dödligheten till <1%. Salmonella är vanligen känslig för kloramfenikol, ampicillin, trimetoprim-sulfa. R-plasmider förekommer. Immunitet: Ett allmänt vaccin mot Salmonella finns ej då bakterien uppvisar så många serotyper. Stora ansträngningar har emellertid gjorts för att utveckla ett vaccin mot S. typhi. Det nuvarande tillgängliga vaccinet utgörs av acetondödade bakterier och ger ett 70% skydd i ca 3 år. Kliniska prövningar med ett nytt oralt vaccin bestående av levande attenuerade S. typhi-bakterier pågår för närvarande. Bakterierna är genetiskt modifierade på så sätt att de saknar både Vi-antigenet och en komplett lipopolysackarid. Epidemiologi: Ca 50% av all salmonellos härstammar från förtäring av infekterad kyckling. Även infekterat nötkött och mejeriprodukter är vanliga smittspridningsvägar. S. typhi förekommer endast hos människa och smittspridning sker huvudsakligen med vatten och livsmedel som förorenats med humant fekalt material. GRAM-NEGATIVA FAKULTATIVT ANAEROBA STAVAR HAEMOPHILUS Bakterier tillhörande Haemophilus-gruppen är små Gram-negativa stavar, som förekommer parasitärt hos människor och djur. Haemophilus influenzae är den dominerande humanpatogena arten. Den förekommer i övre luftvägarna hos människa och bärarfrekvensen i nasofarynx hos barn är ofta så hög som 80%, medan den hos vuxna ligger på 20-50%. Vid störningar i kroppens normala motståndskraft som t ex vid vanlig förkylning eller influensa kan den ge upphov till öroninfektioner, sinuit, men också mera allvarliga sjukdomar som 42 pneumoni, sepsis och varig meningit. Förutom H. influenzae omfattar Haemophilus-gruppen H. parainfluenzae, H. haemolyticus och H. ducreyi. Haemophilus influenzae Morfologi: Små Gram-negativa stavar med rundade ändar. De mest virulenta stammarna har polysackaridkapsel men stammar som saknar kapsel kan också förorsaka sjukdom. Metabolism: Fakultativ H. influenzae kräver komplexa näringsmedier för växt. Speciellt för Haemophilus är att de flesta arter kräver hematin (kallas X-faktor) och nikotinamid-adenindinukleotid (NAD, kallas V-faktor). På blodagar växer H. influenzae med knappt synliga kolonier, men intill kolonier av anda bakterier, t ex stafylokocker, bildar den större kolonier, 1-2 mm i diameter. Detta kallas satellitfenomen och beor på att stafylokocker producerar Vfaktor som diffunderar ut i mediet kring kolonien. Hematin finns i viss mängd i vanlig blodagar, men halten ökar om blodkropparna lyserats genom uppvärmning. Typning: Kapsulerade stammar indelas i sex serotyper på grundval av olika kapselantigen. Typ b dominerar som orsak till svåra infektioner hos människa. Patogenitet: Kapsulerade H. influenzae har invasiv förmåga och kan sprida sig till vävnader i närheten av nasofarynx och har sedan en tendens att förorsaka bakteremi med risk för spridning till hjärnhinnorna, där de kan förorsaka varig meningit. Över 90% av stammar som förorsakar sepsis och meningit är av typ b. Kapseln har antifagocytär effekt. Okapsulerade stammar ger upphov till otitis media, sinuiter och pneumoni. H. influenzae har fimbrier som har betydelse för adhesion till luftvägarnas epitel. Förekommer vid konjunktivit särskilt hos barn. Terapi: H. influenzae är som regel känslig för ampicillin och amoxicillin, tetracyklin och aminoglykosider. Den är mindre känslig för andra penicillinpreparat och erytromycin. Ampicillinresistenta stammar ökar i frekvens. Immunitet: Immunitet mot infektioner med H. influenzae uppstår efter sjukdom. Av betydelse är cirkulerande antikroppar mot kapselsubstans men också mot yttre membranproteiner. Antikropparna är, i närvaro av komplement, baktericidaoch har opsonineffekt. Allvarliga infektioner med H. influenzae (som t ex meningit) är vanligast hos barn i åldern 6-18 månader; de är ovanliga hos större barn och vuxna då man som regel har skyddande antikroppshalter i blodet från 10 års ålder. Immunitet mot H. influenzae typ b kan fås hos små barn genom att vaccinera med konjugatvaccin, dvs ett vaccin där man har kopplat kapselpolysackariden till ett lämpligt bärarprotein som difteritoxoid, tetanustoxoid eller ett yttre membrankomplex från Neisseria menigitidis grupp B. Övriga Haemophilus-arter H. parainfluenzae och H. haemolyticus finns både i luftvägarna och kan i enstaka fall förorsaka samma sjukdomar som H. influenzae. H. dycreyi förorsakar ulcus molle, en sexuellt överförd sjukdom som förekommer endemiskt i hela världen, dock i högre frekvens i utvecklingsländer. Den förorsakar genitala sår. Man har på senare tid ägnat H. ducreyi och ulcus molle ökat intresse då det är sannolikt att genitala sår ökar risken för överföring av HIV och därmed spridning av AIDS, särskilt i Afrika. 43 STAPHYLOCOCCUS Genus Staphylococcus omfattar över 20 olika arter som förekommer på hud (päls) och slemhinnor hos olika djur. Minst 10 olika arter har isolerats från människans hud och slemhinnorna i de övre luftvägarna. S. haemolyticus, S. saprophuticus, S. capitis och S. Aureus kan isoleras från 50-70% av befolkningen . De flesta av dessa arter kan ge upphov till sjukdom hos människan. Helt dominerande är dock S. aureus, som kan ge upphov till variga infektioner och abscessbildning i de flesta av kroppens vävnader. Olika stafylokockarter skiljs från varandra med avseende på förmågan att bilda syra från olika sockerarter, förekomsten av vissa metaboliska enzymer samt produktionen av olika extracellulära enzymer. S. aureus skiljer sig från övriga humana arter genom sin förmåga att bilda koagulas och ett värmestabilt DNAs (nukleas). Staphylococcus aureus S. aureus förekommer i de yttre delarna av näsan samt på huden (särskilt perineum) hos ca 50% av befolkningen. Många stammar av S. aureus ger också upphov till variga infektioner hos människan. Detta gäller också för stammar som ingår i normalfloran och som således kan betraktas som opportunister. Morfologi: S. aureus är liksom alla stafylokocker Gram-positiva sfäriska bakterier som ofta ligger i oregelbundna hopar (druvklaseanordning). De saknar flageller och är orörliga. Vissa stammar kan ha en synlig kapsel bestående av polysackarid. Har pigment som varierar från vitt via gult till orange. De flesta stammar av S. aureus har dock ett gult pigment som givit dem sitt namn aureus. Metabolism: Fakultativt anaeroba. Bildar stora mängder katalas. Växer i allmänhet bra på de flesta komplexa medier. Kan jäsa många kolhydrater och bildar bl a laktat. De kan växa i 9%NaCl. Tål uttorkning relativt väl och klarar 50oC i 30 minuter. Tillväxten sker bäst omkring 37oC medan pigmentbildningen är bäst vid rumstemperatur 20-25oC). Typning: Typindelning av S. aureus kan ske med avseende på känsligheten för olika bakteropfager (fagtypning). Typningen har fr a epidemiologisk betydelse. Antigen typning görs som regel ej. Patogenitet: S. aureus är en av de vanligaste orsakerna till infektioner i huden och i sår. Alla kroppens vävnader kan dock infekteras med S. aureus. Typiskt för många infektioner orsakade av S. aureus är bildningen av ett varfyllt hålrum i vävnaden (abscess), som begränsas av utfällt fibrin och inflammatoriska celler. Abscessen tillväxer åt det håll där motståndet är minst vilket innebär att abscesser i huden (furunklar, karbunklar) till slut tömmer sig genom att huden brister. Abscessens väggar hindrar i viss mån spridning av bakterierna och bör därför inte skadas genom yttre påverkan. Om S. aureus kommer ut i blodet (bakteremi) kan endokardit, osteomyelit, meningit och pulmonära infektioner utvecklas. Variga infektioner i bihålor, mellanörat och tonsillerna förekommer också, men är mera ovanligt. Infektioner orsakade av S. aureus drabbar framför allt patienter på sjukhus i samband med operationer, stora sårskador, brännskador mm. Vanlig orsak till ögoninfektion, vagel och konjunktivit. Även endophthalmit förekommer i samband med kirurgiska ingrepp eller sårskada på ögat. 44 Infektioner med S. aureus betraktas delvis som opportunistiska. Bakterien kan lätt överföras från en patient till en annan mottaglig individ genom direkt kontakt eller via sjukvårdspersonal. Stammar av S. aureus som bildar enterotoxin kan ge upphov till akut gastorenterit med våldsamma kräkningar, illamående och diarré. Toxinet (5 serotyper A-E) produceras i föda som kontaminerats med S. aureus. Vanligast i kokt kallt kött, potatissallad, vispgrädde mm. Ett till fyra µg räcker för att ge symptom hos människa. Vissa stammar tillhörande viss fag.typ bildar epidermolytiskt toxin (exfoliatin) som kan ge upphov till sk scalded skin syndrome. Denna sjukdom drabbar uteslutande spädbarn och innebär att det yttre skiktet (stratum granulosum) av huden lossnar. Läkning sker utan ärrbildning. Toxic shock syndrome är en annan sjukdom orsakad av toxinbildande S. aureus. Sjukdomen är mest känd som ”tampong-sjuka” och karkteriseras av hög feber, lågt blodtryck, generaliserad erytroderma, fjällning av huden. Symptomen beror på ett toxin som kallas ”toxic schock syndrome toxin-1” (TSST-1) eller ”S. aureus pyrogent toxin”. Toxinet är besläktat med pyrogent toxin från Streptococcus pyogenes. S. aureus bildar ett mycket stort antal extracellulära toxiner och enzymer som på olika sätt bidrar till dess virulens. Flera cellväggskomponenter har också betydelse för bakteriens förmåga att binda sig till olika vävnader samt för förmågan att överleva i kroppen. Cellväggsmukopeptiden hos S. aureus liksom teikonsyran, aktiverar komplement enligt den alternativa vägen och utlöser därigenom en inflammationsreaktion. Komplementaktiveringen innebär dock att bakterierna opsoneras av C3b vilket leder till ökad fagocytos. Ett fåtal stammar bildar kapselpolysackarid bestående av glukosaminuronsyra. Kapseln förloras ofta vid odling i laboratoriet. Man tror därför att många fler stammar av S. aureus bildar kapselpolysackarid då de växer in vivo. Stammar med kapsel är mer virulenta i olika djurmodeller än sådana som saknar kapsel. Praktiskt taget alla stammar av S. aureus bildar protein A, som sitter kovalent bundet till mukopeptiden och exponeras på bakteriens yta. Protein A binder sig till Fc-delen av immunglobuliner från de flesta däggdjur. Alla subklasser av humant IgG, utom IgG3 och några IgM-varianter adsorberas till ytan av S. aureus. Interaktionen mellan protein A och antikropparnas Fc-del leder till lokal eller generell anafylaxi; artus reaktion; aktivering av komplement enligt både den klassiska och alternativa vägen; hämning av opsonerande antikroppar genom tävling med Fc-receptorerna på fagocyter; induktion av histaminfrisättning från leukocyter samt prolifertion av B-lymfocyter. Trots alla dessa olika effekter har man inte kunnat visa att protein A har någon direkt betydelse för stafylokockens virulens. På ytan S. aureus finns också receptorer för lång rad bindvävssubstanser, såsom fibronektin, kollagen, laminin och heparansulfat, som gör att bakterierna kan fastna på i stort sett alla vävnader i kroppen. 45 De flesta stammar av S. aureus bildar också flera toxiner (alfa-, beta-, gamma- och deltatoxin) som är hemolytiska. Alfa-toxin är det mest potenta av dessa och anses vara en viktig virulensfaktor. Alfa-toxin är allmänt cytotoxiskt, dermonekrotiskt och letalt. Leukocidin lyserar specifikt neutrofila granulocyter och skyddar därigenom bakterien från fagocytos av dessa celler. Alla stammar av S. aureus bildar koagulas som aktiverar protrombin vilket leder till utfällning av fibrin som bildar en skyddande vägg runt infektionshärden. Fibrin på ytan av bakterierna skyddar också delvis mot fagocytos. Vissa stammar bildar också stafylokinas, som aktiverar plasminogen till plasmin och därigenom bryter ner fibrinet. S. aureus bildar flera extracellulära enzymer som kan bryta ner olika vävnader och som bidrar till den vävnadsskada som är typiskt för stafylokockinfektioner. Här kan nämnas hyalas, lipas, flera proteaser sam DNas. Immunitet: Människan har i allmänhet en god naturlig immunitet mot S. aureus. Genomgången infektion ger ingen påtagligt ökad immunitet. Efter mera omfattande infektioner, såsom septikemi, ses ökade halter av antikroppar mot vissa cellväggskomponenter samt vissa extracellulära toxiner. Försök att vaccinera patienter med återkommande furunkulos (bölder i huden) har inte givit någon säkert positiv effekt. Terapi: Mindre infektioner kräver ingen behandling. Vid större lokala infektioner (abscesser) måste varet tömmas samt antibiotika ges för att hindra spridning av infektionen. Vid systemiska infektioner måste omfattande antibiotikaterapi sättas in. S. aureus är primärt känslig för penicillin. Många stammar, särskilt på sjukhus, bildar emellertid beta-laktamas och måste behandlas med isoxazolyl-penicilliner eller med tredje generationen av cefalosporiner. Stammar som är resistenta mot isoxazolyl-penicilliner (methicillinresistenta S. aureus=MRSA) uppträder allt oftare och måste behandlas med annat än beta-laktamantibiotikum, t ex vancomycin eller aminoglykosider. Övriga stafylokockarter Flera sk koagulas-negativa stafylokocker ingår i normalfloran . Vanligast är S. epidermidis som finns hos alla människor på huden i näsan och på. S. epidermidis kan ge variga infektioner i samband med kirurgiska ingrepp, särskilt vid insättande av olika proteser: kärl, hjärtklaffar, höftleder etc. Endokardit och septikemi kan också utvecklas liksom ögoninfektioner. S. saprophyticus förekommer vid urinvägsinfektioner hos sexuellt aktiva kvinnor. STREPTOCOCCUS Bakterier tillhörande streptokockgruppen är Gram-positiva sfäriska eller ovala kocker, som oftast växer i kedjor. Streptokocker utgör en stor del av normalfloran hos både människor och djur. De flesta streptokocker förekommer i luftvägarna, men en del förekommer i tarmen. Inom släktet finns tre av de viktigaste humanpatogenerna. Streptococcus pyogenes, grupp A streptokocken, förorsakar ett antal olika akuta infektioner och kan ge upphov till reumatisk feber och akut glomerulonefrit. Streptococcus agalactiae, grupp B streptokocken , är en av de 46 viktigaste orsakerna till neonatal sepsis och meningit. Streptococcus pneumoniae är den vanligaste orsaken till både akut bakteriell pneumoni och akut varig meningit. Streptokockerna indelas i följande grupper: 1) pyogena streptokocker (Lancefields grupper). De vanligaste Lancefields-grupperna som förekommer hos människa är A, B, C, D, F och G. Av dessa är A, B och D de medicinskt viktigaste. 2) penumokocker som består av en enda art, Streptococcus pneumoniae, som serologiskt delas in med avseende på dess polysackarid-kapsel. 3) viridans-streptokocker som är alfa-heomolytiska och tillhör normalfloran i luftvägarna hos människa. 4) andra i huvudsak icke-hemolyserande streptokocker. Till de fysiologiska egenskaper som ligger till grund för indelningen av streptokocker hör typ av hemolys, förmågan att växa vid olika temperaturer eller i närvaro av 6,5% NaCl samt förmågan att hydrolysera hippurat. Beta-hemoloytiska streptokocker ger upphov till en klar zon runt kolonierna på blodagar. Alfa-hemolys innebär att det bildas en grön missfärgning och partiell hemolys runt kolonierna. Den serologiska indelningen (enl Lancefield) grundar sig på förekomsten av en C-substans (kolhydrat) i cellväggen. C-substansen som är gruppspecifik, finns från A till T. Flera arter kan alltså ha samma C-antigen. Morfologi: Gram-positiva sfäriska eller ovala kocker som växer i kedjor med varierande längd, från ett enda par och upp till ett 30-tal celler. Medicinskt viktiga streptokocker bildar inga sporer och är inte rörliga. En del organismer bildar kapsel bestående av polysackaridkomplex eller hyaluronsyra. Metabolism: Fakultativa och växer bäst på rika näringsmedier. Kolonierna på blodagar är små – från knappnålsstorlek upp till 0,5-2 mm i diameter. Många arter producerar under växt på blodagar α (grön-) eller β (klar-) hemolys av erytrocyterna i mediet. Det är också på grundval av denna hemolys som bakterierna indelas. Streptokocker är biokemiskt aktiva och bryter ned ett antal kolhydrater, proteiner och aminosyror. Extracellulära enzymer med hyaluronsyra och DNA som substrat produeras av vissa stammar och kan bidra till virulensen. en del stammar, speciellt de som tillhör grupp A (S. pyogenes), producerar extracellulära toxiner, bl a det erytrogena toxinet, som ger upphov till hudutslaget vid scarlatina. Streptococcus pyogenes Patogenitet: Förorsakar fryngiter och tonsilliter, scarlatina, sinuiter, otiter, sårinfektioner, impetigo (ev tillsammans med stafylokocker), erysipelas, mastiter, puerperal-infektioner (barnsängsfeber). Dessutom följdsjukdomar som reumatisk feber och glomerulonefrit. Mproteinet (ett cellväggsprotein) och hyaluronsyrekapseln är både virulensfaktor genom att utöva antifagocytär effekt. Bildar extracellulära hemolysiner (streptolysin S och O), leukocidin, erytrogent toxin (förorsakar hudutslag vid scarlatina), hyaluronatlyas, streptokinas (aktiverar plasminogen) m fl. Svalginfektioner med Grupp A-streptokocker är mycket vanliga och under vinterhalvåret är frekvensen bacillbärare hög. Överföring av smitta sker genom droppinfektion eller kontakt. Diagnostik: Kolonimorfologi på blodagar. Streptokockerna växer som ofärgade kolonier, med jämn kant oc hslät eller lätt granulerad yta, omgivna av en klar hemolystisk zon. 47 Påvisande av anti-streptolysin-antikroppar i patientserum (AST) har stort diagnostiskt värde. Bakterierna typindelas med avseende på M-protein i cellväggen. Terapi: Måttlig resistens mot desinfektionsmedel och värme. Dödas vid pastörisering av mjölk. Är känsliga för penicillin G. Tetracyklinresistens har iakttagits hos 5-10% av stammarna. Immunitet: Immunprofylax, dvs vaccinering eller seruminjektion förekommer ej mot streptokockinfektioner. Vuxna personer har som regel förvärvad immunitet mot det erytrogena toxinet (tre serologiska typer) genom subkliniska infektioner och får därför inga hudutslag vid streptokockinfektioner. Detta hindrar inte att de kan få akuta svalginfektioner och andra streptokockinfektioner med hög feber och allmän påverkan. Immunitet erhålles efter genomgången infektion, men denna är kortvarig. Som regel är skyddet riktat mot Msubstansen och därför typspecifikt. Behandling av streptokockinfektioner med penicillin är viktig, bl a för att förhindra följdsjukdomar. De vanligaste följdsjukdomarna är reumatisk feber med polyartrit, endokardit och glomerulonefrit. Dessa sjukdomar beror inte på spridning av bakterierna med infektion utan är sterila inflammatoriska processer uppkomna på immunolgisk bas. Streptococcus agalactiae (Grupp B) Patogenitet: Streptococcus agalactiae är framförallt en djurpatogen som ger bl a mastit hos kor. Förekommer också i normalfloran i genitalia, tarm och svalg hos människa. Som humanpatogen ger den framförallt ögoninfektion (ophtalmia neonatorum), pneumoni, sepsis och meningit under barnets första två levnadsmånader och har då överförts i samband med förlossningen. Incidensen grupp B-infektioner hos barn i den här åldern har uppskattats till 13 fall per 1000 födslar med en mortalitet på 30-60% av de infekterade barnen. Diagnostik: Bildar i allmänhet beta-hemolys. Kan indelas i 5 typer med avseende på polysackaridkapsel. Terapi: Grupp B streptokocker är mindre känsliga för penicillin än övriga streptokocker och infektioner behandlas därför oftast med en kombination av penicillin och aminoglykosider. De dödas vid pastörisering av mjölk. Immunitet: Typspecifika antikroppar är skyddande mot infektion. Det är därför troligt att bara barn som inte har fått transplacentalt IgG från modern är känsliga för infektion. Streptococcus pneumoniae Patogenitet: Är den absolut vanligaste orsaksorganismen vid pneumoni. Liksom vid andra bakteriella pneumonier är underliggande sjukdom och virusinfektioner predisponerande faktorer vid enna infektion. Pneumokocken ger också upphov till meningit. Infektioner i de övre luftvägarna som sinuit och otitis (öroninflammation) media är ofta förorsakade av pneumokocker. Kan ge konjunktivit. Särskilt hos barn med annan pneumokockinfektion, t.ex. otoit Endast kapselbärande organismer är virulenta, då kapseln skyddar mot fagocytos och komplement-aktivitet. Bildar enzym som bryter ner sekretoriska IgA-antikroppar. 48 Diagnostik: Streptococcus pneumoniae ger på blodagar upphov till små alfa-hemolyserande kolonier. Är känslig för optochin. Serologisk bestämning av pneumokocker baseras på förekomst av polysackarid-kapsel. Det finns 84 olika kapseltyper, där ca 15 av dem svarar för 80% av alla infektioner. Terapi: Bakterien är som regel känslig för penicillin, men multiresistenta stammar har på senare år rapporterats in från olika håll. Immunitet: Typspecifika antikroppar riktade mot kapselantigen är skyddande, då de kan opsonera bakterien för fagocytos och komplementaktivitet. Immuniteten är dock kortvarig. Vaccinationer med ett vaccin innehållande flera kapseltyper utförs på vissa riskgrupper. Streptococcus salivarius, S. mutans, S. mitis, S. sanguis m fl (viridans-gruppen) Patogenitet: Ingår i normalfloran i munhåla och svalg. Denna grupp streptokocker är lågvirulenta, men kan ge upphov till rotinfektioner och infektioner i tandköttsfickor. Medverkar till uppkomst av karies. Förorsakar även subakut bakteriell endokardit (endocarditis lenta). Denna sjukdom uppkommer endast om endokardiet är skadat tidigare antingen genom reumatisk feber eller genom kongenitalt hjärtfel. Alfa-streptokocker som ofta kommer ut i blodet från munhålan kan då få fotfäste och ge en fortskridande förstöring av hjärtklaffarna. Disposition för denna sjukdom utgör indikation för profylaktisk penicillinbehandling vid tandextraktion. Diagnostik: Koloniutseende och hemolys påminnande om pneumokockens, men skiljs från denna då viridans-gruppens bakterier är resistenta mot optochin. Terapi: Behandlas framgångsrikt med penicillin. GRAM-NEGATIVA KOCKER NEISSERIA Neisseria omfattar N. meningitidis (meningokocken), N. gonorrhoeae (gonokocker) och arter som tillhör den normala svalgfloran (N. lactamica, cinerea, flavescens, subflava, sicca och mucosa). De är Gram-negativa diplokocker. N. meningitidis förekommer normalt i svalget med en frekvens av 5-15%, men vid epidemier kan bacillbärarfrekvensen bli mycket högre. N. gonorrhoeae finns i urogenitalorganen hos människa ofta utan att orsaka symptom. Neisseria meningitidis Morfologi: Gram-negativa diplokocker. I var eller i likvor från patienter ser man dem företrädesvis intracellulärt i leukocyterna. Kapsel av polysackaridnatur. Metabolism: Aerob. Koldioxid (10%) stimulerar växten. Fordrar komplexa näringsmedier. Typning: Meningokocker indelas i nio serogrupper baserade på kapselpolysackariderna. A, B, C, Y och W-135 är de dominerande serogrupperna. 49 Patogenitet: Meningokocker förorsakar sjukdom endast hos människa. Liksom flera potentiellt patogena bakterier förekommer den i svalget hos många individer utan att ge upphov till några symptom. Den kan dock under vissa omständigheter sprida sig via blodet till andra delar av kroppen, i detta fall hjärnhinnorna, där den ger upphov till varig meningit. Det är sannolikt att cirkulerande antikroppar, som bildas under bärarskap, har betydelse för att hindra spridningen av meningokocker från svalget och ut i blodet. Terapi: Är känslig för penicillin. Immunitet: Immunitet mot meningokockinfektioner är beroende av cirkulerande gruppspecifika antikroppar som har opsonerande och baktericid effekt i närvaro av komplement. Den högsta incidensen av allvarlig sjukdom är hos barn i en ålder av mellan 6 och 18 månader, vilket motsvarar tiden för nedgång i transplacentala antikroppar och ökning av egna antikroppar uppkomna genom antigenstimulans. Epidemisk förekomst av meningokockmeningit är ovanlig, men ökad incidens av sjukdomen har förekommit på flera ställen i Skandinavien under de sista 10 åren. Vaccin bestående av kapselpolysackarid finns tillgänglig mot grupp A, C, Y och W-135 meningokocker; mot grupp B har man vacciner under prövning. Neisseria gonorrhoeae Morfologi: Gram-negativa diplokocker. I varprover ses de ofta intracellulärt i leukocyterna. Är oftast försedda med pili, som har betydelse för virulensen. Metabolism: Aerob. Koldioxid (10%) stimulerar växten. Fordrar komplexa näringsmedier. Typning: Beroende på mycket utpräglad tendens till antigen variation hos stammar av N. gonorrhoeae finns ingen serologisk typning i rutinmässig användning. Med auxotypning kan man indela gonokocker i olika grupper beroende på deras behov av olika metaboliter i näringsmediet. Auxotypning ger viss indikation på stammar med olika virulens, men är inte av sådant kliniskt värde att metoden används rutinmässigt. Patogenitet: N. gonorrhoeae förorsakar sjukdom endast hos människa. Den sprids genom smittbärare som kan vara asymptomatiska eller ha obetydliga symptom. Bakterien förorsakar företrädesvis uretrit, epididymit, cervicit, salpingit, men kan även ge artriter och sepsis. Virulenta stammar är försedda med pili, som har betydelse för adhesion till slemhinneepitel. Man har också påvisat ett enzym hos virulenta stammar som bryter ned IgA. Barn som föds av mödrar med gonorré blir lätt infekterade i ögonen (konjunktivit) vilket obehandlat kan leda till blindhet. Diagnostik: Förekomst av multipla bönformade diplokocker intracellulärt i leukocyter är myckt typiskt för gonorré vid mikroskopi av ett utstryk från ett prov från urogenitalia. Hos prov från kvinnor kan bakterier från normalfloran likna gonokocker. Diagnosen verifieras med odling. Terapi: De flesta stammar är känsliga för penicillin. En ökning globalt sett av resistensen har dock skett, både genom ändring i penicillinbindande protein i cellväggen och genom att vissa stammar bildar ett plasmidkodat beta-laktamas. Ökad resistens mot erytromycin, cefoxitin och tetracyklin har också påvisats hos stammar isolerade i vissa länder. 50 Infektioner med gonokocker förefaller inte ge någon immunitet och upprepade infektioner är vanliga. Detta kan bero på att gonokocker uppvisar en extrem variabilitet i sina ytanitgen, både pili och yttre membranprotein. En annan bidragande orsak kan vara att infektionen i de flesta fall är ytlig och relativt kortvarig, så att antigenstimulansen inte är tillräcklig för att påvisbart antikroppssvar. Vid komplicerade fall med spridning av infektionen utvecklas antikroppar, som kan påvisas serologiskt. Gonorré är ett stort globalt hälsoproblem. Prevention är svår beroende på att det inte finns några effektiva metoder att påvisa asymptomatiska fall, samt att ökande resistens av bakterien mot penicillin medför många fall som inte svarar på penicillinbehandling. Moraxella catarrhalis Klassificerades tidigare som Neisseria, eftersom de är Gram-negativa diplokocker. Taxonomiska studier har visat klara skillnader mellan Moraxella och Neisseria; dessutom har det visat sig att M. catarrhalis har väsentligt större potential att förorsaka luftvägsinfektioner än Neisseia. M. catarrhalis förekommer i luftvägarna; bärarfrekvensen i nasofarynx hos barn kan vara upp till 40-50%, men är låg hos vuxna. it. Patogenitet: B. catarrhalis förorsakar otitis media och sinuiter, speciellt hos barn. Det förefaller som om infektioner med denna bakterie har ökat så att andelen otiter med B. catarrhalis kan utgöra 23-30%. Den isoleras också ofta från patienter med långvarig hosta. Pneumoni förorsakad av B. catarrhalis förekommer framförallt hos patienter med dåligt immunförsvar och hos äldre personer med kronisk bronkit. Förekommer ibland vid konjunktiv Terapi: B. catarrhalis kan bilda β-laktamas och andelen β-laktamas-positiva isolat har ökat från några procent till över 80% på 10 år. Detta medför att diagnostiken av luftvägspatogener är viktig, då olika patogener skall behandlas med olika antibiotika. Immunitet: Cirkulerande antikroppar bildas vid infektioner med B. catarrhalis men i vilken utsträckning och hur länge de skyddar mot reinfektion är oklart. CHLAMYDIA Chlamydia är strikta intracellulära parasiter, dvs de kan endast föröka sig i eukaryota celler. De är energi-parasiter och utnyttjar ATP som produceras av värdcellen. De kan odlas i vanliga cellodlingar, såsom HeLa-celler, mus-fibroblaser m fl. Bakterien uppträder i två former; dels en infektiös (extracellulär) form som ej tillväxer och delar sig, sk elementarpartiklar (EP), dels en intracellulär reproducerande form, retikulär-pariklar (RP). EP har en rigid cellvägg, liknande den hos gram-negativa bakterier och cellväggen är toxisk. EP är alltså den form som sprider sig mellan individerna, den infektiösa formen, medan RP inte klarar sig extracellullärt och ej är infektiösa. EP tas upp i cellerna genom fagocytos. Fagosomen sammansmälter inte med lysosomerna. EP omvandlas i fagosomen till RP som delar sig. Efter ca 20 timmar börjar RP att kondenseras till EP. Samtidigt börjar lysosomerna tömma sig, varpå fagosomerna med EP går sönder och de infektiösa elementar-partiklarna frigörs. Eps toxicitet och frisättande av lysosomala enzymer i vävnaden bidrar till patogeniteten och kan t ex förklara ödem och blödningar i lungvävnad vid primär atypisk pneumoni orsakad av C. psittaci. 51 Chlamycia trachomatis Förekomst: Människan tycks vara enda värd. Typning: Två grupper kan urskiljas med hjälp av serotypning av ytantigen (grupperna A-L) och deras olika sjukdomsbilder. LGV-gruppen ger upphov till den sexuellt överförda sjukdomen lymfogranuloma venereum. EP från denna grupp har ytantigenet L 1-3. TRICgruppen innehåller serotyperna A-K. Serotyperna A, B, C ger upphov till trakom, en infektion i konjuktivan. Serotyperna D tom K ger inklusionskonjunktivit samt genitala infektioner (urethrit, epididymit, cervicit och salpingit). Patogenitet: Intracellulär parasit. Dödas ej efter upptag i monocyter. Dödas dock av polymorfonukleära granulocyter som är de viktigaste (vanligaste) i infektionshärden vid C. trachomatis-infektioner. EP har toxisk aktivitet. LGV-gruppen är mer invasiv än övriga C. trachomatis och sprider sig från det primära såret i genital-slemhinnan till regionala lymfkörtlar som genomgår en varig smältning, framförallt i ljumsken. Trachom är en konjunktivit som leder till vaskularisering och senare ärrbildning i cornea, vilket kan resultera i partiell eller total blindhet. Tårflödet hindras, vilket underlättar sekundärinfektioner med andra bakterier. 4-5% av alla invånare i vissa områden i Nord-Afrika är blinda pga trachom. Inklusionskonjunktivit drabbar framförallt spädbarn som smittas vid förlossningen av C. trachomatis. Man ser ett akut insjuknande med kraftig infiltration av mononukleära celler i konjuktivan (framförallt nedre ögonlocket) samt purulent exudat. Klamydiainfektion utgör idag den vanligaste formen av ophthalmia neonatorum. En liknande infektion förekommer hos vuxna och är då oftast en autoinfektion, men sjukdomen kan också spridas via t ex vatten (swimming pool-konjunktivit). Neonatal smitta av bakterien kan också leda till pneumoni hos spädbarnen. Den idag vanligaste ”könssjukdomen” orsakas av TRIC-gruppens C. trachomatis. De viktigaste symptomen hos män är varig urethrit, vilken påminner kliniskt om gonorré. Proktit förekommer också. Hos kvinnan är infektionen oftast lokaliserad till cervix. Allvarliga komplikationer utgörs av salpingit som kan resultera i sterilitet. Diagnostik: Säkrast är att isolera bakterien genom odling i lämpliga celler som sedan färgas för klamydia-inklusioner eller analyseras med FA-teknik. Ett antal metoder som innebär immunologisk påvisning av antigenet ”bedside” framförallt för genitala klamydia har utvecklats kommersiellt. Terapi: Behandlas med tetracyklin, erythromycin eller sulfisoxazol under 2-3 veckor. Reinfektion vanligt. 52