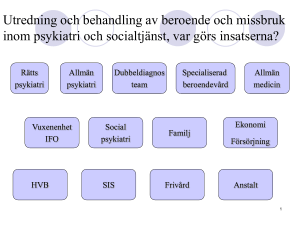
Genomlysning av psykiatrisk hälso
advertisement

Genomlysning av psykiatrisk hälso- och sjukvård för vuxna, specialiserad allmänpsykiatri i Uppsala - Örebro regionen Karin Haster, Landstinget i Värmland, Birgitta Johansson Huuva Region Örebro län, Christina Jogér Landstinget i Västmanland, Åsa Törnkvist Landstinget i Uppsala län, Elin Love Rosengren Region Gävleborg, Sven Nordlund Landstinget i Sörmland, Per Söderberg Landstinget Dalarna, Bengt Stenström, Åsa Löfvenberg Landstinget i Värmland. 2016-05-03 Innehållsförteckning Inledning Innan fortsatt läsning av rapporten….. 3 3 Sjukvårdsregionens gemensamma problem och utmaningar inom området psykisk ohälsa och psykiatrisk hälso- och sjukvård 3 Hälsan bestämningsfaktorer – hälso- och sjukvårdens bidrag 5 Hur mår invånarna i sjukvårdsregionen? Förutsättningar i länen för invånarnas hälsoutveckling Begreppen psykisk ohälsa, psykisk sjukdom 6 6 7 Psykisk ohälsa 7 Psykiska sjukdomar och störningar 8 Kunskaps- och produktivitetsutveckling inom psykiatrin Nationell styrning och behovet av samordning 8 9 Ökande tryck på styrning 10 Kunskapsstyrning 10 Nationella riktlinjer 11 Sjukvårdsregionens struktur för kunskapsstyrning 11 Samberoende aktörer med ansvar för vård och omsorg för personer med psykiska sjukdomar 12 Specialistpsykiatrins myndighetsutövning 12 Landstingens och regionernas vårdnivåer för området psykisk ohälsa, psykisk sjukdom Uppdrag, avgränsning, förväntat resultat 13 14 Arbetssätt 14 Metod nulägesbeskrivning och begränsande faktorer 14 Nulägesbeskrivning Psykiatrisk vård – ett dynamiskt område 15 15 Gränssnitt primärvård – specialiserad psykiatri 15 Omfattning, vårdutbud och vårdkvalitet - kommentarer 15 Organisering av det psykiatriska vårdutbudet i sjukvårdsregionen 16 Tillgängliga vårdplatser 18 Ekonomiska resurser 18 Bruttokostnader 2014 18 Kostnadsutveckling 2005-2014 19 Ekonomiska resurser – sammanfattande kommentar 19 Psykiatrins samverkan med brukar organisationer Brukarinflytande, organisering och samverkan - sammanfattande kommentar 20 23 Förtroendemannaorganisation - var hanteras psykiatrin? 24 GAPANALYS Summering kartläggning av nuläge - 25 1 Önskvärt läge - 25 Sammanfattande rekommendationer och förslag 26 Referenser 28 BILAGA 29 Allmänpsykiatri för vuxna patienter i Uppsala – Örebroregionen – en beskrivning 29 Omfattning 29 Diagnoser 30 Patienternas diagnoser - heldygnsvård 31 Vårdkvalitet 32 Behandlingsuppföljda (enl BUSA) 39 Tvångstillfällen och tvångsåtgärder 39 Tillgängliga resurser 2014 Personalresurs i den psykiatriska hälso- och sjukvården Hur mår invånarna? Självskattat hälsotillstånd 40 40 41 Tabell. Självskattat allmänt hälsotillstånd. Förekomst av nedsatt psykiskt välbefinnande samt riskbruk av alkohol, lugnande medicin självskattade uppgifter. Källa: Nationella folkhälsoenkäten 2015. 41 Förutsättningar i länen – urval av faktorer 42 Befolkning och geografi 42 Arbetsställen och näringsgrenar 43 Vårdkvalitet 44 Psykiatriska kvalitetsregister 48 Komplementära styrningsformer 49 För ökad regionalt samarbete – ett exempel på systemperspektiv 49 Inledning Samverkan i Uppsala – Örebro sjukvårdsregion ska stödja landstingen att bättre fullgöra sin uppgift, bl. a genom att identifiera/analysera problemställningar skapa arenor för samverkan initiera aktiviteter Samverkan skall leda till Likartade förutsättningar för medborgaren vad gäller tillgänglighet till och tillgång till hälso- och sjukvård oavsett sjukvårdshuvudman (medborgarperspektiv) Kvalitetshöjningar/bättre resursutnyttjande inom den sjukvård som produceras inom regionen (producentperspektiv) Innan fortsatt läsning av rapporten….. Psykiatri är en mer än hundra år gammal medicinsk specialitet med särpräglat och stort arbetsfält. Området är vidsträckt såväl när det gäller diagnoser och patientgrupper som när det gäller organisering av vården. Psykiatri används ofta som ett samlingsnamn och därmed blir det också lätt att rikta diffus kritik mot område, något som ofta sker i massmedia. Rapportens första del är avsedda att ge en bredare bild av psykiatrins komplexitet och mångfacettering. Sjukvårdsregionens gemensamma problem och utmaningar inom området psykisk ohälsa och psykiatrisk hälso- och sjukvård Inom området psykisk ohälsa och psykiatrisk hälso- och sjukvård är flera problem och utmaningar gemensamma i regionen. De verksamhetsansvariga för psykiatrisk vård för vuxna i Uppsala Örebroregionen pekar på följande: Den psykiska ohälsan ökar i samhället och allt fler efterfrågar och har behov av psykiatrins resurser. Som exempel kan nämnas en efterfrågan på neuropsykiatrisk diagnostik och behandling, ökning av missbruksproblematik i kombination med psykisk sjukdom, ökning av psykisk ohälsa och sjukdom – inte minst hos unga kvinnor. Fördjupad bild: I den så kallade prioriteringspropositionen från 1996 skrev den dåvarande regeringen att klyftan växer mellan å ena sidan vad som efterfrågas och som det finns medicinska och tekniska möjligheter att göra och å andra sidan vad resurserna räcker till. Tjugo år senare kan konstateras att hälso- och sjukvården hanterat detta gap med ett i stort sett bibehållet förtroende för den offentliga vården bland medborgarna. Ett grundläggande problem kvarstår gapet mellan möjligheter efterfrågan på hälso- och sjukvård och tillgängliga resurser. För den psykiatriska vården av vuxna i Uppsala – Örebroregionen är detta en ständigt närvarande utmaning. Huvudmännen i sjukvårdsregionen har inte arbetat helt systematiskt med prioriteringar inom de verksamhetsområden som har de stora patientgrupperna med psykisk ohälsa och psykisk sjukdom. 1Medvetenheten om den ojämlika hälsan och tillgång på vård har också 1 Att prioritera innebär att ge företräde eller förtur åt någon. Ofta ges emellertid begreppet en betydligt vidare innebörd. Andra centrala begrepp är vertikala respektive horisontella prioriteringar. Vertikal prioritering innebär prioritering mellan enskilda patienter och patientgrupper inom ett sjukdomseller verksamhetsområde. Där ingår insatser för prevention, diagnostik, behandling och rehabilitering. Vid horisontell prioritering är besluten mer målgrupps- eller befolkningsinriktade. Då fattas beslut om resursfördelning mellan olika verksamhetsområden eller mellan sjukdomsgrupper. Några exempel på horisontell resursfördelning är fördelning mellan psykiatri och annan specialistvård eller fördelning mellan internmedicin och ögonsjukvård. 3 ökat kraftig både hos medborgare, patienter och de som arbetar i hälso- och sjukvården. Därmed följer också starkare röster som efterlyser en mer rättvis fördelning av de begränsade resurserna. Svårighet kring kompetensförsörjning där psykiatrin har brist på såväl specialistkompetenta läkare, som sjuksköterskor och psykologer. Även chefsförsörjningen utgör ett problem. Bristande personalkontinuitet riskerar att utmana patientsäkerheten. Kontinuiteten är svår att upprätthålla med personal som arbetar via bemanningsföretag tillsammans med övrig personalrörlighet Fördjupad bild: Inom psykiatrisk verksamhet finns olika personalkategorier som delvis kan ersätta varandra. Personalanvändningen är i princip möjlig att anpassa efter lokala behov och tillgänglig personal. Det går till exempel att hushålla med en psykiatrikers tid genom att bara anlita denne som konsult. Sådan flexibilitet kan också skapa problem, det medicinska ansvaret blir oklart och kan påverka patientsäkerheten. Själva bristen på läkare i psykiatrin kan ha medverkat till försvagad läkarroll då övriga yrkesgrupper tvingats ta på sig ett större ansvar. Arbete i tvärprofessionella team krävs mot bakgrund av psykiska sjukdomarnas psykologiska och sociala aspekter, ett samarbete som kräver enighet om rollfördelning både arbetsfördelning och god kommunikation. Bristen på psykiatriker, psykologer och specialistutbildade sjuksköterskor påverkar möjligheten till optimalt teamarbete vilket kan påverka patientens behandlingsresultat. Personalbrist tillsammans med ökad efterfrågan av psykiatrins resurs påverkar verksamhetschefens möjlighet att på ett tillfredsställande sätt ta samlat ansvar för verksamheten. Belastningen har ökat på ledning och medarbetare. Nationell psykiatrisamordning konstaterade redan 2006 att det fanns betydande kompetensproblem i vården av psykiskt sjuka och funktionshindrade. I sammanhanget efterlystes ökat statligt ansvar för personalfrågorna. Implementering av ny kunskap och utmönstring av gamla behandlingsmetoder utgör en utmaning Fördjupad bild: Behandlingsmetoder inom psykiatrisk hälso- och sjukvård skiljer på flera sätt från behandlingsmetoder i somatisk hälso- och sjukvård. Exempel för två akuta tillstånd: - vid akut insjuknande i ST-höjningsinfarkt – rekommenderad åtgärd är trombolys (intravenös behandling) inom 30 minuter där primär PCI (ballongvidgning av hjärtats kranskärl) inte är tillgänglig inom 120 minuter efter EKG. - vid nyinsjuknande i psykossjukdom - rekommenderad åtgärd är samordnade åtgärder i ett team enligt ACT-modellen med familjeinterventioner och social färdighetsträning i tillägg till sedvanlig behandling. En stor utmaning i att införa ny kunskap och även utmönstra gamla behandlingsmetoder är att de metoder vi använder i psykiatrin ofta är mer integrerade i personalens personliga bild av sin själv som arbetsverktyg. Personalen är ofta välutbildade och har under många utbildningsår integrerat den kunskap som lärdes ut under utbildningstiden. Att arbeta med nya metoder innebär alltså inte alltid bara ett ”nytt handgrepp” som inom kirurgi, utan att ledningen behöver skapa förutsättningar för personalen att hitta nya samsynsmodeller och nya arbetssätt. Detta kräver mer tid, fortbildning och handledning av personal. Det kan jämföras med att när någon nu avancerad apparatur inom somatisk vård installeras, så krävs att personal får utbildning och att det finns serviceavtal på apparaturen. Detta synsätt måste prägla även verksamheter där personal är ”maskinekvivalenterna”. Nya patientlagen vars syfte är att stärka och tydliggöra patientens ställning samt att främja patientens integritet, självbestämmande och delaktighet ställer krav på bemötande och tillgång till information. Lagen medför ökade möjlighet att välja vårdgivare. Lagen ska minska ojämlikheter genom att alla får möjlighet att söka och ta del av hela landets vårdutbud. Därmed ställs tydliga krav på verksamheten att sätta 4 patientens behov i fokus i alla processer både vad gäller vårdens innehåll och i det framtida utvecklingsarbetet. Detta innebär även behov av att tydliggöra patienter och närståendes delaktighet och inflytande i behandling och återhämtning. Fördjupad bild: Vårdpersonalens skyldighet att informera förtydligas och utökas i patientlagen. Det är vårdgivarens ansvar att organisera verksamheten så att hälso- och sjukvårdspersonalen kan uppfylla sin informationsskyldighet (enligt patientsäkerhetslagen). Patientlagen förtydligar att information som lämnas till patienter ska anpassas till mottagarens förutsättningar. Personer med psykiatriska sjukdomar har ofta nedsatt initiativförmåga och svårigheter med att tillvarata sina intressen. I psykiatrisk vård är samarbetet och relationen mellan patient, ibland även närstående, och behandlare viktigt för att positiva behandlingsresultat ska kunna uppnås. Att efterleva informationsplikten är viktigt och tidskrävande. Hälsan bestämningsfaktorer – hälso- och sjukvårdens bidrag En god hälsoutveckling såväl för enskilda människor som för befolkning är avhängigt en mängd faktorer. De finns på samhällsnivå och individnivå, berör sociala och ekonomiska förhållanden - arbete, familj, vänner, hälsa, frihet och personliga värden. Sedan lång tid tillbaka har det genomsnittliga hälsoläget i Sverige blivit allt bättre. Samtidigt står det klart att skillnaden i hälsa mellan olika befolkningsgrupper inte minskat. Tvärtom har hälsogapet mellan olika sociala grupper ökat sedan 1980-talet. Skillnader som åtgärdas inom olika sektorer i samhället. I allt större utsträckning har hälso- och sjukvårdens roll diskuterats och uppmärksammats när det gäller att bidra till att minska dessa skillnader. Trots allt framgångsrikt arbete för invånarnas hälsa finns det behov av att ta ytterligare steg framåt. Idag utmanas demokrati och välfärd från flera håll, bland annat av förändrad arbetsmarknad, ungdomsarbetslöshet, migration, ökade hälsoklyftor mellan olika socioekonomiska grupper i samhället. Det är hög tid att konfrontera skillnaderna i hälsa och deras orsaker för att förhindra en utveckling mot ökad social oro, konflikter och utanförskap och mot negativ påverkan på miljö, klimat och samhällsekonomi. Följaktligen blir det av konkret betydelse i vilken utsträckning kommuner och regioner har möjlighet att medverka förutsättningarna för en god hälsoutveckling. I figuren nedan sätts fokus för rapporten in i sammanhanget hälsans bestämningsfaktorer. Psykiatrisk hälso-och sjukvård för vuxna i Uppsala- Örebro sjukvårdsregion Fig. 1. Hälsans bestämningsfaktorer.2 Orange färg markerar de samhälleliga förutsättningar som är avgörande för de individuella (grå) bestämningsfaktorerna för hälsa. Framtagen av Jolanda van Vliet och Margareta Kristenson, 2014, baserad på hälsans bestämningsfaktorer av Dahlgren och Whitehead, 1991. The Marmot Review; ”Det finns en social gradient i hälsa: ju lägre en persons sociala position är, desto sämre är hans eller hennes hälsa. Åtgärden ska rikta in sig på att reducera gradienten i hälsa. Att bara rikta in sig på de mest utsatta kommer inte att reducera ojämlikheten i hälsa tillräckligt. För att reducera den sociala gradienten, måste åtgärder vara universella, men med en omfattning och intensitet som är proportionell till graden av utsatthet. Vi kallar det proportionell universalism.” 2 5 Hur mår invånarna i sjukvårdsregionen? Frågan om hur invånarna i sjukvårdsregionen mår och vilka förutsättningar som finns i länen för att invånarnas ska kunna förbättra sin hälsa är av betydelse även för hälso och sjukvårdshuvudmännen. Av olika skäl lever människor med mindre gynnsamma livsomständigheter under sådana förhållanden och på sådana vis att de utsätts för högre risker för olika typer av sjukdomar och tillstånd. I folkhälsoundersökningar ställs därför frågan ”hur mår du”? Individens uppfattning om egen hälsa är ett subjektivt mått på generell hälsa och ett bra komplement till objektiva mått. Det inkluderar något som man inte kan mäta med medicinska prov och är ibland mer informativt än andra diagnostiska redskap/tekniker. När individen svarar på frågan ”hur skattar du din allmänna hälsa” så sker det utifrån eventuell begynnande känsla av sjukdom, individuell kännedom av symtom och funktionell nedsättning och utifrån en självbild med flera dimensioner, biologisk, psykosocial och social. Studier har visat att måttet har prediktiv styrka inte bara för framtida hälsoutveckling, utan även för förtidspensionering, utnyttjande av sjukvård, sjuklighet, kroniska sjukdomar, nedsatt kroppsfunktion och dödlighet (Yulia Blomstedt, 2012). Att ha en sjukdom behöver inte betyda dålig självskattad hälsa. Däremot, dålig självskattad hälsa kan betyda att man har hög risk att få en sjukdom. Förutsättningar i länen för invånarnas hälsoutveckling När folkhälsodata presenteras utgår man ofta från att län (och kommuner) är jämförbara, att chanserna att visa goda eller dåliga resultat är lika, att små län (kommuner) kan jämföras med stora. När resultaten kopplas till vilka förutsättningar län (kommuner) har blir bilden mer differentierad. Hur ser utbildningsnivån ut, finns det arbetstillfällen, är ungdomar i arbete eller studier, är det tryggt att leva och bo, finns det känslomässigt och praktiskt stöd? Regionens sju län är relativt lika i vissa avseenden och olika i andra. Gävleborg, Dalarna och Värmland har liknande kännetecken – skogslän med större andel areella näringar än de övriga fyra. Länen har samma mönster för antal arbetsställen/näringsgren3. Utbildningsnivån varierar liksom arbetslöshet. Dock - även med ett gott hälsoläge i en befolkningsgrupp förekommer psykisk ohälsa och psykisk sjukdom. Landsting och regioners hälso- och sjukvårdsansvar gentemot invånarna består dels i att tillhandahålla hälso- och sjukvårdstjänster för människor i behov av vård och behandling dels ansvar för befolkningens hälsa. Förmågan att framgångsrikt behandla, vårda och rehabilitera personer med psykisk sjukdom och ohälsa gynnas av goda förutsättningar i lokalsamhället. Generellt skattar män sin allmänna hälsa högre än kvinnor, 71 – 78 % anger att de har bra eller mycket bra allmän hälsa. För kvinnorna varierar andelen som anger att de har bra eller mycket bra allmän hälsa mellan 66 % - 71 %. Förekomsten av nedsatt psykiskt välbefinnande varierar i sjukvårdsregionen mellan 13 % 18 % för män och mellan 14 % - 22 % för kvinnor (Nationella folkhälsoenkäten 2015, för detaljer se tabell i bilaga). Förekomst av riskbruk av alkohol och användning av lugnande medicin är av intresse när psykiatrisk hälso- och sjukvård diskuteras. Andelen män som anger ett riskbruk av alkohol varierar mellan 12 – 22 %. Andelen kvinnor är 10 % - 21 %. Andelen som uppger att de använder lugnande medicin varierar mellan 5 % - 7 % (Nationella folkhälsoenkäten 2015, för detaljer se tabell i bilaga). Det finns skillnader mellan hur kvinnor och män svarar. Skillnader som har med såväl biologiska skillnader som skillnader som har med samhället att göra såsom kultur, etnicitet och socialekonomi, men även med omedvetna attityder. Kvinnor och män upplever både sjukdom och hälsa på olika sätt. Utmaningen för hälso och sjukvården blir – den dagen då den svarande invånaren av folkhälsoenkäten söker hälso- och sjukvård, ”Sex does matter. It matters in ways that we did not expect.4” 3 Areella näringar toppar, följt av handel, fastighet, försäkring, kreditinstitut samt andra samhälleliga och personliga tjänster (SCB basfakta befolkning och geografi) 4 Institute of Medicine of the National Academies, 2012, Ed: Wizemann TM. Sex-specific reporting of scientific research. A workshop summary. 6 Även om denna rapport är avgränsad till att gälla psykiatrisk vård för vuxna finns anledning att beskriva utbredningen av psykisk ohälsa bland unga. Flera rapporter de senaste åren indikerar att den psykiska ohälsan bland unga ökar. Huvuddelen av den långvariga psykiska ohälsan debuterar under barn- och ungdomsåren. Det finns inget klart svar på varför den ökar men ökningen förefaller ske inom hela gruppen och inte enbart bland barn och ungdomar som är särskilt utsatta på grund av belastande psykosociala faktorer som missbruk eller psykisk sjukdom hos en förälder. Det talar för att det kan ha skett förändringar i miljöer, exempelvis skolan, där de flesta ungdomar vistas eller förändringar på samhällsnivå som till exempel att för en del ungdomar är etablering på arbetsmarknaden svårare än tidigare. Aktuell påfrestning av välfärdssystemen Det stora antalet människor som idag flyr till Europa påverkar det svenska samhället.. Bland de människor som väljer att söka asyl i Sverige beräknas cirka 30 % lida av posttraumatisk stress och ytterligare cirka 30 % av lätta till medelsvåra psykiska besvär. Experter bedömer att ännu fler har behov av insatser för att förebygga eller förhindra uppkomst av psykisk ohälsa. Denna situation ställer betydande och delvis nya krav på såväl hälso- och sjukvården som socialtjänst och skola. Inriktningen av det långsiktiga utvecklingsarbetet inom området psykiatri och psykisk hälsa måste därför anpassas till denna nya situation. Under våren 2016 pågick förstudie5 kring modeller, verktyg och metoder för att förstärka generella och tidiga insatser för att spara specialistinsatserna till de allvarliga tillstånden (SKL 2016). Förstudien visar att det finns i dag goda lokala exempel på insatser runt om i landet. Samtidigt är de lokala variationerna stora och det finns överlag ett behov att snabbt förstärka insatser och möjliggöra att de kan erbjudas i betydligt större skala än idag. Behovet av förstärkta insatser för asylsökande och nyanlända med psykisk ohälsa sträcker sig över alla nivåer – från stödjande samtal till psykiatrisk specialistvård för att behandla trauman orsakade av till exempel flykt och/eller tortyr och posttraumatiskt syndrom. För att förstärka en positiv hälsoutveckling behövs också bredare insatser till alla, exempelvis i form av information, identifiering av behov av fysisk eller psykisk vård samt hälsofrämjande och förebyggande insatser. Utifrån identifierade behov har en första uppsättning skalbara produkter utvecklats. Utvecklingsarbetet bedrevs i en kombination av teori och praktik där pilotlandstinget Landstinget i Värmland varit en central samarbetspartner. Produkterna omfattar insatser för att möta behov hos asylsökande och nyanlända på olika behovsnivåer och metodstöd för att stödja personalen som ska utföra insatserna. De omfattar också metodstöd och stödjande verktyg för att stödja spridning och uppföljning av de insatser som ges. Begreppen psykisk ohälsa, psykisk sjukdom Psykisk ohälsa Begreppet psykisk ohälsa har blivit en term i hälso- och sjukvården och i hälso- och sjukvårdspolitiken för alla typer och grader av upplevda och faktiska störningar av psykiskt slag, allt från oro och bekymmer till psykisk sjukdom.6 Gränslandet mellan psykiatriska tillstånd, tillfälliga kriser och allmänmänskliga problem är inte helt glasklart. Psykisk ohälsa räknas i dag som ett av de stora folkhälsoproblemen och ungefär 20 procent av befolkningen i arbetsför ålder drabbas någon gång. Psykiska sjukdomar omfattar närmare 40 procent av de samlade 5 Genom pengar från Socialdepartementet kommer Uppdrag Psykisk Hälsa/Sveriges Kommuner och Landsting tillsammans med Landstinget i Värmland ta fram modeller för att förstärka generella och tidiga insatser för att spara specialistinsatserna till de allvarliga tillstånden. Arbetet har tre nivåer och berör både primärvård och specialistvård. 1. Hälsoundersökning med hälsosamtal och frågor om trauma. 2. Hälsoskola – både som gruppverksamhet och kompetens i primärvård. 3. Traumavård – multikulturell kompetens i specialistenheterna och utbyggd traumavård. Slutrapport förstudie 31 mars 2016. Positiv hälsoutveckling för asylsökande och nyanlända. Rapport till Socialdepartementet efter regeringsbeslut S15/06414/FS. 6 Psykisk ohälsa kan beskrivas med generella kännetecken (det som har observerats av behandlaren) och symptom (det som klienten har rapporterat) för att identifiera specifika sjukdomstillstånd, eller syndrom. Definitionen vilar av på en multidimensionell ansats där man operationaliserar psykisk ohälsa som beteenden som: är ovanligt förekommande, är oväntade eller upplevs som okontrollerbara, är handikappande och orsakar ett signifikant lidande för den drabbade individen, är maladaptiva/dysfunktionella, bryter mot gängse sociala konventioner. (www.psykologigiuden.se samt www.psykolog.nu) 7 sjukförsäkringskostnaderna (kostnader för sjukpenning, sjukersättning och aktivitetsersättning). Därmed är diagnosgruppen den enskilt största, följd av sjukdomar i rörelseorganen (30 procent). De direkta och indirekta kostnaderna för psykisk ohälsa beräknas till 4 procent av bruttonationalprodukten (Socialstyrelsen 2015). Psykiska sjukdomar och störningar Psykiska sjukdomar och störningar kan förekomma med olika svårighetsgrad och i olika kombinationer. De allvarliga psykiska sjukdomarna ligger på en relativt konstant nivå över tid, till skillnad från den psykiska ohälsan i befolkningen. Hur den psykiska ohälsan ökat för gruppen med psykiatriska sjukdomar är inte fastställt, men det finns skäl att tro att den ökar även i den gruppen. En grupp som dock ökat kraftigt är bland annat gruppen personer med starkt utagerande beteende, inte minst gruppen självskadebeteende, en grupp som idag har en mycket hög psykiatrisk sjukvårdskonsumtion och där man inte alltid lyckats ge bästa möjliga vård. Denna grupp hanteras nästan utan undantag inom specialistpsykiatrin och kräver ofta mycket samordnade och intensiva insatser för framgångsrik behandling. I gruppen med omfattande eller komplicerad psykiatrisk problematik finns en betydande grad av samsjuklighet och missbruk/beroende. Tidigare studier visar att omkring 20-30 % av de personer som är aktuella i vården på grund av psykisk ohälsa har ett samtidigt missbruk och/eller beroende av alkohol, droger eller läkemedel. Människor med psykisk sjukdom är den grupp som är mest utsatt vad gäller socioekonomiska faktorer såsom ekonomi, boende, tillgång till arbete och delaktighet i sociala nätverk, både i jämförelse med den övriga befolkningen och i jämförelse med andra patient- och funktionshindergrupper. En stor andel saknar daglig sysselsättning, deltar inte aktivt i fritids- och kulturlivet och har ofta få, eller inga, andra kontakter än med personal inom stödsystemet. Människor med psykisk sjukdom är även en utsatt grupp när det gäller somatisk hälsa och har sämre tillgång till hälso- och sjukvård. Patienter med psykiatriska sjukdomar har i genomsnitt 15-20 års kortare livslängd på grund av kroppsliga sjukdomar än befolkningen i övrigt. Det är därför viktigt ur jämlikhetsperspektiv att särskilt se över hur denna patientgrupps kroppsliga hälsa kan förbättras och livslängd öka. Att i unga år insjukna i psykisk sjukdom medför allvarliga konsekvenser senare i livet, inte enbart vad gäller hälsa och dödlighet, utan även för vilken utbildning den enskilde uppnår. Kunskaps- och produktivitetsutveckling inom psykiatrin Sjukvården verkar i en nationell – ofta även internationell – miljö med starka professioner och starka akademiska kopplingar. Vissa yrkesgrupper har genom sin legitimation ett självständigt professionellt ansvar. Nya forskningsrön ger idag möjligheter till mer exakt diagnostisering och behandling, samt utvärdering av gjorda insatser. Normala hjälpmedel inom den somatiska vården som systematiska mätningar och analyser har inte samma betydelse inom psykiatrisk hälso- och sjukvård där både verktyg och arbetssätt till största delen är muntliga. Ett flertal diagnoser definieras utifrån från förändringar i patientens beteende och subjektiva upplevelser. De senaste årtiondena har psykiatrins vetenskapsområden genomgått en utveckling som driver mot utbyte och integrering mellan medicinska, psykologiska, sociala och omvårdnadsvetenskapliga discipliner. Psykiatrisk verksamhet präglas idag av en helhetssyn på patienten, vård och behandling måste erbjudas i och tillsammans med patientens lokala sammanhang och förutsättningar i det område eller samhälle där patienten bor och lever. Patient och närstående behöver vara aktiva parter i psykiatrisk vård. Den psykiatriska specialistsjukvården är forskningssvag och vetenskapligt underlag för val av behandlingsmetoder ibland är otillräckligt, vilket påverkar vården. Personer med allvarliga psykiska störningar behöver ofta upprepade vårdinsatser från psykiatrin och stödbehovet i övrigt kan också variera över tid. Många psykiskt sjuka har nedsatt initiativförmåga och svårigheter att själva tillvarata sina intressen. Det professionella förhållningssättet i mötet med patienten är ”inkänning” att skapa ömsesidigt förtroende i patientmötet. Förmågan att se patienten i sitt sammanhang är helt central liksom samverkan och samspel med andra aktörer som personen/patienten är beroende av. Det finns även en del skillnader i behandling mellan somatisk och psykiatrisk vård. Att personalen ”tunar in” d.v.s. delvis försätter sig i motsvarande sin- 8 nesstämning som patienten för att skapa förtroende och allians, kan enligt viss forskning aktivera s.k. spegelneuron, som gör att personalen påverkas av sinnesstämningen de försatt sig i. När det gäller exempelvis personalens exponering till röntgenstrålning finns väldigt tydliga gränsvärden som verksamheten måste beakta. Kanske gäller motsvarande psykiatrin vad gäller exponering till svåra emotionella tillstånd. Dessutom ligger det i patienternas sjukdomsbild att de inte alltid kan planera och styra sin tillvaro såsom produktionsplanering i somatisk vård kräver. Produktion i psykiatrisk vård kan alltså inte planeras eller mätas på samma sätt som i somatisk sjukvård. Den psykiatriska vården ska vila på evidensbaserade metoder och beprövad erfarenhet. Utmaningen är att finna former för att omsätta och tillämpa den nya kunskapen inom psykiatrin med ett specialiserat omhändertagande och fördjupad kompetens. Det finns även strikt lagreglering som styr tvångsvård och rättspsykiatrisk vård med de juridiska och etiska komplikationer som följer av det. Ett exempel på evidensbaserad metod är Laserteves Community Treatment (ACT), en form av Case management. Med ACT får personer med allvarliga psykiska funktionshinder såsom schizofreni, annan psykos eller personlighetsstörning stöd och samordning av sin vård. Idag används insatsen även vid allvarliga beroendeproblem. Det övergripande syftet är att personerna ska kunna leva ett så självständigt liv som möjligt. De konkreta målen är att patienterna ska hålla kontakt med vård- och stödsystemet, att antalet och längden på sjukhusvistelser ska minska samt att patienternas sociala funktion och livskvalitet ska förbättras. ACT pågår under lång tid. Behandlingsresultatet syns inte omedelbart. Den mest omfattande modellen ACT innebär att hela det samordnande och behandlande ansvaret tas av ett team där exempelvis socialarbetare, sjuksköterska och psykiater ingår. Teamet arbetar aktivt uppsökande med relativt få personer per behandlare och finns tillgängligt dygnet runt. En case-managers yrkesbakgrund kan variera och utbildningsbehovet ser olika ut beroende på vilken modell det handlar om. Omfattningen på utbildningen kan variera från ett par heldagar till högskoleutbildningar som sträcker sig över hela och ibland flera terminer. Case management blir tillika en illustration av nödvändigheten att samverkan och samarbete med kommunal verksamhet. Här krävs stabila samverkansstrukturer på både strategisk och operativ nivå krävs för att professionernas samarbete med och kring den enskilde ska fungera. Bland annat mot bakgrund av att omsorg har lokal förankring och ofta band till andra kommunala verksamheteter och det lokala politiska beslutsfattandet. Möjligen kan även skillnader när det gäller professionernas akademiska kopplingar påverka i samarbetet. Nationell styrning och behovet av samordning Staten har både ett övergripande ansvar för vård- och omsorgssektorn som helhet, och ett operativt ansvar för reglering, tillsyn och viss utveckling. Det övergripande ansvaret utgår från riksdagens överordnade ansvar och lagstiftningsmakt, medan det operativa ansvaret är knutet till regeringens och myndigheternas löpande arbete. Staten använder sig av flera styrinstrument, till exempel strategier för olika områden. I några fall tar strategin sin utgångspunkt i en statlig utredning på området. Detta gäller till exempel regeringens psykiatrisatsning. Gemensamt för strategierna är att de innehåller någon form av mer eller mindre konkret formulerade nationella mål som ska nås under en viss tidsperiod, ibland med hjälp av överenskommelser eller med hjälp av riktade statsbidrag. Ett annat exempel är överenskommelser med Sveriges kommuner och landsting (SKL) inom ramen för framtagna strategier. Överenskommelserna ses som ett komplement till det arbete som myndigheterna bedriver. Överenskommelser kan även knytas utan en strategi som grund, inom områden där det finns reformer och satsningar som behöver få stöd i implementeringen på regional och lokal nivå. En del överenskommelser har sitt ursprung i förändrad lagstiftning. Regeringen tillsätter ibland samordnare för att hantera avgränsade prioriterade frågor eller projekt. Samordnarna ofta arbetar operativt och i samverkan med olika berörda aktörer. Nationell psykiatrisamordnaren fanns 2003 - 2006. Samordningen fortsatte sedan i ny form med en samordnare inom SKL och en på Socialdepartementet med uppdrag att samordna statens insatsområden genom en kommitté. 9 Sjukvårdsregionens landsting/regioner står inför utmaningen att förnya den lokala och regionala vård- och omsorgspolitiken, med fokus på de frågor där det lokala och regionala perspektivet kan bidra till verksamheternas utveckling (SOU 2011:65, figur nedan ur utredningen s 57). Samarbetet mellan det lokala, regionala och nationella utvecklingsarbeten behöver vidareutvecklas. Många frågor rör sig eller förskjuts mellan nivåerna. Nationella överenskommelser psykisk hälsa mellan socialdepartementet och SKL Årliga överenskommelser inom området psykisk hälsa har funnits sedan 2012. Målsättningen är att befolkningen ska erbjudas individ- och behovsanpassade samt effektiva insatser av god kvalitet när det gäller området psykisk hälsa. Överenskommelsen 2016 har fem fokusområden: förebyggande och främjande insatser, tillgängliga och tidiga insatser, enskildas delaktighet och rättigheter, utsatta grupper samt ledning, styrning och organisation. Överenskommelsen omfattar 65 miljoner kronor som går till utvecklingsarbete samt 780 miljoner kronor som fördelas till kommuner och landsting. Målsättningen finns att träffa överenskommelser även 2017 och 2018. Ökande tryck på styrning Flera samverkande faktorer har under de senaste årtiondena lett fram till ett ökat tryck på styrning av offentlig verksamhet/hälso och sjukvård. Bland annat ökad komplexitet, skandaler, ökat antal kravställare, utbud och efterfrågan, IT-utveckling. I hälso och sjukvårdssammanhang förekommer i ofta begreppen behovsstyrning, produktionsstyrning, ekonomistyrning, och kunskapsstyrning. Samtliga relaterar till varandra och fyller viktiga funktioner i den komplexa styrningen av hälso- och sjukvård. Se illustration i bilaga. I denna rapport beskrivs kunskapsstyrning mer ingående. Sjukvårdsregionen Uppsala – Örebroregionen samverkar sedan tidigare kring kunskapsstyrning. Kunskapsstyrning Kunskapsstyrning innebär att genom styr-, lednings- och stödåtgärder bidra till att bästa tillgängliga kunskap används i mötet med patienten. Det finns tre huvudkomponenter: kunskapsunderlag, mätsystem och stöd till förbättring. Eftersom värdet i vården främst skapas i patientens möte med vårdens personal behöver ledning, styrning och stöd utgå från det så kallade mikrosystemets behov för att kunna skapa bästa möjliga vård. Samspelet mellan olika nivåer är viktigt och ledarskapet har en central roll i detta. Staten samordnar sina myndigheter bland annat genom den nationella samordningsgruppen för kunskapsstyrning, NSK. Landsting och regioner arbetar med att öka samverkan och utveckla strukturer för kunskapsstyrning genom lärande och erfarenhetsutbyte. SKL stöder detta arbete på olika sätt, bland annat genom stöd för planer och uppföljning i implementerings- och förbättringsarbete kopplat till nationella programråd. De nationella programråden arbetar på uppdrag av landsting och regioner att med kunskapsstyrning arbeta för en jämlik vård med samverkan på lokal, regional och nationell nivå. Även inom område psykisk hälsa pågår arbete med utformning av nationella programråd. En strategigrupp programområde psykisk hälsa är etablerad. I det fortsatta arbetet med nationell 10 vårdprogram har tre områden valts; barn och unga, diagnosområdena ångest/depression och ADHD. Etablering och utveckling av dessa programråd pågår. Nationella riktlinjer Socialstyrelsens nationella riktlinjer är ett stöd vid prioriteringar och ger vägledning om vilka behandlingar och metoder som olika verksamheter i vård och omsorg bör satsa resurser på. För den psykiatriska vården finns följande riktlinjer: Nationella riktlinjer för Missbruk och beroendevård, utkom 2014, de innehåller rekommendationer för bedömningsinstrument, medicinska test, läkemedelsbehandling och psykosocialbehandling vid missbruk eller beroende av alkohol, bensodiazepiner, cannabis, centralstimulantia och opioider, läkemedelsbehandling och psykosocial behandling vid samsjuklighet, psykosocial behandling för ungdomar. Nationella riktlinjer för psykosociala insatser vid schizofreni eller schizofreniliknande tillstånd utkom 2011. Riktlinjen innehåller 43 rekommendationer om samordnade åtgärder, familjeinterventioner, psykologisk behandling och arbetslivsinriktad rehabilitering. Rekommendationerna har såväl ekonomiska som organisatoriska konsekvenser, då de ställer krav på förändringar av hälso- och sjukvårdens och socialtjänstens organisationsstruktur samt investeringar i personal och kompetens. Nationella riktlinjer för Schizofreni – antipsykotisk läkemedelsbehandling utkom 2014 och innehåller rekommendationer om kontinuerlig antipsykotisk läkemedelsbehandling vid schizofreni och schizofreniliknande tillstånd. Riktlinjen kompletterar riktlinjen för psykosociala insatser. Arbete pågår med att lägga samman riktlinjer för psykosociala insatser med den för antipsykotisk läkemedelsbehandling till en samlad riktlinje för vård och stöd vid schizofreni och schizofreniliknande tillstånd. En remissversion beräknas vara klar i början av 2017, den slutliga riktlinjen i slutet av 2017. De nya riktlinjerna fokuserar på de frågor där behovet av vägledning är som störst. Ett nytt område som kommer att belysas i den reviderade riktlinjen är insatser för att förbättra den fysiska hälsan hos personer med schizofreni och schizofreniliknande tillstånd. Syftet med att lägga samman riktlinjerna är att tydliggöra vilka insatser och åtgärder kommuner och landsting bör satsa mest resurser på och vilka åtgärder som kan prioriteras ner. Nationella riktlinjer för depression och ångestsyndrom utkom 2010, innehåller rekommendationer om screening, ett effektivt omhändertagande samt diagnostik och bedömning. Riktlinjen revideras hösten 2016 och förmodas komma att innehålla rekommendationer kring psykologisk behandling, psykopedagogiska insatser, läkemedel, ECT, fysisk aktivitet. Nationella riktlinjer för sjukdomsförebyggande metoder kom 2012 och gäller all hälso- och sjukvård och innehåller rekommendationer om hur sjukdom kan förebyggas. Hälso- och sjukvården bör genom rådgivning eller samtal stödja patienterna att förändra ohälsosam levnadsvana, tobak, riskbruk av alkohol, otillräcklig fysisk aktivitet, och eller ohälsosamma matvanor. Sjukvårdsregionens struktur för kunskapsstyrning Sjukvårdsregionerna har etablerat en struktur med programråd för att gemensamt utarbeta nationella vårdprogram, ta initiativ till att förbättra vården, utarbeta mål/indikatorer för vårdens kvalitet och att följa upp vårdpraxis. Uppsala – Örebroregionens landsting samverkar sedan tidigare kring kunskapsstyrning bland annat genom regional kunskapsstyrningsgrupp, specialitetsråd, regionalt läkemedelsråd, regionalt utbildningsråd och regional utvecklingsgrupp för nationella riktlinjer. Specialistrådet i psykiatri i Örebro‐Uppsalaregionen har representation av divisionschefer/liknande från respektive landsting/region och har sedan 2016 samlats i den övergripande ansvarsnivån för att bidra till stöd för strategiska rekommendationer och förstärkning av förutsättningar för likvärdig vård inom området. 11 Specialistrådet för vuxenpsykiatri sammanställde 2014 Vårdprogram för antipsykotisk läkemedelsbehandling vid schizofreni och schizofreniliknande tillstånd. Till det nya specialistrådet finns fyra undergrupperade grenråd för kliniska grupperingar som stödjer likvärdiga vårdinsatser i linje med nationella riktlinjer inom följande områden: barn och ungdomspsykiatri, vuxenpsykiatri, beroendevård och rättspsykiatri. Samberoende aktörer med ansvar för vård och omsorg för personer med psykiska sjukdomar Psykiska sjukdomar kan drabba många, direkt och indirekt. Konsekvenserna kan bli långvariga och stigmatiserande. Anhöriga och närstående blir ofta djupt involverade i de problem som följer av psykisk sjukdom. Obehandlad psykisk ohälsa har också samhällsekonomiska konsekvenser. En del onödiga, eller onödigt långvariga, sjukskrivningar kan bero på brister i vården. Även anhöriga och andra närstående kan få försämrad hälsa eller arbetsförmåga om den offentliga vården inte fungerar väl. Det offentliga åtagandet för vård och omsorg om personer med psykiska sjukdomar har ändrats på ett grundläggande sätt sedan 1960-talet, både i Sverige och i andra länder. Strävan har varit att så långt möjligt ersätta heldygnsvården med insatser inom den öppna vården och ett utbyggt stöd i samhället. Denna process förstärktes i Sverige av psykiatrireformen år 1995 då kommunerna fick ett ökat ansvar för att ge stöd till personer med psykiska funktionshinder. Kommunerna fick ansvar för boende, meningsfull sysselsättning eller dagverksamhet, omvårdnad samt sjukvårdsinsatser till och med sjuksköterskenivå. Samtidigt fick landstingen ett mindre ansvar med fortsatt ansvar för diagnostik, behandling och medicinsk rehabilitering. För att denna grupp med psykisk funktionsnedsättning7 ska få sina behov tillgodosedda krävs att de olika vårdaktörerna samverkar med varandra och att samordning av insatser sker. Den lagstadgade rätten till en SIP återfinns i Hälso- och sjukvårdslagen, 3f§ samt Socialtjänstlagen 2 kap, 7§. Alla aktörer är i någon mening samberoende av andra, ett ömsesidigt beroende. Förmågan att samverka och samarbeta är utmaningen och förutsättningen. Specialistpsykiatrins myndighetsutövning Den myndighetsutövning som åvilar specialistpsykiatrin i form av tvångsvård och rättspsykiatrisk8 vård skiljer ut den från annan sjukvård med undantag från smittskyddsåtgärder inom infektionsmedicin. Tvångslagstiftningen Lagen om psykiatrisk tvångsvård, LPT, utgör vissa specifika undantag från hälso och sjukvårdslagen. Regelverket för den psykiatriska tvångsvården har förändrats ett flertal gånger. Senast 2008 med införandet av öppen psykiatrisk tvångsvård respektive öppen rättspsykiatrisk vård. Lagen om psykiatrisk tvångsvård ger lagligt stöd för att ge tvångsvård under frihetsberövande. Tvångsvården ska syfta till att få patienten i stånd att frivilligt medverka till nödvändig vård och ta emot det stöd som hon eller han bedöms behöva. Det frihetsberövande och de tvångsåtgärder som LPT tillåter är tänkta att ses som skyddsåtgärder som ska utövas med största möjliga hänsyn till patient och så skonsamt som möjligt. För att säkerställa det krävs kontinuerlig utbildning, god bemanning, och handledning. 7 Vad är ett psykiskt funktionshinder? Rapport 2006:5 Nationell psykiatrisamordning En person har ett psykiskt funktionshinder om han eller hon har väsentliga svårigheter med att utföra aktiviteter på viktiga livsområden och dessa begränsningar har funnits eller kan antas komma att bestå under en längre tid. Svårigheterna ska vara en konsekvens av psykisk störning. Definitionen hänvisar till konsekvenser för individen av den psykiska störningen snarare än diagnosen som sådan. Gruppen är svår att avgränsa men erfarenhetsmässigt utgörs den av personer med: schizofreni eller schizofreniliknande tillstånd, svåra bipolära syndrom eller långvariga depressioner, svåra personlighetsstörningar, svåra neuropsykiatriska tillstånd eller med någon av ovanstående i kombination med missbruk och beroende, s.k. samsjuklighet. 8 Lagen om rättspsykiatrisk vård LRV berör personer som av brottsdomstol överlämnats till sådan vård. I dessa fall är förutsättningen att personen begått ett brott, men på grund av allvarlig psykisk störning vid den tidpunkt då brott begåtts inte kan dömas till fängelse. Rättspsykiatrisk vård berörs inte i denna rapport. 12 Landstingens och regionernas vårdnivåer för området psykisk ohälsa, psykisk sjukdom Landstingens och regionernas sätt att möta vård- och behandlingsbehov sker på olika nivåer och kan beskrivas i pyramidform. Primärvård9 är första hälso- och sjukvårdsinstans vid lindrigare psykisk ohälsa hela regionen. Begreppet första linjen10 förekommer och innebörden kan skilja sig år inom regionen. Första linjen kan förstås som första instans vid behov av hälso- och sjukvård. Men första linjen kan även avse målgruppsanpassade funktioner eller verksamheter, exempelvis Första linjen för barn och unga, med uppgift att ta emot barn, ungdomar eller familjer som söker hjälp för att ett barn mår dåligt, oavsett om problemet har psykologiska, medicinska, sociala eller pedagogiska orsaker. När det psykiska måendet sviktar - egen vård, stöd från familj, socialt nätverk, intresseorganisaitoner, hjälplinjer Allmänmedicinsk primärvård på vårdcentral lindrig, medelssvår depression, ångesttillsånd, kriser, psykosomatiska besvär, sömnstörningar (Specialiserad) Allmänpsykiatrisk öppenvård exempel på utbud för personer med psykos, svårare depresson, bil/unipolära tillstånd neuropsykiatriska tillstånd under behandling, komplicerade ångesttillsånd , kriser, sucidaltet, beroende/läkemedlesaasisterad behandlning ätstörnin, samsjuklighet psykisk sjukdom bereonde Högspecialiserad länsgemensam psykiatrisk öppenvård enheter /mottagningar för ätstörning, DBT, beroende, neuropsykiatri, psykolog-o psykoterapi, dopning högspecialiserad allmänpsykiatrisk slutenvård psykistrisk intensivvård, beroendevård, diagnosspecifik vård Fig.2. Illustration över tillstånd och vårdnivåer. Vårdutbudet för specialiserade allmänpsykiatri för vuxna i sjukvårdsregionen redovisas utifrån diagnosområden längre fram i rapporten, på sidan 17. Inom flera, framförallt somatiska sjukdomsområden, pågår arbete med nivåstrukturering både på nationell, regional och lokalnivå. Mycket av psykiatrisk vård och behandling bör ske lokalt i patientens sammanhang. Efter införandet av nya patientlagen ses ett ökat antal patienter som söker vård i annat landsting än hemlandstinget. Detta talar för behov av eller utrymme för samordning av viss specialiserad psykiatrisk vård och behandling. Samordning skulle även vara helt i linje med samverkansnämndens verksamhetsplan 2016- 2018 och stödja inriktningen kunna att erbjuda invånare en jämlik sjukvård av god kvalitet oberoende av bostadsort. 9 SKL Verksamhetsindelning VI 2000, december 2015: Definition: Primärvård Hälso- och sjukvårdsverksamhet som utan avgränsning vad gäller sjukdomar, ålder eller patientgrupper svarar för befolkningens behov av grundläggande medicinsk behandling, omvårdnad, förebyggande arbete och rehabilitering och som inte kräver sjukhusens medicinska och tekniska resurser. 10 Första linjeansvaret är inte tydligt lag reglerat och det saknas riktlinjer för ansvarsfördelningen inom och mellan kommuner och landsting. De verksamheter som har ett ansvar att fungera som första linjen ska kunna: identifiera olika former av problematik, göra basala utredningar av lätt till medelsvår psykisk ohälsa, behandla lindrigare former och tillstånd av psykisk ohälsa, och identifiera svårare former av psykisk ohälsa och snabbt remittera vidare till rätt instans. (SKL Modellområdesprojektet, PSYNK). 13 Uppdrag, avgränsning, förväntat resultat Samverkansnämnden i Uppsala Örebroregionen lämnade i december 2014 uppdrag till landstingsdirektörerna att genomföra en genomlysning av huvudmännens psykiatriska vård för vuxna i sjukvårdsregionen. I fokus för denna rapport är personer med psykiska störningar som behöver någon form av specialiserad psykiatrisk hälso- och sjukvård. Kartlägg nuläge avseende bemanning, ekonomiska resurser, vårdutbud, vårdkvalitet och samverkan med vårdgrannar och brukarorganisationer. Lämna förslag på hur de psykiatriska verksamheterna inom sjukvårdsregionen kan utveckla hållbar struktur och ekonomi i balans. Förslaget ska också innehålla rekommendationer om möjliga områden för samarbete. Avgränsning - genomlysningen kan beakta nationella satsningar men kommer att ha fokus på huvudmännens eget arbete Förväntat resultat GAP-analys och utvecklingsplan för de landsting som önskar utveckla sitt samarbete för att möta dagens och framtidens utmaningar på området. Arbetssätt Landstinget i Värmland, Utvecklingsenheten, ansvarar för genomlysningen/utredningen med utgångspunkt från uppdragsbeskrivningen ovan. Ledningsstrateg Åsa Löfvenberg har tillsammans med verksamhetsansvariga; Karin Haster Landstinget i Värmland Birgitta Johansson Huuva Region Örebro län, Christina Jogér Landstinget i Västmanland, Elin Love Rosengren Region Gävleborg, Sven Nordlund Landstinget Sörmland, Per Söderberg Landstinget Dalarna, Åsa Törnkvist Landstinget i Uppsala län, samt Bengt Stenström landstinget i Värmland har deltagit i arbetet med kartläggning, analys och förslag. Avstämningar och kommunikation har skett löpande via mail och telefon under tiden augusti 2015 – april 2016. Lägesrapport lämnades till landstingsdirektörerna i april 2016. Rapporten lämnas till Samverkansnämnden vid sammanträdet i juni 2016. Metod nulägesbeskrivning och begränsande faktorer Denna rapport omfattar endast allmän psykiatri och beroendevård för vuxna. Data för år jämförelseåret 2014 har hämtats från flera källor. Landstingen och regionerna rapporterade in uppgifter till SKL, Uppdrag psykisk hälsa under hösten 2015, nationell kartläggning av specialiserad psykiatri. Med tillstånd från både uppgiftslämnarna och SKL har vissa av dessa uppgifter använts i denna rapport, dessa måste dock tolkas med stor försiktighet. De verksamhetsansvariga är eniga om att en av de stora utmaningarna handlar om att förbättra system för registrering och utdata. Tabeller som beskriver omfattningen, antalet patienter, ålder och könsfördelning, diagnoser, uppnådd vårdkvalitet samt personalresurs har därför placerats i bilaga. 14 Nulägesbeskrivning Psykiatrisk vård – ett dynamiskt område Psykiatrisk vård innebär specialiserade insatser vid psykisk sjukdom/psykisk funktionsnedsättning. SKL anger fyra delområden i specialiserad psykiatrisk vård; psykiatrisk mottagningsverksamhet, dagsjukvård, hemsjukvård, sluten vård. Totalt omfattar området allmän psykiatri, barn- och ungdomspsykiatri samt rättspsykiatri och även beroendevård det vill säga vård av personer med missbruk av alkohol eller andra droger, matmissbruk, sexmissbruk. Våren 2015 tillkom utredning och behandling vid könsdysfori som ett ansvar för psykiatrisk vård. Dessutom räknas spelberoende idag som ett psykiatriskt tillstånd på liknande sätt som alkohol- och narkotikaberoende. Huruvida det ingår i vuxenpsykiatrins uppdrag att ta emot patienter med spelberoende varierar i sjukvårdsregionen. Gränssnitt primärvård – specialiserad psykiatri Vårdnivåerna primärvård och specialiserad psykiatri är kommunicerande kärl. Hur huvudmännen väljer att organisera och finansiera innebär konsekvenser för hur vården kan levereras. Underlättas patientsäkra och effektiva vårdprocesser och vårdförlopp? Optimerar organiseringen förutsättningarna för att hantera samsjuklighetproblematik? Alla län i sjukvårdsregionen har överenskomna principer för ansvarsfördelning mellan primärvård och specialiserad psykiatri för vuxna om vilken vårdnivå som ska göra vad. Överenskommelserna är i huvudsak diagnosbaserade. För barn kan gränssnitten vara mer komplexa. Psykiatrin har flera andra gränssnitt och samverkansarenor att förhålla och anpassa sig till, exempelvis: habiliteringsverksamhet, verksamheter i kommunal socialtjänst, arbetsförmedling, försäkringskassa, skola. Omfattning, vårdutbud och vårdkvalitet - kommentarer I rapportens inledning konstateras att psykiska sjukdomar förekommer i olika svårighetsgrad och i olika kombinationer. De allvarliga psykiska sjukdomarna ligger på en relativt konstant nivå över tid. En grupp som ökat i omfattning är personer med starkt utagerande beteende. I gruppen med omfattande eller komplicerad psykiatrisk problematik finns betydande grad av samsjuklighet och missbruk/beroende. SKLs kartläggning hösten 2015 visar att drygt 75 000 personer erhöll vård hos regionens specialiserade psykiatri under 2014. Diagnosfördelning11 gäller heldygnsvården och ska även den tolkas med stor försiktighet. Motsvarande uppgifter från öppenvården är inte tillgängliga. Skillnaderna mellan landstingen/regionerna kan ha flera orsaker. Specifik kunskap och kompetens inom ett diagnosområde kan ge utslag. Likaså kan lokala diagnosrutiner och traditioner förekomma. När verksamhetsansvariga lämnat egna uppgifter är ”tio i topp diagnoserna” samstämmiga. I rapporten KPP Psykiatri 2014 (SKL) som omfattar 11 landsting regioner och 132 000 patienter konstateras att ”fördelning mellan diagnosgrupper skiljer sig åt mellan landstingen. De vanligaste förekommande diagnosgrupperna är ångestsyndrom, bipolära och övriga förstämningssyndrom samt neuropsykiatriska diagnoser”. (Alla landsting regioner i Uppsala Örebroregionen ingår inte i KPP rapporten). Verksamhetsansvariga pekar på att det finns skäl att stärka det regionala samarbetet för den öppna specialistpsykiatrin, framförallt mot bakgrund av patientens möjlighet att välja offentligt finansierad öppen specialiserad vård i hela landet i och med att den nya patientlagen trädde i kraft 1 januari 2015. Med en fungerande regional samordning och överenskommelse av vad man ska erbjuda minskas risken för urholkning av den lokala basverksamheten. Samtidigt behöver verksamheterna öka vägledningen och underlätta och för brukarna att söka 11 Huvuddiagnos: det tillstånd som är den huvudsakliga anledningen till en vårdkontakt, fastställd vid vårdkontaktens slut. Bidiagnos: annat tillstånd än huvuddiagnos som blivit föremål för bedömning, utredning eller behandling under en vårdkontakt. Som huvuddiagnos väljs det tillstånd som är orsak till en vårdkontakt, fastställt vid vårdkontaktens slut. För slutenvården innebär det i de flesta fall att den diagnos som visar sig vara anledning till intagning på sjukhus kommer att väljas som huvuddiagnos (Socialstyrelsen 2012). 15 specifik vård och behandling på annat håll i regionen. Den i bilagan redovisade vårdkvaliteten och uppnådda resultat varierar mellan landstingen. Orsakskedjan bakom det enskilda landstinget/regionens uppmätta resultat har inte kartlagts. Generellt har de psykiatriska kvalitetsregistren en betydligt lägre täckningsgrad än register inom andra områden (Vårdanalys 2014). I kvalitetsarbete är förståelse av nuläget utgångspunkt för att sedan kunna stabilisera och standardisera. Beskrivningssystem, där kvalitetsregister ingår, behöver utvecklas så att de underlättar lokal uppföljning samt möjliggör jämförelser mellan landsting. För psykiatrin del som präglas av patienter som vårdas både inom öppen och sluten vård krävs att verksamheten och patienternas konsumtion kan beskrivas utifrån ett mer processorienterat sätt. Flertalet av patienterna vårdas dock bara inom den öppna vården. Det är viktigt att man i uppföljningen kan följa både innehåll och kvalitet (samt kostnader) över tid. Organisering av det psykiatriska vårdutbudet i sjukvårdsregionen Hur organiserar landstingen och regionerna sitt allmänpsykiatriska vårdutbud i förhållande till patienternas behov? Med utgångspunkt från psykiatrins olika kompetensområden ges en översikt om vården erbjuds som generellt basutbud eller i specifika enheter i respektive landsting/region. Alla listade psykiatriska tillstånd förekommer i samtliga län. Redovisningen av vårdutbudet bygger på verksamhetsansvarigas egna uppgifter. En konsekvens av specifika enheter blir att kunskap kring ett område kan fördjupas. Detta kan vara en tänkbar förklaring till att landstinget i Uppsala redovisar BPSD kognitiv svikt bland sina tio i topp diagnoser och Örebro listas alkohol/drogmissbruk bland sina tio i topp diagnoser. En skillnad i sjukvårdsregionen är beroendevårdens organisering i Region Gävleborg, där är beroendevården organiserad inom primärvården. Tabell 4. Översikt psykiatriskt vårdutbud i sjukvårdsregionen, se nästa sida. 16 Utbud kompetensområden ADHD och Autism spektrumtillstånd Dalarna Gävleborg Södermanland Uppsala Värmland Västmanland Örebro Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud specifik enhet Generellt basutbud specifik enhet Generellt basutbud Generellt basutbud Beroende/missbruk/ riskbruk Generellt basutbud specifika enheter primärvård Generellt basutbud specifika enheter Generellt basutbud specifika enheter Generellt basutbud specifik enhet Generellt basutbud Specifik enhet Generellt basutbud specifika enheter Förstämningssyndrom Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud specifika enheter Generellt basutbud Generellt basutbud Generellt basutbud specifika enheter Personlighetsstörning Självskadebeteende Generellt basutbud DBT & MBT team Generellt basutbud DBT- enhet Generellt basutbud DBT & MBT team Generellt basutbud DBT- enhet Generellt DBT team Generellt basutbud Generellt basutbud DBT Psykostillstånd Generellt basutbud Generellt basutbud Specifik enhet Specifika enheter Egen klinik Generellt basutbud Specifik enhet Specifika enheter Generellt basutbud specifika enheter Somatisk ohälsa hos psykiskt långtidssjuka Generellt basutbud Generellt basutbud Satsning prevention Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud Suicidalitet Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud Satsning prevention Generellt basutbud Generellt basutbud ”Specialteam” Generellt basutbud Ångest och tvångssyndrom Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud Generellt basutbud Äldrepsykiatri Generellt basutbud Generellt basutbud Generellt basutbud Specifikt team BPSD Generellt basutbud Generellt basutbud Generellt basutbud Ätstörningar Specifik enhet Specifik enhet Specifika enheter Generellt basutbud specifik enhet Specifik enhet Generellt basutbud Specifik enhet Specifik enhet Nya områden ex Könsdysfori, dopning Könsdysfori specifik enhet Generellt basutbud Specifik enhet Trauma Specifik enhet Generellt basutbud Patientsäkerhetsarbete Patientsäkerhetsenhet i landstinget Patientsäkerhetsenhet i landstinget lokalt i vuxenpsykiatri Brukar och medverkan Brukar & anhörigråd Brukarråd Forskning närstående- FOU-enhet FOU-enhet basutbud Dopning specifika enheter Generellt basutbud specifik enhet Specifik enhet Generellt basutbud Specifika enheter Patientsäkerhets enhet i landstinget Patientsäkerhetsenhet i landstinget Patientsäkerhetsenhet i landstinget Patientsäkerhetsenhet i landstinget lokalt i vuxenpsykiatri Vårdsäkerhetsråd psykiatri Brukar & anhörigråd Brukarråd samordnare brukarinflytande Brukarråd Brukarråd 2 nivåer brukarråd Överenskommelse brukardelaktighet FoU enhet FoU finns i landstinget FoU enhet, Forsknings enheter i verksamheten Finns FOU ansvarig som handleder för FOUU-råd för verksamhetsområdet, FOUU-enhet på sjukhuset 17 Tillgängliga vårdplatser I sjukvårdsregionen finns idag totalt 548 vårdplatser. Antal vårdplatser Antal vårdplatser allmän2014 allmänpsykiatri psykiatri/100 000 invånare Dalarna 65 23,3 Gävleborg 64 22,9 Sörmland 90 32,1 Uppsala 102 29,2 Värmland 72 26,2 Västmanland 65 24,8 Örebro 90 31,2 Tabell 6: Antal vårdplatser allmänpsykiatri. (SKL: Uppdrag Psykisk hälsa Nationell Kartläggning av psykiatrisk specialistvård 2014) Kommentar: Vårdplatser för beroendevård ingår. Under 2015 minskade Landstinget i Sörmland vårdplatserna till 85 platser. Ekonomiska resurser Bruttokostnader 2014 För att illustrera de ekonomiska resurserna till psykiatrisk vård har landstingens och regionernas inrapporterade data till SKL använts. Tabellen visar förhållandena 2014. Diagrammen på nästa sida visar den totala nettokostnadsutvecklingen 2005 – 2014 för specialiserad psykiatrisk vård i relation till antal invånare. Med hänsyn till att beroendevården i region Gävleborg är organiserad inom primärvården visas även kostnadsutvecklingen för primärvård 2005 -2014 (Källa: SKL ekonomirapporter 2005 – 2014). Dessa diagram visar sammantagen information om kostnaderna för den specialiserade psykiatrin för vuxna och bör hanteras som ett av flera underlag för att beskriva nuläget i Uppsala – Örebro regionen. Tabell 7: Kostnader för heldygnsvård respektive öppenvård, allmänpsykiatri (Mkr och andel av totala kostnaden) Heldygnsvården Öppenvården Totalkostnad Län Mkr (%) Mkr (%) Mkr Totalkostnad per 1 000 invånare Dalarna 132 31% 296 69% 428 1,54 Gävleborg Södermanland 133 42% 185 58% 318 1,13 152 34% 300 66% 452 1,61 Uppsala 192 40% 293 60% 485 1,39 Värmland* Västmanland 133 100% 133 0,49 127 40% 195 61% 322 1,23 Örebro 168 40% 254 60% 422 1,46 * Uppgifter saknas för öppenvården 18 Kostnadsutveckling 2005-2014 Nettokostnad specialiserad psykiatrisk vård exkl läkemedel ionom förmån totalt kr/inv 2005 -2014 2500 2000 1500 1000 500 0 2005 2006 2007 2008 2009 2010 2011 Dalarna Gävleborg Sörmland Värmland Västmanland Örebro 2012 2013 2014 Uppsala Diagram 8. Nettokostnad specialiserad psykiatrisk vård totalt kr/invånare 2005 – 2014 Nettokostnad primärvård exkl läkemedlen inom förmån kr/inv 2005 - 2014 6000 5000 4000 3000 2000 1000 0 2005 2006 2007 2008 2009 2010 2011 Uppsala Sörmland2 Värmland Västmanland Dalarna Gävleborg 2012 2013 2014 Örebro Diagram 9. Nettokostnadsutvecklingen för primärvård 2005 -2014 kr/invånare 2005-2014. Ekonomiska resurser – sammanfattande kommentar Det är komplicerat ge en entydig bild över de ekonomiska resurserna till psykiatrin. Statliga ekonomiska bidrag har förekommit till psykiatrin under lång tid. Riksrevisionen granskade 2009 stödet för åren 2001- 2007 och konstaterade då att de undersökta bidragen ”endast kan ha marginell betydelse för psykiatrins resurser. Landstingens egen resursfördelning är här avgörande.” Som framgått inledningsvis förekommer statliga medel även idag. Rapporten vill peka på några komponenter som behöver ingå i den fortsatta diskussionen. Uppdraget för den vuxenpsykiatriska vården har utvidgats och förändrats så frågan om resurserna matchar vårdbehovet i behovsgruppen kan få flera svar. Socialstyrelsens lägesrapport Tillståndet och utvecklingen inom hälso- och sjukvård och socialtjänst 2015, konstaterar att den största nettokostnadsökningen 2009 – 2012 gäller för den specialiserade psykiatrin. Den specialiserade psykiatrin fick mellan 2012 och 2013 en större resursförstärkning i förhållande till både primärvården och den specialiserade somatiska vården. Huruvida detta gäller även för Uppsala – Örebroregionen har inte varit möjligt att kontrollera inom ramen för detta arbete. 19 Sett ur samverkansnämndens perspektiv när det gäller antagna viljeinriktningar till nationella riktlinjer och kunskapsstyrning aktualiseras resursbehovet för att införa de rekommenderade behandlingsmetoderna. Det är resurskrävande sett till både kompetensutveckling och införande. Landstinget i Uppsala beräknade 2014 konsekvenser av följsamhet till nationella riktlinjerna (psykos, ångest och depression, missbruk och beroende). Slutsatsen blev att med hel följsamhet till riktlinjerna skulle 35 % av dagens patienter få den i riktlinjerna rekommenderade vården. Psykiatrins samverkan med brukar organisationer Brukarinflytande och medverkan kan ske på olika nivåer, individuellt inflytande med möjlighet att påverka sin livssituation och den vård och stöd han eller hon erhåller. Den nya patientlagen förtydligade denna nivå av medverkan. En annan nivå är medverkan på organisations- eller systemnivå, exempelvis politiskt inflytande och påverkan eller medverkan när det gäller att ta fram policyprogram. Det är oftast av brukar- eller anhörigorganisationer som medverkar eller utövar inflytande på det sättet. Nedan redovisas hur landstingen och regionerna samverkar med brukarorganisationerna när det gäller inflytande på specialistpsykiatrisk verksamhet och möjlighet till medverkan i utveckling och beslut på verksamhetsnivå. Dalarna Brukarråd, ett formaliserat mötes forum 4 ggr/år. Planerar att skapa ett brukarråd för missbruk och beroende. Brukare deltar i olika utvecklingsprojekt, vårdprogram, utvecklingsgrupper etc. Inga brukare deltar i beslutssammanhang. Gävleborg Brukarråd ett formaliserat mötes forum 4 ggr/år. För regionen deltar verksamhetschefer barn- och ungdomspsykiatri/habilitering, vuxenpsykiatri, beroendevård och primärvård samt representanter för brukarorganisationer. Arbetsutskott och dessutom arbetsgrupper i specifika frågor, ex vårdprogram, vårdprocesser, information på webben. Brukarrådet deltat både i planering och beslut. Sörmland Brukarråd finns. Planering pågår för att brukare ska delta vid vissa tillfällen i en länsgemensam beredningsgrupp psykiatri/kommuner. Inga brukare deltar i beslutssammanhang. Värmland Patientgruppens organisationer finns representerade i landstingets handikappråd grundat på ett samverkansavtal. Rådet är knutet till landstingsstyrelsen med uppgift att skapa dialog och samverkan mellan den politiska ledningen och förtroendevalda i handikapprörelsen genom Handikappförbunden Värmland. Brukarrådet, forum för område psykiatris verksamheter och företrädare för brukar- och anhörigorganisationer träffas 2 gånger/år, minnesanteckningar förs, inga beslut fattas. Patient- och närståendeutbildning för personer med psykiatriska tillstånd enligt laering og mestring i samarbete med verksamheter, erfarna brukare, sjukhusbiblioteket, brukar organisationer och studieförbund. I Psykiatrihuset finns brukarrum på entréplan, det bemannas av brukarföreningarna för de psykiatriska patientgrupperna, aktiviteter i brukarrummet samordnas av anställd återhämtad brukare på 60 %. Västmanland Brukarråd för vuxenpsykiatrin 4 ggr/år. Diskussioner har påbörjats om det skulle tas över av vuxenpsykiatrins brukarråd och utökas med representation där. Det finns ingen skriftlig överenskommelse om formen. Ett arbete har genomförts för att stödja brukarorganisationerna i att bilda nätverk. En mer aktiv brukarmedverkan har skett utifrån kraven på överenskommelser och handlingsplaner mellan kommun och landsting utifrån Psykiatriöverenskommelsen ägt rum. När det gäller upprättandet av handlingsplanerna är brukarmedverkan aktuell både i planerings och beslutssammanhang. Annars tas aktuella frågor upp, och om man hittar någon fråga att samverka mer specifikt omkring så görs detta. 20 Uppsala I samarbete med brukarorganisationer anordnas utbildningar för närstående och personer med egen erfarenhet av depression, bipolär sjukdom, psykossjukdom och/eller neuropsykiatriska funktionsnedsättningar. Brukarråd hålls i verksamhetsområdet minst två gånger per termin. En brukarinflytandesamordnare, återhämtad brukare, är anställd på halvtid för att samordna brukarinflytande. I det nybyggda ”Psykiatrins hus”, som invigdes på Akademiska sjukhusets område 2013, finns ett brukarrum på entréplan, som bemannas av brukarföreningarna för de psykiatriska patientgrupperna. Rummet används för att ge information om de befintliga patientföreningarna till patienter som passerar men möjliggör även för patienter att ta kontakt med föreningarnas representanter. Brukarrepresentanter deltar aktivt i verksamhetens olika utvecklings- och förbättringsarbeten. Örebro Finns Överenskommelse om brukarråd i psykiatrin. Brukarorganisationer anslutna till Nationell Samordning för Psykisk Hälsa, NSPH-T deltar i planering, genomförande och utvärdering av verksamheterna inom område psykiatri och har möjlighet att föreslå förändringar och förbättringar. För detta, samt för ömsesidigt informationsutbyte och dialog i övrigt kring verksamhetens aktuella frågor, finns brukarråd dels på verksamhetsnivå och dels på övergripande områdesnivå. Organisering och samverkansstrukturer Landstingen och regionerna organiserar den psykiatriska vården på OLIKA sätt. Historia och tradition samt lokala förutsättningar spelar sannolikt roll för hur den organisatoriska strukturen byggs. Dalarna Division psykiatri. Vuxenpsykiatrin är organiserad i 5 basenheter, tre öppenvårdsenheter, en rättspsykiatrisk enhet och en allmänpsykiatrisk länsenhet (akutvård, beroende vård och ätstörningsvård) vårdsamordning med kommunernas och öppenvårdens missbruks- och beroendevård. Struktur för samverkan med regionala utvecklingsgrupper; Vuxenpsykiatri (RUG) samt RUG Barn och Unga, Äldre, Missbruk och E-hälsa. Ett av uppdragen för RUG Vuxenpsykiatri är att följa upp och implementera den länsövergripande överenskommelsen och den handlingsplan som är arbetsmaterial för det fortsatta arbetet. socialchefer och divisionschef psykiatri samt hälso- och sjukvårdsdirektör månadsvisa möten. Integrerat samverkansarbete bl.a. i missbruks- och beroendevård. Gävleborg Gemensam division för psykiatri och medicin. Psykiatri delat i två verksamhetsområden, vuxenpsykiatri och Barn- och ungdomspsykiatri. Vuxenpsykiatrin organiserad i åtta enheter varav fem med öppenvård, tre med heldygnsvård. Primärvården ansvarar för beroendevården. Struktur för samverkan; Organisationen för Välfärd Gävleborg. Politisk ledning i Nätverk Välfärd och Tjänstemannaledning i länsledning Välfärd. Gemensamt årligt möte. Fyra ledningsgrupper med uppdrag från länsledningen, både strategiska och operativ frågor, inom områdena psykisk ohälsa, missbruk och beroende, barn och unga samt äldre. Fyra geografiska välfärdsgrupper arbetar operativt, (första linjens chefer) med gemensamma samverkansfrågor utifrån de överenskommelser som finns. Södermanland Division psykiatri och Funktionshinder. Två kliniker/geografiska områden samt BUP, Habiliteringsverksamheten Hjälpmedelscentralen och Dammsdals skola och boende. Sammanhållen öppenvård, akutvård, och heldygnsvård. Beroendevård i Öppenvård och heldygnsvård. 21 Struktur för samverkan mellan alla vårdproducenter i lokalsamhället finns. Specifika arbetsgrupper finns kopplade till beredningsgrupp psykiatri/funktionshinder, denna kopplar till en länsstyrgrupp som i sin tur ligger under nämnden för samverkan kring socialtjänst och vård. Uppsala Psykiatrin ingår organisatoriskt i Akademiska sjukhuset. Sedan 1 maj 2015 ett enda stort verksamhetsområde för all psykiatri (även BUP o rättspsykiatri) med 860 anställda. I norduppland finns privat aktör som handhar ca 20 % av gruppen med affektiva och psykossjukdomar, öppenvård. Struktur för samverkan; Verksamhetsområde Psykiatri sammanträder regelbundet med primärvård, habilitering och kommunernas socialpsykiatri på utförarnivå. Samverkan finns reglerad bl.a. i överenskommelser mellan landstinget och länets kommuner, i och med PRIO-satsningen. På politisk/tjänstemannanivå finns TKL (tjänstemän kommun/landsting) som hanterar övergripande frågor. Värmland Från 1/4 2016, ett gemensamt område för psykiatri, primärvård, Hälsa Habilitering Rehabilitering. Åtta psykiatriska verksamhetsområden. Fyra öppenvårdsmottagningar på sex orter, HDV i Karlstad, länsgemensam psykiatri med bl.a. laromottagning. Beroendecentrum drivs i samverkan landsting och kommuner genom Vårdförbundet i Värmland. Struktur för samverkan; beredningsgrupp under kommunalförbundet Region Värmland för olika typer av samverkansfrågor rörande hälso- och sjukvård, omsorg och folkhälsa. Gemensam överenskommelse för personer med psykisk funktionsnedsättning för barn, ungdomar, vuxna och äldre. Gemensamt utvecklingsarbete Nya Perspektiv – psykisk hälsa. Västmanland Vuxenpsykiatrin ingår i Förvaltningen för Primärvård, Psykiatri och Habilitering och utgör där ett av fem s.k resultatområden. Verksamheten leds av resultatområdeschef tillika verksamhetschef. Även resultatområden BUP Västmanland och Rättspsykiatri Västmanland ingår i förvaltningen. Vuxenpsykiatrin är indelad i två sektioner. Sektion Allmänpsykiatri och beroendevård; 6 allmänpsykiatriska mottagningar, beroendeenhet plus beroendeavdelning och 2 allmänpsykiatriska vårdavdelningar. Sektion Psykosvård och PIVA; 5 psykosmottagningar, 2 vårdavdelningar varav en är PIVA och psykiatrisk akutmottagning. Struktur för samverkan: Politisk och tjänstemannasamverkan utgår från Västmanlands Kommuner och Landsting (VKL) som har politisk styrelse och särskild politisk beredning för vård och omsorg. Dessutom finns en särskild ledningsgrupp för missbruk. Länet är indelat i fyra delar med var sin ledningsgrupp för samverkan inom området psykisk ohälsa, missbruk och dessutom finns BUS-gruppen (barn och unga). Grupperna arbetar operativt med bl. a analyser och framtagande och uppföljning av överenskommelser. Länsövergripande överenskommelser finns mellan alla kommuner och Vuxenpsykiatrin respektive kommuner och BUP, och Missbruk. Överenskommelserna beskriver hur samverkan ska se ut. Samverkansmöten sker regelbundet. 22 Region Örebro län Område psykiatri är indelad i fem verksamhetsområden. Psykiatrisk akut- och heldygnsvård – sex enheter, allmänpsykiatrisk öppenvård med åtta enheter, psykiatrisk rehabilitering o rättspsykiatri – åtta enheter, BUP – nio enheter, beroendecentrum med12 enheter. Struktur för samverkan; överenskommelse mellan kommunerna i Örebro län och Region Örebro län om samverkansstruktur i länet; regionalt samverkansråd samt ett specifikt samverkansråd för folkhälsa, social välfärd och vård. Rådet är en plattform för samverkan och har en rådgivande roll. Brukarinflytande, organisering och samverkan - sammanfattande kommentar Samtliga tre komponenter behöver ses i sammanhang, kan förstärka varandra och bidrar till god vård. Patient- och brukar inflytande kan ske på olika nivåer: individuellt inflytande, inflytande på verksamhetsnivå eller inflytande på organisations- eller systemnivå. Alla nivåer av enskilda patienters eller brukarorganisationernas medverkan och inflytande i den psykiatriska vården har inte kartlagts. Alla vuxenpsykiatriska verksamheter i sjukvårdsregionen har struktur för brukarinflytande på verksamhetsnivå för dialog och erfarenhetsutbyte. Det är mindre vanligt att brukare och deras organisationer deltar i beslut. Det finns fördelar med brukar- och patientinflytande. Några är följande; de som beslutar om eller utför vården och omsorgen får mer kunskap om målgruppernas behov och erfarenheter. Det ger bättre kvalitet och bättre service. Det är mer effektivt att utgå från målgruppens faktiska behov än att utgå från behov tolkade av andra än målgrupperna själva. Brukar- och patientinflytande jämnar ut maktbalansen mellan dem som beslutar eller utför vård eller insatser, och de personer som får vården eller insatserna. Att genom brukarorganisationer påverka på organisations- eller systemnivå är en del av demokratin - människor ska kunna påverka de människor ska kunna påverka de offentliga verksamheter de använder. Samverkansförmågan är central för psykiatrisk verksamhet. Både den interna och med alla andra aktörer som patienterna är beroende av. Sätten att organisera psykiatrisk hälso- och sjukvård för vuxna i sjukvårdsregionen är olika samtidigt som likheter finns. Organiseringsformen i sig behöver inte verka hindrande för samverkansförmågan. När man organiserar för samverkan i människobehandlande organisationer kommer olika problem kräva olika typer av lösningar och organiseringsformer. Några framträdande huvuddrag i Uppsala-Örebroregionen är Renodlad psykiatri med heldygnsvård, öppenvård, länsgemensam verksamhet, rättspsykiatrisk vård, barn och ungdomspsykiatri Gemensam organisering med medicin, habilitering och primärvård Allmänpsykiatriska öppenvårdsmottagningar på många orter, länsgemensam verksamhet för beroende, ätstörning Samorganisering av heldygnsvård och öppenvård Beroendevård finns hos sex av sju huvudmän inom psykiatrins verksamhetsområde Psykiatrireformen 1995 var inriktad på att personer med psykiska funktionsnedsättningar skulle kunna ”leva som andra”. I jämförelse med de andra nordiska länderna hade den svenska reformpolicyn till en början starkt fokus på funktionshinderaspekten, och mindre på vården och dess innehåll. I en översiktsartikel i Socialmedicinsk tidskrift 6/201112 konstateras att det i Sverige varit svårt att etablera ett helhetsperspektiv på vård och socialt stöd till personer med psykisk ohälsa. Fokus ligger på olika komponenter och inte på helheten. Med utgångspunkt från 12 I artikeln diskuteras den svenska psykiatrireformen i ett nordiskt perspektiv när det gäller vård, stöd och service till personer med psykisk funktionsnedsättning 23 patient- och brukarmedverkan kan både lokal och regional samverkan och samarbete spela roll för förbättringar och samsyn på olika nivåer och på så sätt bidra till jämlik vård. Förtroendemannaorganisation - var hanteras psykiatrin? Varje landsting/region beslutar själv över sin politiska organisation. Mot bakgrund av den tecknade bilden av psykiatri, en medicinsk specialitet som skiljer sig från andra, finns förväntningar på att detta beaktas av de förtroendevalda i beslutande församlingar. Kraven på effektivisering och god ekonomisk hushållning gäller all sjukvårdsverksamhet. Men alla områden i vården har inte lika stor förmåga att effektivisera. Dit hör psykiatri. Tydliga och konsekventa vårdpolitiska prioriteringar behövs om hur de begränsade resurser som finns tillgängliga för vård ska användas. Dalarna Landstingsstyrelse och sex geografiska/lokala hälso och sjukvårdsberedningar Region Gävleborg Regionstyrelse – hälso-och sjukvårdsnämnd Uppsala Landstingsstyrelse – sjukhusstyrelse för sjukhuset, vårdstyrelse för primärvård Värmland Landstingsstyrelse – primärvårds- och psykiatriutskott Sörmland Landstingsstyrelse – hälso- och sjukvårdsutskott Västmanland Landstingsstyrelse – beredning för folkhälsa och sjukvård Region Örebro län Regionstyrelse, – fokusberedning för somatisk och psykiatrisk specialistvård och högspecialiserad vård 24 GAPANALYS Summering kartläggning av nuläge Den bild som bakgrundsbeskrivning och kartläggningen av nuläget ger av sjukvårdsregionens specialiserade psykiatriska hälso- och sjukvård för vuxna är sammansatt. - Faktorer utanför hälso och sjukvårdens uppdrag, som utbildningsnivå och arbetsmarknad påverkar hälsoläget dv. även den psykiska hälsan, i en befolkning - Ett stort antal vuxna personer har behov av den specialiserade psykiatriska vård som erbjuds i landstingen och regionerna - Sjuklighet och diagnosfördelningen är relativt likartad i sjukvårdsregionens län. - Vårdutbudet för att möta behoven är likartat när det gäller det som erbjuds generellt och i specifika enheter/verksamheter - Vårdkvaliteten, redovisad i ett antal resultatmått för år 2014, varierar - Organiseringen av specialiserad psykiatrisk hälso- och sjukvård ser olika ut - Etablerade strukturer för samverkan med kommunal socialtjänst, ofta både på strategisk politisk- och tjänstemannanivå samt på operativ nivå. Integrerade verksamheter (med två huvudmän alternativt gemensam huvudman) förkommer - Förtroendemannaorganisationerna för psykiatri uppvisar stor variation - Brukarsamverkan och brukarinflytande förekommer på verksamhetsnivå, brukarinflytande kopplat till beslut förekommer är mindre vanligt. Önskvärt läge Sjukvårdsregionens specialiserade psykiatriska hälso- och sjukvård för vuxna ska - Kunna erbjuda specialiserad psykiatrisk vård av god kvalitet i hela regionen - Ha tillgång till specialiserad psykiatrisk kompetens i tillräcklig omfattning - Ha säkrad strategisk kompetensförsörjning dvs. struktur för att ta tillvara, utveckla och styra medarbetarnas och organisationens kompetens för att uppnåverksamhetsmål. - Sträva efter långsiktigt hållbara strukturer för samverkan och samarbete. Landstingen/regionerna bör - Ställa rimliga effektiviseringskrav på psykiatrisk vård Arbeta med öppna prioriteringar inom och mellan vårdområden Strategisk styrning av resurser för psykiatrisk hälso-och sjukvård Intensifiera arbetet med att utveckla jämförbara data för psykiatrisk vård Öka samarbetet kring vårdutbud för specialiserad vuxenpsykiatri Utveckla gemensamma/standardiserade vårdprocesser och vårdkedjor för psykisk ohälsa och psykisk sjukdom Stärka och organisera för samarbete och samverkan på alla nivåer, i verksamhet, i länet, i regionen 25 Sammanfattande rekommendationer och förslag I uppdraget ingår att lämna förslag dels på hur de psykiatriska verksamheterna kan utveckla hållbar struktur och ekonomi i balans dels på möjliga områden för samarbete. Samverkan och samarbete är processer som fordrar ständigt underhåll och de kan vara känsliga för både personella förändringar och omorganisationer. Varje samverkansarbete eller samverkansprojekt måste hitta sina former men vissa kritiska faktorer är oavsett viktiga att hantera vid planering och genomförande. Hit hör såväl ledning och förutsättningar, som syfte, arbetsfördelning, samordning samt inte minst att de berörda människorna är involverade. Möjligen kan förbättrat, tätare och effektivare men framförallt uthålligt samarbete leda till hållbarare strukturer. Att ett mål måste vara att psykiatrin ska ha ekonomi i balans är i sig odiskutabelt och självklart för offentlig verksamhet. Samtidigt är det tydligt att efterfrågan/behov av psykiatrins tjänster är mycket stort, vilket gör att målet med ekonomi i balans ibland utgör en utmaning. För att uppnå det målet krävs både ett systematiskt arbete med förbättringar och mer värdeskapande givet de ekonomiska ramarna och forum för dialog om prioriteringar i de situationer där efterfrågan/behov vida överstiger de tilldelade resurserna. Psykiatrisk hälso- och sjukvård spänner över flera verksamhetsområden i landstingen och regionerna. Psykiatrins del av landstingens budget bör ses både enskilt och i förhållande till andra verksamheter. Lite mer av samhällsekonomiskt perspektiv och genomtänkta prioriteringar i budgetdiskussionerna kan vara välgörande. I övrigt lämnas följande förslag och rekommendationer: Ledning och förutsättningar - Uppsala Örebro sjukvårdsregion Samverkansnämnd - Samverkansnämndens tydliga uppmaning till och stöd för fortsatt och utvecklat samspel i sjukvårdsregionens psykiatriska vård i syfte att utjämna väsentliga och omotiverade skillnader. - Landstingsdirektörers/regiondirektörers fortsatta gemensamma ansvar att uppmärksamma/driva på gränsöverskridande verksamhetsfrågor som syftar till likvärdig psykiatrisk vård och måluppfyllelse för GOD VÅRD uppdraget. Synliggöra det hälsofrämjande och förebyggande uppdraget/folkbildning – hälsoupplysning Öka inslaget av utåtriktat arbete – inriktad på systematisk kunskapsspridning om psykisk hälsa för att tydliggöra att alla samhällsaktörer har en roll i arbetet med befolkningens psykiska hälsa. Förstärka fokus på suicidprevention som en gemensam angelägenhet som berör psykiatrins möte med övriga sjukvården och med samverkande partners i samhället. FÖRSLAG: - Synkronisera och tematisera denna typ av kunskapsspridning i regionen årsvis eller per tre årsperioder. - Landstingen bör utse samordningsfunktion för suicidprevention, funktionen bör ligga utanför psykiatrin som dock ska ingå som aktör på regional/länsnivå. Höja och vidmakthålla god kvalitet i psykiatrisk vård - patientcentrerad vård - vårdprocesser Sjukvårdsregionens gemensamma specialitetsråd och de fyra grenråden bör bli motorer och nav för att systematisk (teambaserad) kompetensutveckling inom olika diagnosområden för hela regionen. Ansvaret föreslås omfatta; behandlingsprogram inkl. riktlinjer för prioritering, standardisering av vårdprocesser och vårdkedjor, ökad användning av kvalitetsregister som stöd i förbättringsarbeten samt förbättringsarbete inriktad på tvångsåtgärder och tvångsvård. Specialistråden bör samverka med andra relevanta specialitetsråd (primärvård) samt med landstingens programrådsarbeten inom området psykiatri/psykisk ohälsa. FÖRSLAG: - Förtydliga uppdraget och resurssätt specialitetsrådet för uppgiften. 26 Förbättra underlag för planering, uppföljning, utvärdering av specialiserad psykiatrisk vård Att förbättra och ensa system för registrering av mätvärden för produktion och kvalitetsuppföljning är ett angeläget område inte enbart i Uppsala – Örebroregionen utan i hela riket. FÖRSLAG: - tätare samarbete i regionen, delta i dialog med SKL Socialstyrelsen kring mätning av specialistpsykiatrisk vård. - etablera regionalt samarbete kring produktions- och kapacitetsplanering och schemaläggning Personalområdet kompetenstillgång Regionalt samarbete kring ST, specialisters fortbildning, PTP, psykologers fortbildning, specialistutbildningar för sjuksköterskor samt chefsutbildningar FÖRSLAG: - Fortsättning och förstärkning av påbörjat regionalt samarbete för utfasning av inhyrd personal - Undersöka möjligheterna till gemensam bakjourslinje via Sjunet Ekonomi FÖRSLAG: Öka inslaget av öppna prioriteringar - Tillämpning av differentierade effektiviseringskrav i hälso- och sjukvården Nedanstående sker troligen bäst på landstings- och region nivå: Säkerställa resurser för utbildning i rekommenderade behandlingsåtgärder. Tydliga införandeprocesser. Utveckla, standardisera vårdprocesser och samverkan/samarbetet mellan primärvård och specialistpsykiatri. Utveckla samverkan/samarbete med patient/närstående/brukarorganisationer. Utveckla/förbättra struktur samverkan specialistpsykiatrin – socialtjänst – finsamförbunden. Etablera integrerade verksamheter socialtjänst – specialistpsykiatri. För suicidprevention: utse samordningsansvarig funktion enligt Folkhälsomyndighetens förslag Struktur för kunskapsbaserad suicidprevention 27 Referenser Folkhälsomyndigheten (2015). Folkhälsodata. Nationella folkhälsoenkäten, Hälsa på lika villkor 2015. Folkhälsomyndigheten (2015). Struktur för kunskapsbaserad suicidprevention. Ett förslag till samordnad statlig kunskapsstyrning som stöd för lokalt och regionalt suicidförebyggande arbete. Lindqvist, Rosenberg, Fredén. (2011). Den svenska psykiatrireformen i nordisk belysning Socialmedicinsk tidskrift 6/2011 Marmot, Michael (2006). Statussyndromet: hur vår sociala position påverkar hälsan och livslängden. Stockholm: Natur & Kultur. Prioriteringscentrum (2015). Vilken vägledning ger den etiska plattformen för prioriteringar i konkreta prioriteringssituationer? En översikt av tolknings- och tillämpningssvårigheter. Lars Sandman. Rapport 2015:3 Riksrevisionen (2009). Psykiatrin och effektiviteten i det statliga stödet. Rapport 2009:10 SKL (2012). En långsiktig gemensam plan för psykisk hälsa inom Sveriges kommuner och landsting kongressperioden 2012 – 2016. SKL (2013). Gör jämlikt – gör skillnad. Samling för social hållbarhet minskar skillnader i hälsa. Rapport. SKL (2015). Tvångstillfällen och tvångsåtgärder. Sammanställning av landstingens analyser och handlingsplaner 2014. Rapport. SKL (2016). KPP Psykiatri 2014. Rapport. SKL (2016). Positiv hälsoutveckling för asylsökande och nyanlända. Slutrapport förstudie 31 mars 2016. SNS (2013). Den svala svenska tilliten. Rapport. Socialstyrelsen (2009). Samverkan i re/habilitering – en vägledning. Socialstyrelsen (2012). Anvisningar för val av huvud- och bidiagnos. Socialstyrelsen (2015). Lägesrapport. Tillståndet och utvecklingen inom hälso- och sjukvård och socialtjänst 2015. Rapport. Socialstyrelsen (2015). Att utveckla grunddata och indikationer. För barn och unga med psykisk ohälsa och personer med omfattande eller komplicerad psykiatrisk problematik. Rapport. Statens offentliga utredningar (2011). Statens roll i framtidens vård- och omsorgssystem – en kartläggning. SOU 2011:65. Delbetänkande av Statens vård- och omsorgsutredning. Vårdanalys (2014). Nationella kvalitetsregisters täckningsgrad – beskrivning, beräkning och bedömning. PM 2014:3 World value survey 2015. Yulia Blomstedt konferenspresentation, 2012. www.natverken.se Urban Janlert personlig korrespondens januari 2016. 28 BILAGA Allmänpsykiatri för vuxna patienter i Uppsala – Örebroregionen – en beskrivning Omfattning Kartläggningen har avgränsats till att gälla år 2014. Tabell 1 ger en bild över patienterna i den specialiserade allmänpsykiatriska vården; hur många är de, hur många besök gör de, hur många vårddagar har de. Eftersom psykiatrisk vård ges enligt olika lagrum; hälso- och sjukvårdslag samt lagen om psykiatrisk tvångsvård redovisas vårddagarna per 100 000/invånare fördelade per lagrum. I tabell 2 visas hur patienterna fördelar sig mellan kön och ålder. 2014 Dalarna Gävleborg Sörmland Uppsala Värmland Västmanland Örebro Antal unika patienter som tagits emot i allmänpsykiatrisk öppenvård 11 327 7 896 9 867 17 187 9 219 10 310 9 530 Antal besök kvinnor allmänpsykiatrisk öppenvård 59 780 45 822 55 785 111 287 47 915 42 394 33 579 Antal besök män all- Antal besök totalt allmänpsykiatrisk öp- mänpsykiatrisk öppenvård penvård 42 656 102 436 41 880 87 702 44 122 99 907 88 363 199 650 35 651 83 566 36 477 78 871 35 839 69 436 Antal besök totalt allmänpsykiatrisk öppenvård/ 100 000 invånare 367 313 356 572 304 301 241 Konsumerade vårddagar HSL/ 100 000 invånare 68 61 71 33 75 57 63 Konsumerade vårddagar LPT/ 100 000 invånare 21 31 62 63 27 23 31 Tabell 1. Vuxna patienter i kontakt med allmänpsykiatrisk vård. (SKL: Uppdrag Psykisk hälsa, Nationell Kartläggning av psykiatrisk specialistvård 2014) 29 Andel patienter % efter åldersgrupp och kön 2014 18-64 år K Dalarna 47 % Gävleborg 38 % Sörmland 39 % Uppsala 46 % Värmland 41 % Västmanland 38 % Örebro 39 % 18-64 år M 40 % 45 % 47 % 37 % 45 % 51 % 48 % > 64 år K 8% 6% 7% 10 % 8% 6% 7% > 64 år M 5% 8% 5% 7% 6% 6% 5% Tabell 2: Andel patienter efter ålders – och könsfördelning. (SKL: Uppdrag Psykisk hälsa Nationell Kartläggning av psykiatrisk specialistvård 2014) Diagnoser I rapportens inledning (s 8) konstateras att de allvarliga psykiska sjukdomarna ligger på en relativt konstant nivå över tid. Medan en grupp som ökat i omfattning är personer med starkt utagerande beteende. Samt att i gruppen med omfattande eller komplicerad psykiatrisk problematik finns betydande grad av samsjuklighet och missbruk/beroende. I tabellen på nästa sida konkretiseras bilden av patienternas diagnoser redovisas enligt gängse klassifikationssystem. Det är inte ovanligt att patienterna för vård och behandling i både öppenvård och heldygnsvård 30 Förklaring till beteckningarna: F00-F09 Organiska, inklusive symtomatiska, psykiska störningar F10-F19 Psykiska störningar och beteendestörningar orsakade av psykoaktiva substanser F20-F29 Schizofreni, schizotypa störningar och vanföreställningssyndrom F30-F39 Förstämningssyndrom F40-F48 Neurotiska, stressrelaterade och somatoforma syndrom F50-F59 Beteendestörningar förenade med fysiologiska rubbningar och fysiska faktorer F60-F69 Personlighetsstörningar och beteendestörningar hos vuxna f70-F79 Psykisk utvecklingsstörning F80-F89 Störningar i psykisk utveckling F90-F98 Beteendestörningar o emotionella störningar med debut vanligen under barndom o ungdoms tid F99 ospecificerad psykisk störning Patienternas diagnoser - heldygnsvård Andel patienter (%) Övriga Diagnos saknas M K M K M 0% 0% 5% 5% 0% 0% 0% 0% 0% 0% 0% 0% 0% 1% 1% 0% 1% 2% 2% 0% 0% 1% 0% 1% 0% 0% 3% 4% 1% 1% 1% 0% 1% 0% 0% 1% 2% 13% 12% 1% 1% 1% 1% 0% 0% 4% 5% 1% 1% 0% 0% 0% 0% 0% 0% 2% 5% 0% 0% F00-F09 F10-F19 F20-F29 F30-F39 F40-F49 F50-F59 F60-F69 F70-F79 F80-F89 F90-F98 F99 Län K K M K M K M K M K K K K M K M K Dalarna 0% 1% 2% 5% 3% 4% 17% 10% 17% 9% 1% 0% 3% 1% 1% 1% 1% 2% 6% 7% Gävleborg 1% 2% 1% 5% 9% 10% 9% 7% 2% 2% 1% 0% 2% 1% 1% 46% 1% 0% 0% Södermanland 1% 1% 8% 22% 8% 8% 11% 8% 11% 7% 1% 0% 4% 1% 0% 1% 1% 1% Uppsala 1% 2% 8% 20% 11% 8% 14% 11% 7% 4% 1% 0% 3% 1% 0% 0% 1% Värmland 1% 1% 3% 10% 7% 9% 10% 7% 10% 8% 1% 0% 2% 1% 0% 1% 1% Västmanland 1% 1% 6% 20% 8% 9% 12% 9% 8% 7% 0% 0% 3% 1% 1% 1% Örebro 0% 0% 23% 64% 1% 1% 1% 1% 1% 1% 0% 0% 0% 0% 0% 0% M M M M Tabell 3. Andel patienter per diagnosområde 2014. (SKL: Uppdrag Psykisk hälsa, Nationell Kartläggning av psykiatrisk specialistvård 2014) Kommentar: Tabellen visar angivna huvuddiagnoser13 i heldygnsvård 2014. Tabellen bör tolkas med stor försiktighet. Motsvarande uppgifter från öppenvården är inte tillgängliga. Det kan finnas många bakomliggande orsaker. Psykiska sjukdomar förekommer i olika svårighetsgrad och i olika kombinationer. Många patienter behandlas i både öppen och slutenvård. 13 Huvuddiagnos: det tillstånd som är den huvudsakliga anledningen till en vårdkontakt, fastställd vid vårdkontaktens slut. Bidiagnos: annat tillstånd än huvuddiagnos som blivit föremål för bedömning, utredning eller behandling under en vårdkontakt. Som huvuddiagnos väljs det tillstånd som är orsak till en vårdkontakt, fastställt vid vårdkontaktens slut. För slutenvården innebär det i de flesta fall att den diagnos som visar sig vara anledning till intagning på sjukhus kommer att väljas som huvuddiagnos (Socialstyrelsen 2012). 31 Vårdkvalitet För att visa vårdens kvalitet redovisas företrädesvis resultat indikatorer hämtade 2015-12-18 från VÅRDEN I SIFFROR SKL, Nationella kvalitetsregister, Psykiatrisk vård – indikatorer exkl. Rättspsykiatrisk vård och barn- och ungdomspsykiatri. Besök inom 90 dagar i specialiserad vård Allmänpsykiatri Fakta om indikatorn Den visar andelen förstabesök som genomfördes inom 90 dagar inom planerad specialiserad vård, från det att beslut tagits om att ett besök skall ske. Detta beslut kan antingen avse en egenremiss (patienten kontaktar mottagningen själv) eller att en patient remitteras av en vårdgivare till besök på en mottagning i specialiserad vård. Detta är ett mått för att skildra tillgängligheten till vård och behandling. Även den uppskattade/bedömda väntetiden för patienter som finns uppsatta på väntelista/planeringslista och antalet väntande är relevant vid bedömning av tillgängligheten. Källa: Väntetider i vården, SKL 2014. Andelen planerade besök inom allmänpsykiatriska vården inom 90 dagar. Oktober 2015. Önskat värde: HÖGT Örebro län Västmanland Värmland Uppsala län Sörmland Gävleborg Dalarna Riket 0,00% 20,00% 40,00% 60,00% 80,00% 100,00% 120,00% Diagram 1. Andelen planerade besök inom allmänpsykiatriska vården inom 90 dagar. Oktober 2015. Önskat värde: HÖGT. 32 Fri från ätstörning vid uppföljning Fakta om indikatorn Den visar andelen patienter med ätstörning som ett år efter behandlingsstart inte längre uppfyller kriterierna för diagnos, det vill säga att symtomen har minskat så att ätstörningsdiagnos inte längre är tillämplig. Måttet syftar till att visa hur många patienter som har svarat snabbt på vården och blivit friska. De faktiskt behandlingstiderna kan variera betydligt, och vara både kortare och längre än ett år. Kvalitetsregistret RIKSÄT har som målnivåer att andelen diagnosfria efter ett år bör vara 49 procent. Källa: Kvalitetsregistret Riksät 2014. Andel patienter med ätstörning som ett år efter behandlingsstart inte längre uppfyller kriterierna för diagnos. Önskat värde: HÖGT Örebro län Västmanland Värmland Uppsala län Sörmland Gävleborg Dalarna Riket 0% 20% 40% 60% 80% Diagram 2. Andel patienter med ätstörning som ett år efter behandlingsstart inte längre uppfyller kriterierna för diagnos. Önskat värde: HÖGT. Kommentarer De uteblivna registreringarna för Värmland och Uppsala län förklaras främst av att endast ny registreringar i Riksät gjordes 2014. Förekommer även att annat register, Stepwise, används. 33 Symtomfrihet efter index ECT Fakta om indikatorn Symtomfrihet och återvunnen funktionsförmåga är målet för depressionsbehandling. Att utvärdera om behandlingsmålet uppnåtts är väsentligt för den enskilda patienten. Om det finns kvarvarande symtom behöver den fortsatta behandlingen anpassas till det. Resultaten av olika behandlingsförsök skall dokumenteras för att man vid eventuella framtida depressiva skov skall känna till vilka effekter olika behandlingar tenderar att ha för den enskilda patienten. Klinikerna behöver kontinuerligt utvärdera resultaten av sin ECT-verksamhet så att man säkerställer att de patienter som får ECT har god nytta av behandlingen. Symtomfrihet efter ECT kan ses som ett integrativt mått på behandlingens kvalitet där bl.a. patientselektion, behandlingsteknik och antalet behandlingar sannolikt spelar roll för resultatet av indikatorn. Indikatorn mäter andelen patienter som efter ECT för depression har högst 10 poäng på Montgomery Åsbergs Depression Rating Scale i intervjubaserad version (MADRS, 0-60 poäng) eller självskattad version MADRS-S, 0-54 poäng. Källa: Kvalitetsregistret ECT 2014. Symtomfrihet efter index-ECT Andel patienter med depression som uppnår remission (MADRS/MADRS-S ≤10) efter index-ECT. 2014. Önskat värde: HÖGT Örebro län Västmanland Värmland Uppsala län Sörmland Gävleborg Dalarna Riket 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% Diagram 3. Andel patienter med depression som uppnår remission (MADRS/MADRS-S ≤10) efter index-ECT. 2014. Önskat värde: HÖGT. 34 Undvikbar somatisk slutenvård för personer med psykiatrisk diagnos Fakta om indikatorn Undvikbar somatisk slutenvård ska belysa omhändertagandet vid vissa specificerade sjukdomstillstånd inom den öppna vården, till exempel genom en väl fungerande primärvård och förebyggande folkhälsoarbete. Tanken är att man kan påverka inläggningar på sjukhus om patienter med de utvalda sjukdomstillstånden får ett bra omhändertagande i den öppna somatiska vården. Indikatorn visar antal personer, 20–59 år, som någon gång från 2007 slutenvårdats med en psykiatrisk diagnos (F-diagnos) och haft minst ett somatiskt slutenvårdstillfälle med någon av de ingående diagnoserna. Källa: Socialstyrelsens Patientregister 2014. Antal personer med undvikbara somatiska slutenvårdstillfällen per 100 000 patienter. Avser personer 20–59 år med tidigare psykiatrisk vård. Åldersstandardiserade värden. 2014 Önskat värde: LÅGT Örebro län Västmanland Värmland Uppsala län Sörmland Gävleborg Dalarna Riket 0 500 1000 1500 2000 2500 3000 Diagram 4. Antal personer med undvikbara somatiska slutenvårdstillfällen per 100 000 patienter. Avser personer 20–59 år med tidigare psykiatrisk vård. Åldersstandardiserade värden. 2014 Önskat värde: LÅGT. 35 Sysselsättning vid bipolär sjukdom Fakta om indikatorn Andelen registrerade som har en sysselsättning eller studerar är ett viktigt mått på individens men också på den psykiatriska vårdens kvalitet. BipoläRs målnivå är att 55 % av patienterna i BipoläR skall ha en högre sysselsättning än 50 procent. Källa: BipoläR 2014. Andel med sysselsättning mer än 50 procent vid bipolär sjukdom. 2014. Örebro län Västmanland Värmland Uppsala län Sörmland Gävleborg Dalarna Riket 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% Diagram 5. Andel med sysselsättning mer än 50 procent vid bipolär sjukdom. 36 Återfall i skov vid bipolär sjukdom Fakta om indikatorn Målet med all stämningsstabiliserande behandling vid bipolär sjukdom är att förhindra affektiva sjukdomsskov. Andelen patienter med återfall i skov de senaste 12 månaderna är därför ett av BipoläRs viktigaste kvalitetsindikatorer. Sjukdomsskoven kan vara maniska, hypomana, depressiva eller blandade. BipoläRs målnivå att minst 60 procent av patienterna inte skall haft några återfall i skov under perioden som uppmäts (senaste 12 månaderna). Låg andel patienter med affektiva skov kan indikera en god psykiatrisk vård. Resultaten är dock också beroende av faktorer utanför behandlarens direkta kontroll såsom patientens följsamhet till behandlingsrekommendationer, patientens livsföring och livssituation i stort samt sjukdomens svårighetsgrad och naturalförlopp. Källa: BipoläR 2014. Andel patienter med bipolär sjukdom som återfallit i skov under de senaste 12 månaderna. 2014. Önskat värde: LÅGT Örebro län Västmanland Värmland Uppsala län Sörmland Gävleborg Dalarna Riket 0,00% 10,00%20,00%30,00%40,00%50,00%60,00%70,00%80,00% Diagram 6. Återfall i skov vid bipolär sjukdom. Andel patienter med bipolär sjukdom som återfallit i skov under de senaste 12 månaderna. 2014. Önskat värde: LÅGT. 37 Återinskrivning efter 6 månader efter vård för schizofreni Fakta om indikatorn Att följa återinskrivningar inom 6 månader syftar till att belysa uppföljningen och det fortsatta omhändertagandet efter patienternas utskrivning. Återinskrivningarna inom 6 månader kan belysa kvaliteten i öppenvården, i kommunens och socialtjänstens insatser samt i samspelet dem emellan. Mätperioden innefattar flera år eftersom det gäller relativt få fall per år, och ett sammanvägt årligt genomsnittligt värde under en längre mätperiod minskar den statistiska osäkerheten. Källa: Socialstyrelsens Patientregister 2014. Antal patienter med schizofreni som återinskrivits inom 6 månader på psykiatrisk klinik. Avser patienter 20–59 år. 2011-2014. . Önskat värde: LÅGT Örebro län Västmanland Värmland Uppsala län Sörmland Gävleborg Dalarna Riket 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% Diagram 7. Antal patienter med schizofreni som återinskrivits inom 6 månader på psykiatrisk klinik. Avser patienter 20–59 år. 2011-2014. Önskat värde: LÅGT. 38 Behandlingsuppföljda (enl BUSA) Fakta om indikatorn Andelen patienter som under vald tidsperiod följs upp med specifika skattningsinstrument (CGI + för barn: SNAP+C-GAS/+ för vuxen: ASRS+GAF), av alla patienter registrerade i BUSA under samma tidsperiod. Finns fler registreringar för en patient under vald tidsperiod väljs den senaste registreringen. Källa: www.psykiatrikompassen.se hämtat 2016-01-04. Mätperiod 2014 Q4 – 2015 Q3 Aktuella för indikatorn Antal uppföljda Dalarna 492 78 Gävleborg Sörmland 301 13 Uppsala län 386 103 Värmland 380 86 Västmanland 283 23 Örebro län 305 25 Tabell 5. Behandlingsuppföljda patienter i kvalitetsregistret BUSA. Andel uppföljda % 16 4 27 23 8 8 Tvångstillfällen och tvångsåtgärder SKL gjorde under 2014 en kartläggning av samtliga landstings beskrivning av antal patienter som varit föremål för tvångsvård respektive tvångsåtgärd. I rapporten beskrivs två större patientgrupper som identifierats av samtliga landsting. Det var patienter med allvarliga psykiska störningar, såsom schizofreni och schizofrenilikanande tillstånd, bipolära syndrom, svåra depressioner, missbruk/beroende samt samsjuklighet. Försämring på basen av bristande sjukdomsinsikt och dålig följsamhet till läkemedelsbehandling dominerade som orsak till intagning i gruppen. Gruppen karakteriserades av psykosocial problematik med ensamboende, inget/dåligt nätverk, otillräckligt stöd i boende och brist på strukturerad sysselsättning. Den andra gruppen var unga vuxna kvinnor med emotionellt instabil personlighetsstörning med självskadebeteende och utagerande beteende. Bidragande faktorer till tvångsvård var bristande sysselsättning och förekomst av missbruk. Hospitaliseringsrisk och för stor användning av läkemedel lyftes fram som problemområden. De vanligaste tvångsåtgärderna oavsett grupp var läkemedelstillförsel under fasthållning/fastspänning respektive fastspänning upp till 4 timmar. Landstingen har handlingsplaner innehållande många åtgärder inom olika områden. Hälften uppges ha eller inrätta särskilt utsedd arbetsgrupp med uppdrag att fortlöpande följa och analysera tvångsvården (Rödholm, SKL 2015). I sjukvårdsregionen uppges landstinget i Sörmland och region Örebro län ha arbetsgrupper med likvärdigt uppdrag. 39 Tillgängliga resurser 2014 Variablerna personal, pengar och platser valdes för att beskriva resurserna i regionens specialiserade allmänpsykiatri för vuxna. Uppgifterna hämtade SKL: Uppdrag Psykisk hälsa. Nationell kartläggning av psykiatrisk specialistvård 2014. Personalresurs i den psykiatriska hälso- och sjukvården Tabell 5: Totalt antal årsarbetare per kategori, öppenvård (per 1 000 invånare) Län Läkare Sjuksköterska Skötare Psykolog Kurator Sjukgymnast Arbetsterapeut Pedagog Behandlingsass. Övrig nal perso- Dalarna 0,13 0,26 0,12 0,11 0,06 0,01 0,03 0,00 0,00 0,22 0,91 Gävleborg 0,10 0,24 0,14 0,08 0,05 0,00 0,01 0,00 0,00 0,08 0,70 Södermanland 0,18 0,23 0,13 0,10 0,03 0,01 0,07 0,00 0,00 Uppsala 0,14 0,18 0,16 0,14 0,05 0,00 0,02 0,00 0,00 0,01 0,69 Värmland 0,11 0,29 0,13 0,08 0,08 0,02 0,03 0,00 0,00 0,23 0,96 Västmanland 0,13 0,23 0,08 0,11 0,08 0,02 0,02 0,00 0,00 Örebro 0,07 0,14 0,06 0,11 0,09 0,02 0,06 0,00 0,01 Totalt 0,74 0,67 0,16 0,73 Tabell 6: Totalt antal årsarbetare per kategori, heldygnsvård (per 1 000 invånare) Län Läkare Sjuksköterska Skötare Psykolog Kurator Sjukgymnast Arbetsterapeut Pedagog Behandlingsass. Övrig nal Dalarna 0,09 0,17 0,28 0,01 0,01 0,00 0,00 0,00 0,00 0,05 0,60 Gävleborg Södermanland 0,05 0,17 0,26 0,00 0,01 0,00 0,00 0,00 0,00 0,03 0,52 0,04 0,22 0,54 0,00 0,00 0,00 0,00 0,00 0,00 0,81 Uppsala 0,07 0,15 0,33 0,00 0,00 0,00 0,00 0,00 0,00 0,54 Värmland 0,06 0,16 0,31 0,00 0,01 0,00 0,01 0,00 0,00 Västmanland 0,05 0,16 0,31 0,00 0,00 0,00 0,00 0,00 0,00 Örebro 0,06 0,22 0,38 0,00 0,01 0,00 0,00 0,00 0,00 0,06 persoTotalt 0,61 0,52 0,11 0,77 40 Hur mår invånarna? Självskattat hälsotillstånd Självskattade uppgifter Dalarna Gävleborg Södermanland Uppsala Värmland Västmanland Örebro Bra/mycket bra allmän hälsa 2015 Dålig/mycket dålig allmän hälsa 2015 Nedsatt psykiskt välbefinnande 2011 - 2014 Riskbruk av alkohol 2011 - 2014 Lugnande medicin 2011 2014 män andel % män andel % män an- kvinnor del % andel % män andel % alla, ej åldersstand. kvinnor andel % kvinnor andel % kvinnor andel % 71 71 69 70 3 5 5 8 13 14 19 15 19 18 10 14 5 6 73 70 6 7 14 19 25 11 6 78 72 73 74 71 66 67 67 4 6 7 4 6 5 5 5 14 15 18 18 19 22 16 14 22 12 18 17 11 21 12 12 5 7 6 7 Tabell. Självskattat allmänt hälsotillstånd. Förekomst av nedsatt psykiskt välbefinnande samt riskbruk av alkohol, lugnande medicin självskattade uppgifter. Källa: Nationella folkhälsoenkäten 2015. 41 Förutsättningar i länen – urval av faktorer Befolkning och geografi Befolkning och geografi Dalarna Gävleborg Södermanland Uppsala Värmland Västmanland Örebro Landareal 28 030 18 119 6 076 8 192 17 517 5 118 8 504 Källa: SCB data hämtat 2012-01-01 Kommuner Folkmängd 15 278 903 10 279 991 9 280 666 8 348 942 16 274 691 10 261 703 12 288 150 2014-12-31 Invånare Invånare > per km2 18 år 10 225 236 15 226 488 46 222 539 43 278 148 16 223 754 51 209 460 34 229 817 UtbildningsUtbildnings- Arbetslösa nivå 25 -64 år nivå 25 -64 år + i proförgymnasial eftergymnasial gram % 14 % 18 % 5,6 15 % 17 % 9,5 16 % 18 % 8,5 11 % 28 % 4,2 12 % 20 % 6,9 14 % 21 % 7,5 14 % 20 % 6,8 2015-04-13 Tabell. Befolknings- och geografi data 2014. 42 Arbetsställen och näringsgrenar Antal arbetsställen 2014 efter näringsgren procent Areella Dalarna 38 Gävleborg 30 Södermanland 16 Uppsala 17 Värmland 39 Västmanland 17 Örebro 22 Källa: SCB företagsregistret Tillverkning, gruvor, energi Byggindustri Handel Hotell restaurang Transport kommunikation Fastighet, försäkring, kreditinstitut Myndigheter, utbildning, hälso- och sjukvård 6 6 6 4 5 6 6 8 8 10 9 6 9 8 9 10 12 10 10 12 13 2 3 3 2 2 3 3 2 3 2 3 2 3 3 17 19 26 28 17 26 22 6 7 8 9 6 9 9 Andra samhälleliga o personliga tjänster 12 14 15 17 12 15 15 Tabell. Basfakta arbetsställen, näringsgrenar 43 Vårdkvalitet Resultat indikatorer i tabellform. Hämtade från www.vardenisiffror.se 2015-12-18 1. Andelen planerade besök inom allmänpsykiatriska vården inom 90 dagar. Oktober 2015. Önskat värde: HÖGT Riket Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län 92,9 % 94,5 % 97,2 % 94,3 % 70,4 % 95,9 % 95 % 95,5 % 2. Andel patienter med ätstörning som ett år efter behandlingsstart inte längre uppfyller kriterierna för diagnos. Önskat värde: HÖGT Riket Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län 56 % 27 % 57 % 73 % 53 % 46 % 44 3. Andel patienter med depression som uppnår remission (MADRS/MADRS-S ≤10) efter index-ECT. 2014. Önskat värde: HÖGT Riket Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län 44,9 % 55,7 % 47,9 % 52,1 % 40,2 % 15,4 % 36,8 % 61,9 % 4. Antal personer med undvikbara somatiska slutenvårdstillfällen per 100 000 patienter. Avser personer 20–59 år med tidigare psykiatrisk vård. Åldersstandardiserade värden. 2014 Önskat värde: LÅGT Riket Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län 1982 1 782,6 1 676,8 1 633,1 1307 2 774,3 1 959,5 1 945,5 45 5. Andel med sysselsättning mer än 50 procent vid bipolär sjukdom. 2014. Riket Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län 39,1 % 29,3 % 35 % 36,8 % 43,2 % 26,2 % 40,4 % 28,4 % 6. Återfall i skov vid bipolär sjukdom. Andel patienter med bipolär sjukdom som återfallit i skov under de senaste 12 månaderna. 2014. Önskat värde: LÅGT Riket Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län 51,3 % 52 % 58,6 % 28,4 % 57 % 67,1 % 52,5 % 65,2 % 46 7. Återinskrivning efter 6 månader efter vård för schizofreni. Antal patienter med schizofreni som återinskrivits inom 6 månader på psykiatrisk klinik. Avser patienter 20–59 år. 2011-2014. Önskat värde: LÅGT. Riket Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län 37,4 % 31 % 41,8 % 34,3 % 30,8 % 38,7 % 36,6 % 43,5 % 8. Behandlingsuppföljda (enl BUSA). Andelen patienter som under vald tidsperiod följs upp med specifika skattningsinstrument (CGI + för barn: SNAP+CGAS/+ för vuxen: ASRS+GAF), av alla patienter registrerade i BUSA under samma tidsperiod. Finns fler registreringar för en patient under vald tidsperiod väljs den senaste registreringen (psykiatrikompassen.se hämtat 2016-01-04) Mätperiod 2014 Q4 – 2015 Q3 Dalarna Gävleborg Sörmland Uppsala län Värmland Västmanland Örebro län Aktuella för indikatorn 492 Antal uppfyllda 78 Andel uppfyllda % 16 301 386 380 283 305 13 103 86 23 25 4 27 23 8 8 47 Psykiatriska kvalitetsregister Registercentrum Västra Götaland är ett av flera registercentra i Sverige som stödjer utvecklingen av nationella kvalitetsregister. Företrädare för registren bestämmer själva vilket registercentrum de vill ansluta sig till. Psykiatriregistren är anslutna till Registercentrum Västra Götaland vars uppdrag framför är allt nationella, men de har också regionala uppdrag. Organisatoriskt tillhör de Västra Götalandsregionen och finansiering i första hand från regeringen, i andra hand från SKL, Sveriges kommuner och landsting, och i tredje hand från Västra Götalandsregionen. Tabellen nedan hämtad från Vårdanalys granskning av kvalitetsregistrens täckningsgrad (PM 2014:3). Tabellen visar startår, täckningsgrad och typ av register. Förklaringarna till den höga täckningsgraden för två av registren förklaras av för nationellt rättspsykiatriskt kvalitetsregister av en mycket tydlig, välavgränsad kategori, patienter som vårdas under tvång. Kvalitetsregister ECT registrerar en tydlig åtgärd som utförs på ett relativt avgränsat antal kliniker. Fakta - Patientlagen som trädde i kraft 1 januari 2015 innebär bland annat följande: Den nuvarande informationsplikten gentemot patienten utvidgas och förtydligas. Det klargörs att hälso- och sjukvård som huvudregel inte får ges utan patientens samtycke. Möjligheten för en patient att få en ny medicinsk bedömning utvidgas. Patienten ska ges möjlighet att välja offentligt finansierad primärvård och öppen specialiserad vård i hela landet. När hälso- och sjukvård ges till barn ska barnets bästa särskilt beaktas. 48 Komplementära styrningsformer Illustration, Ralph Harlid, planeringsdirektör landstinget i Blekinge, ordf i Uppdrag Hälsa, 2015. För ökad regionalt samarbete – ett exempel på systemperspektiv Sammanhållet systemperspektiv i sjukvårdsregionen kan bidra till förändring. Soc.med tidskrift 6:2011 49