Latent Tuberkulos. Förslag till handlingsplan
advertisement

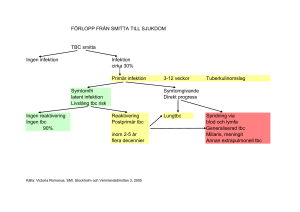
Latent Tuberkulos. Förslag till handlingsplan Olle Wik, Smittskyddsläkare Värmland Ingela Berggren, Bitr. Smittskyddsläkare Stockholm Leif Dotevall, Bitr. Smittskyddsläkare V:a Götaland Områden inom tuberkulosvården där många auktoriteter pläderar för helt olika synpunkter • Latent TBC • Nyttan med BCG vaccination. Diagnostik • Tuberculintest - Tuberculin SSI (PPD) och Tubertest alternativt IGRA - Quantiferon, T Spot. • Sensitiviteten likvärdig mellan metoderna. • Specificiteten högre för IGRA och detta test påverkas inte av tidigare BCG vaccination. • IGRA testet har högre kostnad (kostnad variabel). I Karlstad 460 kr. för externa remisser. Internt är analysen kostnadsfri. • IGRA testet innebär färre patientbesök. Diagnostik 2 • • • • Tuberculintestets svar kan kvantifieras. Quantiferon kan inte kvantifieras. TB – Spot har viss kvantifieringsmöjlighet. IGRA tester innebär venös provtagning vilket kan anses vara en nackdel åtminstone för mindre barn ( < 2 år) IGRA tester • Quantiferon enklast för de mikrobiologiska laboratorierna. • T Spot kan vara indicerat när Quantiferon inte ger bedömbara resultat. Testet dock mycket arbetskrävande och inte enkelt att skala upp till stora volymer. • FHM kan bedöma T – Spot 48 timmar efter provtagningstillfället, vilket innebär att prov kan skickas från hela landet. • T – spot klart bättre vid immunsuppression. Man kompenserar för lymfopeni. Man reducerar/ eliminerar cellfria hämmande substanser. • T – spot kan vara bättre för mindre barn. Bra studier saknas, men det börjar komma mycket lokala erfarenheter av fr.allt Quantiferon pga av bristen på Tuberculin. Många är nu nöjda med Quantiferon även på mindre barn. Latent Tuberkulos • Frisk individ med bärarskap av M. Tuberculosis. • Individ med latent tuberkulos smittar inte. • Latent Tuberkulos är inte anmälningspliktig enligt SmL. (200 fall 2013, ca 700 fall 2014 i Värmland) • Kraftig ökning av individer med denna diagnos på grund av stor invandring till Sverige av personer som kommer från områden där tuberkulos är vanligt. Faktorer som starkt talar för behandling av latent Tuberkulos • Barn och ungdomar < 18 år, där det finns skäl att anta god följsamhet i behandlingen. • Misstanke om TBC smitta de sista två åren. • Kvinnor under 35 år som önskar bli gravida. • HIV infektion (?) • Inför insättande av TNF alfa inhibitorer eller inför organtransplantation. • Kvarstående fibronodulära förändringar i lungorna efter tidigare obehandlad TBC. • Övriga individuella faktorer t.ex. medicinering med andra immunmodulerande läkemedel, silikos, kronisk njursvikt/hemodialys eller annan sjukdom med nedsatt immunkapacitet. Andra sociala faktorer som av aktuell läkare bedöms öka risken för aktivering av TBC sjukdomen. Faktorer som minskar indikationen för behandling av latent TBC. • Tveksamhet om personen kan kommer att genomföra behandlingen enligt ordination. • Misstanke om smitta för mer än 2 år sedan. Misstanke om smitta för > 5 år sedan föranleder i regel inte behandling, om inte patienten är eller förväntas bli immunsupprimerad. • Hög sannolikhet för re exponering, till exempel person som sannolikt kommer att återvända till land med hög TBC incidens. • Behandling av latent TBC bör undvikas under de tre första månaderna av graviditeten. • Personer > 35 år (om ej immunsupprimerad eller förväntning på immunsuppression. • Levercirrhos eller annan grav leverpåverkan. • Misstanke om aktiv TBC Behandling av latent TBC • Aktiv TBC måste uteslutas • Vid bedömningen av vilka individer som ska behandlas har man försökt hitta en rimlig balanspunkt mellan risk för sjukdom och risk för biverkan av behandlingen. • Med anledning av det komplicerade asylförfarandet som tillämpas i Sverige (som ofta medför rörlighet över landstingsgränser) rekommenderas en terapi som innebär en så kort behandlingstid som möjligt. Inte för att detta nödvändigtvis är en bättre behandlingsform utan för att den ökar möjligheten att överhuvudtaget genomföra behandlingen till slut och därmed också minska risken för resistensutveckling. Behandling av latent TBC 2 • • • • • • • • • Om indexpatient är känd styrs behandlingen av detta Förstahandsval: Rifampicin + INH i 3 månader. Andrahandsval. INH i 9 månader eller Rifampicin i 4 månader om det finns INH resistens hos indexfall/ barn från länder med hög INH resistens/ INH intolerans. Compliance extra viktig vid Rifampicinregimer pga risken för resistensutveckling. Vitamin B6 ges till samtliga vuxna som får INH. 40mg x 1. Nyttan med B6 till barn tveksam men om man ger det (t.ex. vid samtidig HIV): 10 – 20 mg/ kg och dygn per 100 mg INH (T. Pyridoxin). Dosering Rifampicin: 10mg/kg/dygn. Max 600 mg. Dosering INH: 5mg/kg och dygn. Max 300 mg, på fastande mage en timma före måltid. Lab.kontroller: Hb, LPK, ASAT, ALAT,Bil.,ALP v2 och v4 därefter 1gång/månad. Återbesök till Tb sköterska för dosettdelning i samband med provtagning. Ny regim med Rifapentin och INH som innebär färre doseringstillfällen under 3 månader rekommenderas på en del håll (New England Journal of Medicine 2011; 365 (23): 2155 -2166. Värt att studera • New England Journal of Medicine 28/5 2015. Man granskar påståendet om hur stor andel av jordens befolkning har latent TBC (1/3??) • Tuberkulosveiledern fra Norska Folkhelse instituttet. En gott exempel på en handfast nationell vägledning. Kanske något att ta efter för vår egen ”nya” Folkhälsomyndighet. Tuberkulosmottagningen Infektionskliniken • Multidiciplinär- Infektion, Barn, Lungmedicin • Infektionskliniken Läkare: Eva Mogard, Ulrike Möbius Sjuksköterskor/ Smittspårare: Kerstin Ekholm. Maritha Andersson • Barnkliniken Läkare: Staffan Skogar, Lars Häggblom Anders Berner Sjuksköterska: Maud Sandberg • Lungmedicin: Bakjouren • Gemensam konferens 1 gång/ v