retts - Samverkande sjukvård
advertisement

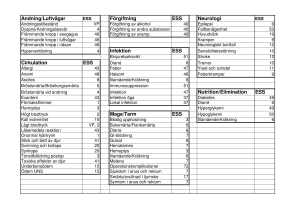
RETTS Rapid Emergency Triage and Treatment System Sammansatt av Martin Kleibrant & Jessica Råbe, Trestadsambulansen, NU-sjukvården Ref. hämtad från www.predicare.se , Widgren (2012), SBU samt bildspel VGR SS Intro 1-4 TRIAGESYSTEM Triageskala Andnings Frekvens Saturation Puls Blodtryck Medvetande grad Temperatur Sökorsaker ATS * * * * * Nej CTAS * * * * * Ja MTS ** ** ** ** ** Ja ESI *** *** *** *** *** Nej ADAPT Ja Ja Ja Ja Ja Ja RETTS Ja Ja Ja Ja Ja Ja * Vitalparametrar används i varierande grad, baserat på triagesjuksköterskans bedömning. ** Vitalparametrar används i varierande grad, baserat på sökorsak. *** Vitalparametrar används baserat på erhållen triagenivå, dvs att vitalparametrar inte mäts på patienter som erhållit triagenivå 1 eller 2. RETTS Ett sammanhållet medicinskt stöd för akutvården Startar en akutprocess direkt – Standardiserad och säker vård Triage och beslutsstöd i samma system Högsta färg = Prioritet ESS VP Vitalparametrar A. Luftväg, stridor B. SAT pulsoxymetri , AF C. Puls och blodtryck D. Medvetandegrad E. Temp OBS! Prediktiva värden främst AF och medvetandegrad A - Luftväg Stridor är ett potentiellt livshotande tillstånd som alltid är RÖD i RETTS Stridor eller ofri luftväg beror ofta på tracheal eller laryngx obstruktion. Hörs oftast vid inspiration (även vid expiration vid svår stridor) B - Andning/Respiration I majoritet av triagemetoder mäts inte AF systematiskt. Vid AF > 35/min minskar den alveolära ventilationen. Dead space, som är konstant, utgör då en större del av minutvolymen. P02 minskar, pCO2 ökar. Andningsfrekvensens prediktiva värde AF /min 10 Tidal volym ml 600 Dead space 150 Alveolär ventilation 4500 20 400 150 5000 30 200 150 1500 - Patient med AF <8 eller >30 är alltid RÖD prio i RETTS C - Cirkulation •CO l/min = HF x SV •Slagvolymen är beroende av fyllnadstiden. CO HR D - CNS För att CNS skall fungera adekvat behöver hjärnan glukos och cerebral perfusion Vid bedömning av CNS funktion - tänk på förekomst av utlösande faktor/faktorerna Anamnes - akut, subakut eller under en längre tid Tidigare CNS sjukdom eller annan kronisk sjukdom D - CNS •RLS används i huvudsak i Sverige •GCS används i övriga världen D - CNS •RLS 1-8 • • • • • • • • 1 alert 2 slö, oklar, konfusion 3 mkt slö och oklar, kraftiga tillrop krävs 4 Medvetslös men lokaliserar smärta 5 Medvetslös undandragande rörelser vid smärta 6 Medvetslös med stereotypa böjrörelser 7 Medvetslös med stereotypa sträckrörelser 8 Medvetslös utan reaktion D - CNS •Tänk MIDAS! • • • • • (Meningit) Infektion i CNS Intoxikation Diabetes, hypoglykemi Andningsinsufficiens (CO2 retention) Subarch, stroke etc (strukturell skada) •Metabola orsaker E – kroppstemp. Temp > 41 grader eller <35 utgör hot/risk Isolerad subfebrilitet behöver sällan mycket uppmärksamhet om övriga parametrar är opåverkade. ESS Baseras på symtom och tecken Hitta patienter med riskfaktorer Uppgraderar patienter med riskfaktorer Nedgraderar patienter utan alarmsymtom Lika triagering oberoende vem som utför den 5. RETTS - Bröstsmärta/Bröstkorgsmärta UNS R07.4 -Inget av ovanstående Faktaruta somatik Bröstsmärta är den vanligaste sökorsaken inom akutsjukvården. Ofta beskrivs bröstsmärtan som diffus och med oklar lokalisation. Viktigt är duration, dvs när började bröstsmärtan och vad gjorde patienten då. Kommer bröstsmärtan vid ansträngning, kyla eller är den andningskorrelerad ? Med vegetativa symtom menas blek, kallsvettig och kladdig hud samt illamående patient. Finns det riskfaktorer för ischemisk hjärtsjukdom som tidigare kardiovaskulär sjukdom (även Claudicatio intermittens, stroke, TIA), hypertoni, rökning, diabetes, hyperlipidemi, ärftlighet? Förekomst av en eller flera riskfaktorer ökar sannolikheten för att akut koronart syndrom kan föreligga och stärker indikationen för utredning vid akut bröstsmärta. Ett normalt EKG utesluter inte akut koronart syndrom. Ett patologiskt EKG bekräftar inte akut koronart syndrom. En vanlig orsak till patologiskt EKG är att det felkopplat. Är EKG felkopplat ??? Triageåtgärd: EKG Processåtgärd prehospitalt: Enligt prehospital organisation - Nytillkommet vänstergrenblock - ST-höjning - Thorakal plötsligt smärta med vegetativa symtom (kallsvett, illamående) eller syncope - Ischemitecken på EKG + pågående bröstsmärta - Nyligen/pågående brsm med vegetativa symtom (kallsvett,illamående) - Brsm/bröstkorgssmärta+dyspné - Brsm som kommer i vila och/eller vid ringa ansträngning - Brsm + syncope - Måttlig/lätt brsm men med normalt EKG - Riskfaktorer Rekommendationer enligt RETTS Röda prover Orange prover Gula prover Inga prover RETTS© 2012 Processåtgärd hospitalt: TNI-serie på röd, orange och gul prio. Reevaluering: Vid återkommande eller förvärrad bröstsmärta under vård på akuten skall patientens symtom och tecken återigen värderas enligt algoritmen. Smärtbedömning Objektiv smärtbedömning av sjuksköterska Använder ej VAS skala Smärtlindring enligt PM Smärta enbart prio i enstaka ESS Smärtan är ingen orsak till högre prio Smärtan behandlas istället Process Vitalparametrar + ESS = Prioritet/Process Styr övervakningsbehovet/provtagning Uttryck som en färg Prioritet Tidsgränser finns ej på central nivå RÖD Direkt livshot KAN INTE VÄNTA ORANGE Potentiellt livshot GUL Ej livshot, akutvård i rimlig tid KAN VÄNTA GRÖN Ej livshot, vård inom rimlig tid OBS! Prehospitalt kontaktas AKM vid önskemål om medicinsk assistans, oavsett prioritetsfärg Svårt ”sjuka” prioriteras på vitalparametrar Mindre ”sjuka” på anamnes/kontaktorsak/ESS. Prioritetsgrupp n=12317 Vitalparametrar ESS Röd prioritet 91% 9% Orange prioritet 55% 45% Gul prioritet 13% 87% Grön prioritet 0% 100% Prioritetens prediktiva värde för vad som händer på akuten n=12317 Alla sökande kv 3 2005 Blå n= 3430 Grön n=3391 Gul n=3461 Orange n=1339 Röd n=696 Hem 3121 91% 2360 70% 1626 46,6% 411 24% 86 12,4% Inskrivna 309 9% 1031 30% 1865 53,4% 1295 75,8% 560 80,4% Avlidna 0 0% 0 0% 0 0% 3 0,2% 50 7,2% Sammanfattningsvis….. Prioritetsnivå identifierar medicinsk risk och behov Skall med automatik ej ses som turordning till läkare Personligt medicinskt ansvar att bedöma rimligheten i RETTS rekommendationer Kunskap/erfarenhet kan inverka och uppgradera prio. Dokumentera avvikelse. RETTS aldrig bättre än organisationen den används inom Över-/Undertriage Omprioritering Pat kan och skall prioriteras upp/ner om vitalparameter förändras (ej behov av läkarkonsultation) ESS identifierar riskfaktorer och kan som regel inte nedprioriteras innan läkarkontakt När skall Triagering utföras? Samtliga patienter som transporteras med ambulans till sjukvårdsinrättning skall triageras Vid transport av patient mellan sjukhusavdelningar behöver triage ej utföras Dynamisk triageprocess med AKM. Det vi ej hinner med eller finner olämpligt i ambulans får kompletteras av AKM Triagering av traumapatienter utförs av AKM via RETTS-T RETTS-T (TRAUMA) ESS Algoritm 39 Skador återfinns i andra algoritmer – kan resultera i Traumalarm Förutsättning för ESS 39 Tvåvägskommunikation mellan prehospital vårdgivare samt larmmottagande SSK på avc Uppgifter om skador, misstänkta skador, möjliga skador enligt skadeplatsbedömning Rapportering av VP (Vitala Parametrar) till larm-ssk SSK på avc avgör vilken larmnivå Sjuksköterska i ambulans kan aktivera traumalarm via klinisk bedömning trots ej uppfyllda kriterier (NUsjukv) Tänk på att misstag oftare sker vid… Missbruk Misshandel Missförstånd Missnöje (patient och/eller personal) Missbedömd (tidigare) Missade rutiner Missförstått uppdrag och ansvar Tänkbara problem…