information om diabetes för vårdpersonal inför delegering
advertisement

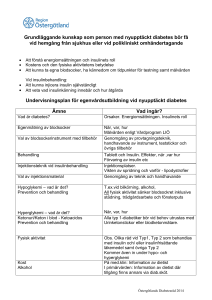
2007-06-14. Reviderat 2008-09-16, 2010-04- 06, 2011-05-04 INFORMATION OM DIABETES FÖR VÅRDPERSONAL INFÖR DELEGERING Syftet är att informationen ska ge teoretisk kunskap till vårdpersonal och utgöra grund för delegering av insulininjektioner. All personal som vårdar diabetespatienter i kommunal omvårdnad bör ha en minsta kunskapsnivå som motsvarar en välinformerad patient/anhörig. Personal som får delegering ska erhålla ett ex. av informationen. Ett ex. kan även förvaras hemma hos vårdtagaren. Informationen är utarbetad på uppdrag av Sörmlands diabetesråd. Materialet är sammanställt av: Monica Reinholdson diabetessköterska VC Bagaregatan Nyköping Christina Lindström diabetessköterska VC Strängnäs Christina Eriksson diabetessköterska Medicinkliniken Kullbergska sjukhuset Ulrika Bentzer dietist Lasarettet Nyköping Medicinsk granskat av ÖL Lars Steen medicinkliniken Eskilstuna Referensgrupp 2007, 2008 samt 2010 Nätverket medicinskt ansvariga sjuksköterskor i Sörmland samt distriktssköterskor i Eskilstuna Revidering 2010-04-06, 2011-05-04 Eva Cedervall sjuksköterska Strängnäs kommun Christina Eriksson diabetessamordnare KSK Christina Lindström diabetessamordnare MSE Lotta von Unge diabetessamordnare MSE Monica Brezén diabetessamordnare NLN Ulrika Bentzer dietist Lasarettet Nyköping Medicinsk granskat av Öl. Vibeke Bergmark NLN 1 Bilagor: 1. Kunskapstest 2. Facit SJUKDOM Diabetes är en metabol rubbning som bl.a. drabbar kolhydratomsättningen. Orsakas av otillräcklig insulineffekt med stigande blodsocker som följd. Det finns 2 huvudtyper av diabetes: Typ 1 och Typ 2 Vid typ 1 diabetes förstörs de insulinproducerande betacellerna i bukspottkörteln och man har ingen eller mycket liten egen insulinproduktion kvar. Denna typ av diabetes drabbar oftast unga människor men man kan även insjukna som äldre, vilket dock är mindre vanligt. Ofta snabbt insjuknande inom någon till några veckor. Typ 1 diabetes måste alltid insulinbehandlas. Vid typ 2 diabetes, som är den vanligaste formen, har bukspottkörteln oftast kvar sin förmåga att producera insulin. Med tiden sker en viss nedsättning av insulinproduktion. Kroppens celler har också en nedsatt känslighet för insulin vilket leder till förhöjda blodsockervärden. Insjuknandet är smygande och man kan ha sin typ 2 diabetes under lång tid utan att märka av några symtom. Diabetes kan efter en lång tid med sjukdomen leda till olika komplikationer. - Neuropati = nedsatt nervfunktion. - Mikro och makrovaskulära förändringar = nedsatt cirkulation i de små och stora blodkärlen. Detta kan leda till deformiteter och sår på fötterna, njurkomplikationer och ögonbottenförändringar samt komplikationer från hjärta och kärl. MÅLSÄTTNING/BEHANDLING Målet med behandling är symtomfrihet och att förebygga uppkomsten av komplikationer senare i livet. Vid insjuknande hos äldre över 80 år är risken låg att komplikationer som påverkar livskvalitet eller livslängd uppstår. Vården av äldre bör fokuseras på välbefinnande, en god livskvalitet och inriktas på följande tre huvudmål: • Fullgod nutrition • Säkerhet • Förhindra uppkomsten av fotsår. Kost och motion är basbehandling för alla diabetiker. Typ 1 behöver alltid insulinbehandling. Typ 2-diabetiker behöver kost- och motionsbehandling med eventuellt tillägg av tabletter och/eller insulin. Behandlingen av den enskilde diabetikern beslutas individuellt med hänsyn tagen till patientens hela situation. 2 KOSTBEHANDLING En jämnt fördelad måltidsordning är grunden i kostbehandlingen. Frukost, lunch och middag samt 2-3 mellanmål/dag är optimalt. Vid övervikt/fetma bör portionsstorleken minskas för att underlätta viktnedgång. Tallriksmodellen är ett bra hjälpmedel. Blodsockret stiger snabbt och högt efter intag av söta drycker, krämer och soppor. Om detta anses olämpligt för personen bör dessa livsmedel undvikas eller ätas som efterrätt eller kombineras med intag av fiberrik kost, vilket leder till långsammare blodsockerstegring. Kosten bör vara rik på fiberrika och långsamma livsmedel som grovt bröd, frukt och grönsaker. Nutritionen inom åldringsvården kan ibland vara ett stort problem med avseende på energiintag, vätska och näringsämnen. Eftersom energibehovet minskar och näringsbehovet ökar hos äldre är det extra viktigt med en allsidig och näringsrik kost. En person som har svårt att få i sig tillräckligt med mat pga. nedsatt aptit och/eller sjukdom riskerar att bli undernärd. Då behövs energi- och proteinrik kost. Om näringsdrycker används bör diabetesanpassade sådana erbjudas i första hand. Det gäller även sondnäring. Det är inte helt ovanligt att låga blodsockervärden hos äldre diabetiker är ett utryck för ”svält” och inte framgångsrik diabetesbehandling. Man får aldrig svälta sig till ett bra blodsockervärde. Om tugg- och sväljsvårigheter finns bör kost med anpassad konsistens serveras. MOTIONSBEHANDLING Betydelsen av motion är lika viktig i alla åldrar. Den stärker skelett rörelseorgan, förbättrar balans, minskar bensvullnad, ökar aptit och insulinkänslighet. Att hitta passande motionsvanor kan vara en utmaning vid olika sjukdomstillstånd. Kan man inte promenera är det ändå viktigt att röra på andra delar av kroppen. TABLETTBEHANDLING När kost och motionsbehandling inte räcker till sätter man ofta in i första hand tablettbehandling vid typ 2 diabetes. Tabletter utgörs inte av insulin utan av andra substanser som påverkar blodsockernivåerna. Om detta inte räcker till lägger man till insulin eller använder sig av enbart insulinbehandling. Med stigande ålder bör man iaktta försiktighet med tabletter. Metformin/Glukophage kan ge biverkningar från mag-tarmkanalen och innebära risker vid nedsatt njurfunktion. Metformin/Glukophage ska alltid sättas ut vid akut sjukdom, tillstånd med vätskebrist och inför undersökningar med kontrastmedel t.ex. vissa röntgenundersökningar. SU-preparat t.ex. Mindiab, Glibenklamid, Amaryl, kan medföra risk för långdragna svåra hypoglycemier. OBS! rapportera ALLTID till sjuksköterska vid förändrade kostvanor eller akuta sjukdomstillstånd. INSULIN Insulin är ett hormon som bildas i bukspottkörteln. En del av maten du äter omvandlas i magen och tarmen till socker som sedan tas upp i blodet. Insulinet fungerar ungefär som en nyckel som låser upp och öppnar cellerna så att socker kan strömma in, vilket gör att sockerhalten i blodet sjunker. Utan insulin blir sockret kvar i blodet och blodsockrnivåerna stiger. 3 OLIKA TYPER AV INSULIN ( injektionsteknik se sidan 6) - Direktverkande: Novorapid, Humalog, Apidra, ges direkt före måltid. -Mixinsuliner (blandning av direktverkande/snabbverkande och medellångverkande): NovoMix 30, Humalog Mix 25, Humalog mix 50, ges direkt före måltid. - Medellångverkande: Insulatard, Humulin NPH, Insuman basal ges enligt särskild ordination. - Långverkande: Lantus och Levemir injiceras vanligen 1 gång om dagen, vid samma tidpunkt varje dag. ”Diabeteshandboken” Västra Götaland ÖL Peter Fors Alingsås lasarett 4 Hållbarhet: Oöppnad insulinpenna förvaras i kylskåp. Får ej frysa! Insulinpenna under användning förvaras helst mörkt och i rumstemperatur i högst 4 veckor. Aldrig i direkt solljus. Grumliga insuliner. Insulinpennan kasseras om mindre än eller lika med 12 enheter är kvar i pennan. (Detta beroende på att insulinet då inte blandar sig på ett rätt sätt) Ordination: Följ alltid skriftlig ordination. Kontrollera signeringslistan för att undvika att dubbeldos ges. Om detta ändå sker kontakta alltid sjuksköterska omgående. Signera efter att du givit ordinerad insulindos. Om du misstänker att blodsockret ligger lågt kontrollera blodsockret. Om blodsockervärdet ligger lägre än 5 mmol/l kontakta distriktssköterska/ sjuksköterska innan insulininjektion ges! Eventuellt kan insulindosen behöva ändras/minskas. INSULININJEKTION - Sprita dina händer. - Kontrollera på ordinationslistan vilken sorts insulin och hur många enheter som ska ges. - Kontrollera även att insulinets hållbarhetstid inte gått ut. - Kontrollera att mängden insulin i pennan är tillräckligt stor, det bör minst motsvara ordinerad dos. - Kontrollera att inga luftbubblor finns i pennan. (Eventuella luftbubblor avlägsnas genom att hålla pennan med kanylen upp, knacka på pennan så att luftbubblorna samlas längst upp mot kanylen. Spruta ut 2 enheter insulin. Om inget insulin kommer upprepa proceduren tills du ser att insulin kommer ur kanylen) - Sätt på en ny steril kanyl före varje injektion. Ta bort använd kanyl efter given injektion. - Grumliga insuliner: Vänd pennan 10 ggr strax innan injektion för att insulinet ska blanda sig ordentligt. - Då ny penna tas i bruk ska pennan dessutom rullas i mellan handflatorna minst 10 gånger - Desinfektion på stickstället ej nödvändigt. En god hygien är tillräckligt. 5 Lyft ett hudveck (behövs ej vid injektion i skinkan) Tryck in doseringsknappen så långt det går, injicera hela dosen Drag ut kanylen helt – släpp hudvecket Vinkla kanylen 45 alternativt 90 graders vinkel mot hudytan Räkna långsamt till 15 Sätt på den stora skyddshatten, skruva av och släng kanylen i kanylboxen, så att ingen sticker sig på den använda kanylen Använda kanyler ska helst kastas i speciellt avsedda behållare, På särskilt boende gäller lokala rutiner. 6 Insulinanaloger som har en längre verkningstid (Levemir, Lantus) kan injiceras i magen, skinkan eller låren Växla inte mellan dessa olika injektionsområden hos den enskilda vårdtagaren då insulin tas upp olika snabbt i dessa områden. Mixinsuliner (Novomix 30, Humalog mix 25, Humalog mix 50, Insuman comb) ges som regel i magen på morgonen och i skinkan eller låren på eftermiddagen. Ta alltid bort kanylen från insulinpennan efter given injektion! Annars kan feldosering uppstå pga att insulin kan läcka ut (vid varm omgivande temperatur) och luft sugas in (vid kall omgivande temperatur). Det finns också risk för stopp i kanylen pga insulinkristallisering. Oskadliggör kanylen på ett säkert sätt. Till detta kan safeclips användas (kan erhållas på vissa apotek). Eller sätt på den stora skyddshylsan, skruva av och släng kanylen i för avsedd behållare. Särskilda lokala rutiner kan förekomma. 7 BLODSOCKER Blodsocker mäts i mmol/l Normalt blodsocker på friska individer är ca 4 -7,0 mmol/l Diabetiker kan ha samma värden, men både högre eller lägre värden förekommer. Hos äldre bör blodsocker nivån visa något högre värden för att undvika risk för hypoglykemier. Diabetiker bör regelbundet kontrollera sitt blodsocker. Hur ofta och när kan variera. I hemsjukvården avgörs det av läkare eller distriktssköterska/sjuksköterska. LÅGA BLODSOCKERVÄRDEN Orsak till för låga blodsockervärden (hypoglykemi) - För mycket insulin/tabletter För litet intag av mat pga dålig aptit eller måltidsförskjutning. Långvariga diarréer Ökad fysisk aktivitet. Alkohol INSULIN OCH DIABETESMEDICINER HJÄLPER TILL ATT SÄNKA BLODSOCKRET! MAT HÖJER BLODSOCKRET! Om blodsockret ligger lägre än 4-5 mmol/l bör alltid extra mat ges. Mår patienten bra trots ett lågt värde ge en frukt eller mjölk och smörgås. Kontakta dessutom sjuksköterska. Kontrollera blodsockret på nytt efter minst 10 minuter. Lämna inte någon ensam förrän blodsockret ligger stabilt över 6 mmol/l. Symtom på låga blodsockervärden: - hungrig - blek kallsvettig, skakig - förvirrad, orolig, humörsvängning, irritation, aggressivitet - hjärtklappning - frånvarande tystlåten BEHANDLING AV VAKEN PATIENT * Fyra druvsockertabletter (eller sockerbitar) eller juice, söt saft (1,5 dl) eller mjölk (3dl) eller annat sött som finns tillhands. * Därefter tillägg av mer långverkande kolhydrater t.ex. mjölk och en smörgås. Observera att blodsockret inte stiger snabbare för att patienten äter mer och att effekten av enstaka sockerbitar snabbt klingar av med risk för ny hypoglykemi om inga mer långverkande kolhydrater tillförs. BEHANDLING AV EJ FULLT VAKEN PATIENT Tvinga aldrig i en medvetslös dryck ( risk för aspiration). Ring efter ambulans 112. 8 HÖGA BLODSOCKERVÄRDEN Orsaker till höga blodsockervärden (Hyperglykemier): - Otillräcklig medicinsk behandling - Felaktig kost - Minskad fysisk aktivitet - Infektioner t. ex. urinvägsinfektion eller luftvägsinfektion - Feber Symtom på höga blodsockervärden - Förvirring/ ”plockig” - Ökad törst - Torr hud och slemhinnor, muntorrhet - Stora urinmängder - Viktnedgång - Genital klåda - Varm och röd hud Det kan vara svårt att hos äldre skilja på symtomen på högt respektive lågt blodsocker då de kan vara snarlika. Om personer med högt blodsocker kräks och har magsmärtor, är slö eller har tecken på allvarligt störd sockerbalans ska alltid akut kontakt med läkare eller sjuksköterska tas. Alternativt ring efter ambulans 112 ! Detta tillstånd är dock inte så vanligt hos typ 2 diabetiker. Personer över 75 år mår sällan dåligt när blodsockret ligger mellan 10-20 mmol/l. Dessa värden behövs oftast inte åtgärdas akut men ska följas upp och dokumenteras enligt lokala föreskrifter. KONTROLL AV BLODSOCKER I HEMMET För att kontrollera blodsockret i hemmet behövs en blodsockermätare med tillhörande testmaterial. Detta tillhandahålls normalt av disktiktssköterskan/sjuksköterskan. (Teststickor är gratis för den som har diabetes men betalas av landstinget). Hållbarheten varierar mellan olika fabrikat både vad gäller oöppnade och öppnade förpackningar. Teststickorna måste förvaras i sin original förpackning. Observera ordentligt stängt lock! Teststickor som passerat utgångsdatum kan visa fel värde och ska inte användas! 9 VID PROVTAGNING TÄNK PÅ ATT: - Tvätta provtagningsstället med tvål och vatten före provtagning. - Spritsudd ska inte användas i hemmiljö. - Stick lite vid sidan av fingertoppen istället för mitt på fingertoppen. Dokumentera alltid de värden som tas. Ange datum tid och testvärde. Avsluta med din signatur. Diabetesdagbok eller liknande för dokumentation tillhandahålls av distriktssköterska/sjuksköterska. Använda lansetter och teststickor läggs i avsedd behållare. MÅLET FÖR ETT BRA BLODSOCKER ÄR ATT VÅRDTAGAREN MÅR BRA OCH ÄR FRI FRÅN SYMTOM. INDIVIDUELL VÅRDPLAN ÄR NYCKELN TILL GOD OCH SÄKER VÅRD. En vårdplan ska upprättas för alla patienter som är inskrivna i hemsjukvården och i särskilda boenden. Den ska vara skriftlig och finnas tillgänglig för all personal som har kontakt med patienten. Vårdplanen ska utgöra underlag för vårdplanering rörande insatser från hemsjukvården och hemtjänsten. Medicinlista förs separat. 10