Antipsykotiska läkemedel bör undvikas till patienter med
advertisement

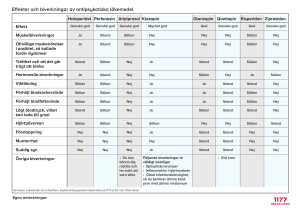
1(3) __________________________________________________________________ Antipsykotiska läkemedel bör undvikas till patienter med demens Hos patienter med demenssjukdom bör psykiska symtom och beteendeproblem först undersökas kliniskt för att utesluta somatiska orsaker. Antipsykotiska läkemedel bör undvikas och icke-farmakologiska metoder användas i första hand. Hos patienter med demenssjukdom bör psykiska symtom och beteendeproblem först undersökas kliniskt för att utesluta somatiska orsaker. Antipsykotiska läkemedel bör undvikas och icke-farmakologiska metoder användas i första hand. Beteendemässiga och psykiska symtom är vanligt förekommande vid demens. Symtomen varierar under sjukdomsförloppet och kan orsakas av olika somatiska tillstånd, som bör uteslutas före behandling (se tabell 1 ») [1]. Den aktuella läkemedelsbehandlingen bör också ses över för att utesluta olämpliga preparat, olämpliga kombinationer eller för höga doser som orsak [2]. Det vetenskapliga underlaget för läkemedelsbehandling av beteendemässiga och psykiska symtom vid demens är begränsat [3,4,5,6,7]. Någon hälsoekonomisk vinst med läkemedelsbehandling har inte kunnat visas [8]. Omvårdnadsåtgärder och anpassning av miljön bör vara grunden för all behandling. Läkemedelsbehandling kan förbättra symtom och beteende men bör prövas först när omvårdnadsåtgärder visat sig otillräckliga [3,4,9]. Behandling med antipsykotiska läkemedel bör begränsas till psykotiska symtom som besvärar patienten och som skapar stark oro och/eller aggressivitet. SSRI bör rekommenderas vid samtidig depression hos patienter med demenssjukdom [3]. Antipsykotiska läkemedel bör undvikas på grund av risk för allvarliga cerebrovaskulära biverkningar och ökad mortalitet [3,4,5,10]. Vid behandling bör uppföljning göras senast efter två veckor och ställningstagande till utsättning göras regelbundet [3,4,11]. Uppföljning består i att: • mäta andelen av personer med demensläkemedel som använder antipsykotiska läkemedel • mäta andelen av personer på särskilt boende med antipsykotiska läkemedel, eftersom många personer på särskilt boende har demenssjukdom. __________________________________________________________________________________________________ Detta är ett av 2012 års Kloka Råd Hämtat från www.janusinfo.se Senast uppdaterat 2012-01-18 (ursprungligen publicerat 2011-03-08) 2(3) Tabell 1 Somatiska orsaker till psykiska symtom och beteendeproblem vid demens • kardiovaskulär sjukdom • kronisk obstruktiv lungsjukdom • infektion • smärta • neuropati • anemi • metaboliska tillstånd - njursvikt - uttorkning - hyponatremi - hypo-/hyperglykemi - leversvikt - hypo-/hypertyreos - hypercalcemi • malnutrition • törst • inkontinens • förstoppning SLK:s expertråd för geriatriska sjukdomar Referenser 1. Volicer L, Hurley AC. Management of behavioral symptoms in progressive degenerative dementias. J Gerontol Med Sci 2003;58A:837-45. PubMed 2. Socialstyrelsen. Indikatorer för god läkemedelsterapi hos äldre. Stockholm: Socialstyrelsen; 2010 3. Socialstyrelsen. Nationella riktlinjer för vård och omsorg vid demenssjukdom 2010 – stöd för styrning och ledning. Stockholm: Socialstyrelsen; 2010 4. Läkemedelsverket. Läkemedelsbehandling och bemötande vid Beteendemässiga och Psykiska Symtom vid demenssjukdom – BPSD. Information från Läkemedelsverket 5:2008 5. Herrmann N, Lanctôt KL. Pharmacologic management of neuropsychiatric symptoms of Alzheimer disease. Can J Psychiatry. 2007;52:630-46. PubMed, Fulltext __________________________________________________________________________________________________ Detta är ett av 2012 års Kloka Råd Hämtat från www.janusinfo.se Senast uppdaterat 2012-01-18 (ursprungligen publicerat 2011-03-08) 3(3) 6. Yury CA, Fisher JE. Meta-analysis of the effectiveness of atypical antipsychotics for the treatment of behavioural problems in persons with dementia. Psychother Psychosom. 2007;76:213-8. PubMed 7. McNeal K et al. Using risperidone for Alzheimer's dementia associated psychosis. Expert Opin. Pharmacother 2008;9:2537-43. PubMed 8. Rosenheck RA, Leslie DL, Sindelar JL, Miller EA, Tariot PN, Dagerman KS, et al. Clinical Antipsychotic Trial of Intervention Effectiveness-Alzheimer's Disease (CATIE-AD) investigators. Cost-benefit analysis of secondgeneration antipsychotics and placebo in a randomized trial of the treatment of psychosis and aggression in Alzheimer disease. Arch Gen Psychiatry. 2007;64:1259-68. PubMed, Fulltext 9. Doody RS, Stevens JC, Beck C, Dubinsky RM, Kaye JA, Gwyther L, et al. Practice parameter: management of dementia (an evidence-based review): Report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology 2001; 56:(9):1154-66. PubMed, Fulltext 10. Ballard C, Lana MM, Theodoulou M, Douglas S, McShane R, Jacoby R, et al. A randomised, blinded, placebo-controlled trial in dementia patients continuing or stopping neuroleptics (the DART-AD trial). PLoS Med. 2008;5:e76. PubMed, Fulltext 11. Ruths S, Straand J, Nygaard HA, Aarsland D. Stopping antipsychotic drug therapy in demented nursing home patients: a randomized, placebo-controlled study--The Bergen District Nursing Home Study (BEDNURS). Int J Geriatr Psychiatry. 2008;23:889-95. PubMed __________________________________________________________________________________________________ Detta är ett av 2012 års Kloka Råd Hämtat från www.janusinfo.se Senast uppdaterat 2012-01-18 (ursprungligen publicerat 2011-03-08)