Kursbeskrivning Diabetes
advertisement

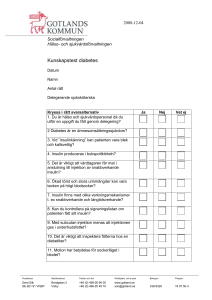
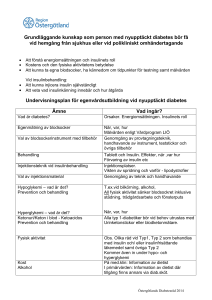
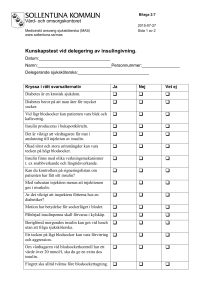
Kursbeskrivning Diabetes - Steg 1 3859 Målgrupp Undersköterskor som ska ha delegering i insulingivning. Syfte och målsättning Ge ökade kunskaper om diabetes: sjukdom, behandling, komplikationer och praktisk vård. Innehåll • Grundläggande kunskap om diabetessjukdomen • Behandling av diabetes • Symtom och risker vid hypo-/hyperglykemi samt behandling av dessa tillstånd • Komplikationer vid diabetes • Kost och motion vid diabetes • Praktiska råd i den dagliga vården • Praktisk kunskap i blodsockermätning • Praktisk kunskap om hur man administrerar insulin Metod Genomgång i mindre grupper av sjuksköterska. Demonstration av utrustning. Utbildningstid ca 2 h Intyg utfärdas av utbildande sjuksköterska efter genomgången utbildning. Historik • • • • Diabetes har varit känt under mycket lång tid. Redan för flera tusen år sedan omnämndes sjukdomen i gamla skrifter. Man upptäckte att urinen smakade sött. Länge visste man inte så mycket om sjukdomen, läkarvetenskapen var maktlösa och man såg patienten gå mot en säker död. 1869 upptäcktes de langerhanska öarna i bukspottskörteln (pancreas). 1893 upptäcktes att dessa cellöar bildade ett ämne/ insulin som hindrade uppkomsten av diabetes. 1922 insulin ges första gången till patient. Vad är diabetes? Diabetes är ett samlingsnamn för flera olika sjukdomstillstånd, gemensamt är att halten av socker i blodet (plasmaglucos) är förhöjd, personen har ett högt blodsocker De vanligaste typerna är Typ 1 och Typ 2 diabetes, men det finns också några andra former som inte är så vanliga. Detta kan bero på tre olika saker: 1. Den kroppsegna insulinproduktionen i bukspottskörteln upphört helt. 2. Otillräcklig insulinproduktion. 3. Att kroppens celler inte är känsliga för insulinet som produceras, s.k insulinresistens. Definition Definitionen på diabetes är ett faste plasmaglucos som överstiger 7 mmol/l eller slumpmässigt uppmätta värden som överstiger 11,0 mmol/l (ickefastande) Symtom • • • • • Ökad törst Stora urinmängder Trötthet Illamående/kräkningar Avmagring Typ 1 och Typ 2 diabetes har olika orsaker Insjuknande och orsaker vid Typ 1 diabetes Insjuknandet skiljer sig mellan de olika typerna och är mer av akut karaktär vid Typ 1 då insulinproduktionen upphört. Insjuknande och orsaker vid Typ 2 diabetes Vid Typ 2 är insjuknandet mer smygande, då man fortfarande har en egen insulinproduktion. Ofta är symtomen mer ospecifika och det är inte ovanligt att det upptäcks vid t ex en hälsokontroll. Behandling vid diabetes Typ 1, alltid insulin. Man måste tillföra insulin dagligen, oftast flera gånger resten av livet. Man ger olika kombinationer av insulin oftast långverkande och måltidsinsulin. Man eftersträvar en så jämn blodsockernivå som möjligt för att minska risken för komplikationer. Typ 2, olika behandlingsalternativ gäller beroende på hur gammal patienten är och hur insulinproduktionen ser ut. Behandlingen är kost och motion, men ofta krävs också tablettbehandling. Efter långvarig behandling kan patienten behöva insulin när den egna insulinproduktionen minskat eller upphört. Hos äldre är det oftast god symtomkontroll som gäller, undvika låga så väl som höga värden. Grundstenen i all diabetesbehandling är en väl sammansatt kost • • • Viktigt med regelbundna måltider med tre huvudmål och 2-3 mellanmål. Tänk dig att du delar upp tallriken i tre delar, 1/3 grönsaker ,1/3 kött eller fisk och 1/3 pasta ,potatis eller pasta. Kosten ska alltid vara individuellt anpassad beroende på patientens vikt och om det är Typ 1 eller Typ 2.Kosten ska anpassa så den innehåller energi från flera energikällor som inte ger alltför snabb höjning av blodsockernivån. Viktigt att veta vilka sötningsmedel som ingår i osötade livsmedel. Många sötningsmedel t. ex sorbitol och xylitol höjer blodsockervärdena. Aspartam och Stevia höjer inte blodsockervärdet. Motion Är bra för alla människor och förebygger vällevnadssjukdomar t ex diabetes typ 2. Speciellt viktigt är det för diabetiker att motionera regelbundet. En typ 2 diabetiker kan sänka sitt blodsocker genom motion och viktminskning. Det gäller att hitta en motionsform som passar den enskilde. Symtom på högt blodsocker - Hyperglykemi • • • • • • • • • • Stora urinmängder Ökad törst Muntorrhet Trött Sömnig Uttorkning Minskad aptit Viktminskning Illamående/kräkningar Acetonluktande andedräkt OBS risk för diabeteskoma (Ketoacidos) Diabeteskoma Det som kallas diabeteskoma kan utvecklas snabbt om man har en insulin krävande diabetes utan egen insulinproduktion och inte får insulin. Det kan ta allt från 12 timmar - till 3 dygn. Detta är ett livshotande tillstånd och kräver omedelbar sjukhusvård- Ring 112 och larma ambulans! Diabeteskoma En insulinbehandlad diabetiker kan vara ordinerad snabbverkande insulin som ska ges vid för högt blodsockervärde. Viktigt att en tydlig ordination finns för 1. Hur många enheter insulin som ska ges. 2. När det ska ges. Det är viktigt att aldrig avbryta insulinbehandlingen! Även om vårdtagaren har maginfluensa och inte äter får inte insulinet hoppas över. Om vårdtagaren är en Typ 1 diabetiker och har diarré eller kräkningar och inte äter måste han/hon ha sitt insulin, men i reducerad dos. Kontakta alltid sjuksköterska! Orsaker till högt blodsocker - Hyperglykemi • • • Infektioner t ex urinvägsinfektion, luftvägsinfektion För lite insulin i blodet Felaktig kost Symtom på lågt blodxocker- Hyperglykemi • • • • • • • • Trött Yrsel Huvudvärk Svettningar Skakningar Blekhet Hungerkänsla Kramper/medvetslöshet Behandling vid lågt blodsocker-Hypoglykemi Detta måste behandlas omedelbart. Kontrollera blodsockret, har man inte tillgång till blodsockermätare ska man alltid förutsätta en hypoglykemi och behandla den. Kontakta alltid sjuksköterska! Behandling vid lågt blodsocker-Hypoglykemi Ge 4-8 druvsockertabletter (motsvarande 20g). Druvsocker behöver inte spjälkas i mag-tarmkanalen och kan därför komma vårdtagaren tillgodo mycket snabbt. Om detta inte hjälper inom 5 minuter ge ytterligare snabba kolhydrater t ex söt saft, juice eller mjölk. Ordinarie måltid ska sedan intas inom 30 minuter eller ge mjölk eller smörgås. Om blodsockret går ned till mycket låga värden kan vårdtagaren gå in i det man kallar insulinkoma. Blir då medvetslös och kan få kramper Larma omedelbart ambulans 112! De ger glucos intravenöst och det har en snabbverkande effekt. Behandling med Glucagon En del insulinbehandlade vårdtagare som ofta drabbas av insulinkänning har fått ordinerat Glucagon. Detta är ett hormon som stimulerar levern att frisätta glucos. Ges som injektion på samma sätt som insulin och kan delegeras till personal att ges vid behov. Glucagon är en förfylld spruta, ges subcutant eller intramuskulärt. Vid insulinkänning/insulinkoma orsakat av högt alkoholintag eller mycket hård, fysisk aktivitet så är leverns glucosförråd tömda och effekten av Glucagon uteblir. Behandling med Glucagon Om man hittar en patient med diabetes medvetslös ska man alltid kontrollera blodsockret. Har man inte tillgång till blodsockermätare ska man alltid behandla en medvetslös med känd diabetes som att han har hypoglykemi. Har man inte tillgång till Glucagon kan man lägga lite honung under tungan. Man ska absolut inte försöka att ge en medvetslös person något att dricka! Komplikationer vid diabetes Gemensamt för både Typ 1 och Typ 2 diabetiker är risken att utveckla komplikationer. För att bedöma hur blodsockret ligger under en längre tid mäter man HbA1C = långtidsblodsocker. Den allmänna målsättningen för diabetiker är att HbA1C ska vara lägre än 52 mmol/mol. Komplikationer uppträder i de stora kärlen, kan även förekomma vid andra sjukdomstillstånd. Komplikationer i de små kärlen förekommer bara hos diabetiker. Forts komplikationer vid diabetes Organ som oftast drabbas av komplikationer är • Ögonen – näthinneskador. • Njurarna - sämre funktion kan leda till uremi (urinförgiftning) och dialys kan bli nödvändig. • Nervsystemet (neuropati) - leder till nedsatt känsel. Viktigt med fotvård, får de sår kan de bli mycket svårläkta. • Hjärtat - större risk för hjärtinfarkt. Tablettbehandling • • • • • Ökar glucosupptaget. Minskar glucosproduktionen i levern. Ökar insulinproduktionen. Minskar sockerupptaget från tarmen. Minskar insulinresistensen. Detta kan endast användas vid Typ 2 diabetes. Viktigt att ges enligt ordination, oftast ca 30 minuter före måltid. Aldrig slarva med maten efter intag av diabetesläkemedel. Risk finns för hypoglykemi. Insulinbehandling Ges som subcutan injektion (under huden). Dosen anges i enheter (E). Alla insulin innehåller 100E/ml. Dosen anpassas individuellt, oerhört viktigt att alltid följa den ordinerade dosen. Detta bestäms av läkaren eller diabetessköterskan. Blodsockerkontroller görs regelbundet och det varierar från dagliga kontroller till någon gång i månaden. • Alltid Typ 1 diabetiker. • Ibland till Typ 2 diabetiker, där inte kost och tablettbehandling räcker. Olika former av insulin Direktverkande/Måltidsinsulin Ska ges direkt i samband med måltid. Patienten ska ha maten på bordet eller ha börjat äta. Snabbt insättande effekt redan efter 10-20 minuter, effekten varar 2-6 timmar. Kan även ges upp till 30 minuter efter måltid. Medellångverkande med snabb insättande effekt Medellångverkande Långverkande Ges 1-2 ggr/dygn Mixinsulin – tvåfasinsulin där både snabbverkande och medelverkande insulin ingår. Har effekt både på blodsockerstegring vid måltid och på längre sikt. Mätning av blodsocker I kommunal vård används samma blodsockermätare till alla. Blodsockerkontroller görs regelbundet och det varierar från dagliga kontroller till någon gång i månaden. Ibland ordinerar läkaren ett långtidsvärde, ett blodprov som kallas HbA1c. Detta prov ger ett medelvärde på blodsockernivåerna de senaste 4-6 veckorna. Blodsocker ska alltid tas om patienten uppvisar symtom på för högt eller för lågt blodsocker. Om avvikande blodsocker – kontakta alltid sjuksköterska. Läs HSL – uppdragen där står vilka gränsvärden som gäller. Mätning av blodsocker • • • • • Desinfektera dina händer, lufttorka. Ta på dig handskar. Sätt i en mätsticka i blodsockermätaren. Välj vilket finger du ska sticka i (ej lillfinger eller tumme) och tvätta fingret. Vänd patientens handflata uppåt och ta ett stadigt tag runt fingret yttre led med din tumme och pekfinger. • Stick vid sidan om fingerblomman med stickskyddad provtagningslancett. Kasta lancetten i kärl avsett för stickande/skärande, smittförande avfall. • Tryck med ett lätt tryck fram en bloddroppe som tokas bort. • Tryck fram en ny droppe blod och fyll teststickan med blod. • Håll en tork mot stickstället tills det slutar blöda. • Läs av blocksockermätaren och dokumentera resultatet. Mätstickor i öppnad förpackning håller i 6 månader. Skriv datum på förpackningen när den bryts. Iordningställande och administrering av insulin De flesta har insulinpennor – Flexpen. Där mängden insulin ställs in vid varje tillfälle. Sedan finns det en annan form som heter Optiset (Lantus) där insulinmängden ställs in när man byter penna och där man endast drar ut en knapp innan man ger insulinet. Mängden insulin ordineras och ges i enheter (E). Var noga med att lära er pennorna så ni är säkra hur de fungerar. Rulla pennan mellan handflatorna 10 ggr, vänd pennan 10 ggr. Upprepa 1 gång – gör detta till en vana varje gång du ska ge insulininjektion. Iordningställande och administrering av insulin • • • • • • Sätt på nålen, var noga med att sätta den rakt. Håll pennan upprätt, knacka på ampullen för att få luftbubblor att stiga. Tryck ut 2 enheter i taget tills du ser att det kommer insulin, gäller vid varje tillfälle. Ställ in ordinerad dos genom att vrida på doseringsknappen. Du kan vrida tillbaka för att korrigera vid behov. Kontrollera alltid ordinationen mot dosreceptet/ eller annan ordinationshandling. Kontrollera på signeringslistan att inte det är givet av annan innan du ger insulinet. Iordningställande och administrering av insulin • • • Ta på dig handskar. Håll alltid kvar nålen under huden med injektionsknappen intryckt i 10 sekunder (räkna sakta till 10). Stickskyddad kanyl används alltid när kommunal personal administrerar insulin. Kanylen kastas i kärl för stickande/skärande, smittförande avfall. Injektionsområden Insulin ska injiceras i fettlagret som finns under huden. Lämpliga områden är magen, skinkans övre yttre del och lårets framsida. Med dagens insulinsorter har valet av injektionsområde mindre betydelse. Injektionsstället ska ordineras av läkare/sjuksköterska. Injektionsområden Låret: Det går att injicera på lårets ovansida om fettlagret är tillräckligt. Speciellt män kan ibland ha ett alldeles för tunt fettlager och då är det olämpligt att sticka där. Eftersom fettväven bör ett ordentligt hudveck lyftas för att förhindra att injektionen hamnar i muskulaturen. Magen: Injektionen sker i området under naveln och en bit upp. Tänk er en banan som läggs under naveln med böjarna uppåt. Detta är det vanligaste injektionsstället. Lyft ett hudveck och injicera. Skinkans övre yttre del: Här finns ett tjockt fettlager där injektionen ska ske. Här behövs oftast inget hudveck eftersom fettvävnaden är tjock ändå. Förvaring av insulin Oöppnade pennor förvaras i kylskåp, ta för vana att förvara dem i kylskåpsdörren för att undvika att insulinet fryser. Öppnad penna märks med datum och förvaras i rumstemperatur sedan kasseras den. Pennan ska inte utsättas för direkt solljus och temperatur över 25 grader. Endast den som har fått delegering får ge insulin För att få ge insulin till en vårdtagare krävs delegering från en sjuksköterska. Först ska en teoretisk och praktisk utbildning genomföras (som denna). Därefter ska ansvarig sjuksköterska efter genomgången praktisk övning hos vårdtagaren genomföra delegeringen. Delegeringen är alltid personlig och kan inte överlåtas till annan. När du fått din delegering har du ett eget ansvar hur du fullföljer uppgiften att det är förenat med god och säker vård. Om så inte är fallet kan delegering återkallas. Huvudtyper för diabetes Typ 1 • Främst unga, dock 0-100 år • 10 % • Ingen insulinproduktion • Normalviktig • Akut insjuknande • Ingen klar orsak Typ 2 • Medelålders och äldre • 90 % • Har egen insulinprod. • Överviktig • Smygande insjuknande • Riskfaktorer: • Ärftlighet • Övervikt Inaktivitet Typ 1 Typ 2 • • • • • • Sena kompl. Behandling: ´Alltid insulin Finns i hela världen med variationer • Kompl. Tidigt efter diagnos Behandling: • Kost & motion • Tabletter • Insulin Främst i I-länder Kroppsuppbyggande hormon som bildas i bukspottkörteln. Äggviteämne bryts ned i mag- och tarmkanalen. Insulin transporteras med blodet till kroppens celler. Öppnar cellerna så kan de ta upp glukos. Kroppen känner av blodsockervariationerna över dygnet och därmed insulinbehovet. Hjärnan helt beroende av socker/kolhydrater för att fungera. Test inför insulindelegation för undersköterska/vårdbiträde 1.Vad är diabetes? 2.Nämn några symtom vid diabetes: 3.Vad skiljer Typ 1 diabetes från Typ 2 diabetes? 4.Varför ger man behandling vid diabetes? 5.Nämn tre kännetecken på insulinkänning/lågt blodsocker: 6.Vad gör du när en vårdtagare har insulinkänning/lågt blodsocker? 7.Nämn tre kännetecken på högt blodsocker: 8.Hur åtgärdar du högt blodsocker? Test inför insulindelegation för undersköterska/vårdbiträde 9.Hur förvarar du insulin som är i användning? 10.Varför mäter man blodsocker på diabetikern? 11.Hur ger du insulin och var? 12.Vad ska du tänka på om patienten har diarré och/eller kräkningar när du ska ge insulin? 13.Vad ska du kontrollera inför insulingivning? 14.Vem kan delegera, och till vem får delegation ges? 15.Vilket ansvar har du efter att du fått en delegation? 16.Om du sticker dig i samband med insulingivning, vad gör du? Test inför insulindelegation för undersköterska/vårdbiträde Avsikten är inte att de som ska delegera ska kunna allt som finns i svaren, utan tanken är att det är information som ska kunna användas i samtalet med sjuksköterskan när man går igenom testet inför delegeringen. Testet ska användas tillsammans med Delegeringsunderlag Insulindelegation, innan insulindelegation