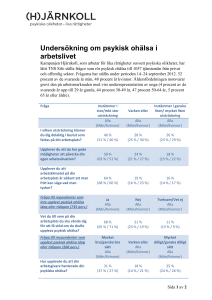
Patienten som söker hjälp förväntar sig svar på följande:
advertisement

Patienten som söker hjälp förväntar sig svar på följande: – Varför har jag ont i ryggen och är det något farligt? – Hur länge kommer jag att ha ont – Finns det något att göra för att bota detta? DEN BIOPSYKOSOCIAL MODELLEN Smärta är en komplex interaktion mellan fysiologiska, psykologiska och sociala variabler Kan finnas en sjukdom i botten, men behöver inte finnas omfattar hur en person, dennes familj och omgivningen uppfattar, lever med och reagerar på symptomen och funktionsproblem Fysiologisk och emotionella obehag Notera Riskfaktorer för att få ont i ryggen behöver inte vara samma som riskfaktorer för att få långvariga besvär Inte bara ”varför du fick besvär utan också varför har du kvar besvär” GULA FLAGGOR Psykosociala faktorer har mycket stor betydelse för om akut/subakut ryggsmärta övergår till långvarig värk och sjukskrivning •ÖMPSQ – sk ”Lintons smärtformulär” European guidelines for the management of acute nonspecific low back pain in primary care. Tulder et al, Eur Spine J (2006), Steenstra et al OEM 2005, Dekkers-Sánchez et al OEM 2007, Hockings et al, Spine 2008 , Coping/ bemästringsstrategier • Kognitiva och beteendemässiga försök att minska, bemästra och/eller handskas med smärta • Oftast inte medvetna val • Coping är beroende på hur man uppfattar eller tolkar situationen • Coping är beroende på vilka konsekvenser jag tror mitt beteende får (inlärning) • Copingstrategier är föränderliga över tid och situation (grunden för insats/behandling) Den som undviker (passiv) • Blir skrämd av att det gör ont och oroar sig för framtiden • Är rädd att smärta alltid betyder att skadan förvärras • Vilar mycket och väntar på att smärtan skall gå bort av sig själv. De är överrepresenterade bland patienter med långvarig smärta som har stora funktionsproblem. De har ofta en copingstrategi som är framgångsrik på kort sikt (ex undviker smärta) men förödande på lång sikt. Skillnaden mellan sjukskriven respektive icke sjukskriven med ryggbesvär Samma smärtintensitet och smärtduration Den sjukskrivne: • Tror att aktivitet ökar smärta • Upplever lite kontroll över smärta • Upplever sig ha dålig hälsa • Mer smärtfokuserad • Tror ej på återgång i arbete Patient: Passiv , rädd, undviker aktivitet, hjälplös Medkännande Kliniker Auktoritär kliniker Oroar sig, tar hand om, ”överbeskyddar”, uppmuntrar passivitet, utför saker åt patienten Irritation, frustration, förringar problemen ”det är inget fel på dig” Patient: Hotande, aggressiv, grälsjuk, krävande Medkännande Kliniker Auktoritär kliniker Skuld, rädsla, ger efter, bortförklarar, försvarar sig själv, hjälplöshet, osäkerhet Ökar kontroll och krav, grälar, hotar, irritation, ilska, bestraffning Konsekvenser: ökat smärtbeteende, förstärker sjukroll, ”doktor shopping”, ”du kan inte hjälpa mig”, rättshaverist, ”felbehandlad” Diagnostiska/behandlande riskfaktorer • vårdgivare/terapeut förstärker handikapp • motsägelsefulla diagnoser • Otydlig information (”vi hittar inget på röntgen”) • beroendeskapande/passiva behandlingar • patientens misstro till åtgärder • råd att vara passiv, att låta smärta var din guide Individuella riskfaktorer för dålig prognos Somatisering Rädsla för rörelse Rädsla för smärta Föreställning av ingen kontroll Katastroftänkande Depression Fokus på kroppsliga symtom Smärtbeteende (acceptans av sjukroll) Upplevelse av dålig hälsa/handikapp Riskfaktorer, sjukfrånvaro • • • • • (Ålder) Tidigare sjukskrivning Tidigare ryggbesvär Smärtintensitet och funktionsnedsättning Fysiska arbetsmiljöfaktorer (tunga lyft, vridna arbetsställningar, vibrerande underlag) • Psykosociala faktorer individuella (tankar, attityder, beteenden, relationer) • Ekonomi (huvudförsörjare, ej lönsamma företag, försäkringsärende) • Psykosociala faktorer arbetet (arbetstillfredställelse, upplevelse av att inte vara välkommen tillbaka, arbetslöshet, socialt stöd, ledarskap) Hansson &Jensen SBU 2003, Stenstra et al 2005, Hockings et al 2008, Dekkers-Sanchez et al 2007, Melloh et al Int Orthop. 2009 m fl Arbetsplatsen, fysiska och psykosociala riskfaktorer för ryggbesvär • Tunga lyft • Vridna arbetsställningar • Vibrerande underlag • Långvarigt sittande • Arbetstillfredsställelse • Spänt arbete (krav/kontroll) • Relation till ledning • Socialt stöd arbetet • Socialt klimat Läkare och sjukgymnasters inom primärvård, kunskaper om psykosociala riskfaktorer 936 olika faktorer 16% var evidensbaserade De allra flesta faktorer var breda och allmänna och utan möjlighet för behandlaren att påverka Mest faktorer som beskiver patientens sociala situation Inte de kognitiva och beteendemässiga faktorerna som nämns i forskningslitteraturen i samband med ont i ryggen Overmeer et al Fokusera på de risker som är möjliga att påverka Prognos • Läkares, sjukgymnaster samt försäkringskassans bedömning av patientens förmåga att återgå i arbete lågt samband med framtida sjukskrivning • Visar på behovet av standardisering • Den bästa prediktorn för framtida sjukskrivning oberoende av rehabilitering är patientens egen tro på återgång i arbete och effektiva behandlingar. Ektor-Andersen et al 2008, Heymans et al J Occup Rehab 2006, Heijbel et al al J Occup Rehab 2006 , Jensen et al SPINE 2000, När tror du att du kan återgå i arbete….. Tror du att du kommer att klara av ditt arbete framöver….. Tror du att du kommer att kunna arbete igen….. Har du varit sjukskriven tidigare för samma besvär…… Vad bör vara kartlagt utifrån arbetshinder • • • • • • • • • • Tidigare sjukskrivning (antal gånger, antal dagar) Fysisk arbetsbelastning Arbetstillfredställelse (psykosocialsituation på arbetet) Patientens egen uppfattning om möjlighet till återgång i arbete Smärtupplevelse (intensitet, duration, frekvens) Patientens tro på behandling Rädsla för smärta, katastrofinriktad, undvikande av aktivitet Förekomst av depression, ångest Socialt stöd på arbetet, och hemma Vilka råd patienten fått av tidigare vårdgivare Forskningen visar att vi har 3 månader på oss............ Efter det händer inte mycket.... Värderingsgrund Samtliga i teamet inklusive administratörer med patientkontakt måste vara överens om och praktisera den värderingsgrund som ligger till grund för insatserna: Den besvärsdrabbade är den aktiva förändringsparten i det gemensamma arbete. Smärta skall inte styra aktivitet; kontinuerlig information ges att rörelsesmärta inte äventyrar resultatet på lång sikt. Konsekvent uppmuntran när målbeteenden/önskade beteenden genomförs. Fokus ligger på beteenden som är funktionella för att deltagaren ska uppnå uppsatta mål. Invanda smärtbeteenden ges ingen särskild uppmärksamhet. 19