KOL och antibiotika
advertisement

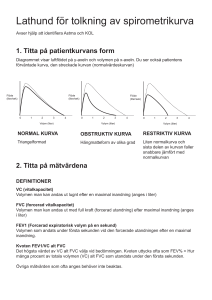
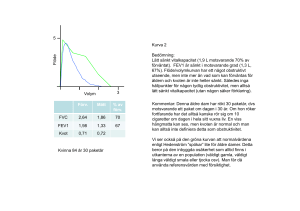
Infektioner hos äldre KOL och antibiotika Michael Runold Överläkare, Lung- och allergikliniken Karolinska Ordförande i Expertrådet för luftvägs- och allergisjukdomar, Stockholm KOL Definitioner, etiologi, diagnostik Kroniskt obstruktiv lungsjukdom (KOL) är en inflammatorisk luftrörs-/lungsjukdom • oftast en följd av långvarig tobaksrökning • karakteriseras av kronisk luftvägsobstruktion • den ger sänkt FEV1/VC-kvot vid spirometri • sjukdomens progression mäts som årlig försämring av FEV1 2 KOL Definitioner, etiologi, diagnostik • kan förebyggas • behandling kan ge god effekt på symtom • lungfunktionsnedsättningen är irreversibel • extrapulmonella manifestationer är vanliga 3 KOL är en systemsjukdom • • • • • • • • Muskelsvaghet Hjärtsvikt Nedsatt njurfunktion Kognitiv dysfunktion Malnutrition Osteoporos Hypogonadism Sömnstörningar KOL Definitioner, etiologi, diagnostik KOL karaktäriseras av • strukturella förändringar i små perifera luftrör (bronkiolit) • destruktion av lungvävnaden (emfysem) 5 Inflammation Bronkiolit Inflammation Remodeleringing Parenkymdestruktion (emfysem) Förlust av fästpunkter Minskad elastisk återfjädring Luftflödesbegränsning • KOL-patienten kan ha en varierande luftvägsobstruktion påverkbar av läkemedel • Kronisk bronkit betraktas i Sverige som en separat sjukdom, men uppträder ofta parallellt med KOL • Kronisk bronkit kan förekomma utan samtidig luftvägsobstruktion och KOL kan utvecklas utan att patienten haft symtom på kronisk bronkit • Förekomst av kronisk bronkit tyder på inflammatoriska förändringar och slemkörtelhypertrofi/-plasi i centrala bronker, medför ökad risk för infektiösa skov 7 Förekomst av KOL • det finns mellan 400 000-700 000 KOL-patienter i Sverige • ovanlig före 40-årsåldern • förekomsten ökar med stigande ålder • uppvisar en betydande överdödlighet • överlevnaden är starkt beroende av ålder • lika vanlig bland kvinnor som män i Sverige • sjukvårdskonsumtionen är högre bland kvinnor 8 Ålderns betydelse vid diagnostik av KOL . 65-65-regeln Nedre gränsen för förväntat FEV1/VC i relation till åldern enligt ett svenskt normalmaterial, medgräns för FEV1/VC = 0,7 och 0,65 över 60 år. (Hedenström H, et al. 9 Physiopathol Respir 1985;21(6):551–7 and Ups J Med Sci 1986;91(3):299–310) Symtom • tidiga stadier av KOL kan sakna symtom • symtomutvecklingen kan ske mycket långsamt • långvariga eller upprepade episoder med hosta, med eller utan upphostningar, är vanliga tidigsymtom • pip i bröstet kan uppträda tidigt i sjukdomsförloppet • andnöd vid ansträngning tillkommer senare 10 När bör KOL misstänkas Exponering för luftrörsskadliga ämnen, främst tobaksrök, ålder över 45 år samt något av följande •luftvägssymtom som hosta, sputumproduktion, andfåddhet och/eller pip i bröstet •återkommande bronkitepisoder eller långvariga förkylningar •nedsatt prestationsförmåga •lungröntgenbild som inger misstanke om KOL (ej diagnostisk) •känd hjärtsjukdom med andfåddhet och nedsatt prestationsförmåga 1) Det finns en stark samvariation mellan hjärtsjukdom och KOL. Hos rökare med känd hjärtsjukdom kan därför diagnosen KOL lätt förbises. Gör spirometri! 11 Basal diagnostik och handläggning Kronisk luftvägsobstruktion vid KOL bekräftas genom • att spirometri efter bronkdilatation påvisar att kvoten FEV1/VC1<0,7 för <65 år, och FEV1/VC <0,65 för >65 år och genom att i vissa fall påvisa • att luftvägsobstuktionen inte normaliseras efter steroidbehandling 1) Vid beräkning av kvoten FEV1/VC användes som VC högsta värdet av långsam och forcerad vitalkapacitet. Sjukdomens progressiva natur innebär att en låg FEV1/VC är ett allvarligare prognostiskt fynd ju yngre patienten är12 Diagnostik och stadieindelning • kvoten FEV1/VC efter bronkdilatation används för diagnostik av luftvägsobstruktion. • FEV1 i % av förväntat värde uppmätt efter bronkdilatation används för spirometrisk stadieindelning av KOL 13 Stadieindelning Stadieindelning av KOL och benämning av stadierna. Gränser Benämning enligt GOLD, som föreslås för Sverige Benämning enligt GOLD Tidigare svensk benämning FEV1 ≥ 80% pred. Stadium 1 Mild COPD Preklinisk KOL 50% ≤ FEV1 < 80 % Stadium 2 Moderate COPD Lindrig KOL 30% ≤ FEV1 <50 % Stadium 3 Severe COPD Medelsvår KOL FEV1 < 30% eller FEV1 < 50% samt definierade negativa prognosfaktorer, se nedan Stadium 4 Very severe COPD Svår KOL Spirometrisk stadieindelning och benämning enligt en av de två modellerna i den internationella rekommendationen GOLD föreslås för Sverige. Indelningen baseras på spirometrivärden efter bronkdilation. Kvotkriteriet FEV1/FV <0.7 (0,65) ska vara uppfyllt. 14 Stadieindelning och prognosbedömning Faktorer, utöver lungfunktion, som påverkar stadieindelning och prognosbedömning • fortsatt rökning • ålder och FEV1 i procent av beräknat normalvärde Andra faktorer • svår kronisk hypoxi (PO2 <7,3 kPa) • kronisk hyperkapni (PCO2 >6,5 kPa) • cirkulationspåverkan (t.ex. perifera ödem eller takykardi) • låg kroppsvikt, BMI <22 kg/m2 • hypersekretion av slem med ökad infektionsbenägenhet Om någon av dessa manifestationer återfinns ska sjukdomen uppfattas befinna sig i stadium 4 redan vid FEV1<50 % av beräknat värde. 15 Farmakologisk behandling av KOL Behandlingsmål • minska symtomen • förbättra livskvaliteten • förebygga exacerbationer • förbättra fysisk prestationsförmågan • bibehålla lungfunktionen 16 Farmakologisk behandling av KOL Behandlingstrappa Stadium 1–2 utan symtom FEV150 % Stadium 1–2 med symtom FEV150 % Stadium 3 30 FEV1<50 % Stadium 4 FEV1<30 % Rökstopp, vaccination, fysisk aktivitet/träning. Bedöm och behandla kardiovaskulära riskfaktorer Pröva vid behovsmedicinering med kortverkande bronkdilaterare Pröva regelbunden behandling med långverkande bronkdilaterare, i första hand ett långverkande antikolinergikum. Som alternativ eller tillägg kan långverkande beta-2-agonist prövas. Inhalationssteroider i kombination med långverkande beta-2-agonister vid anamnes på upprepade exacerbationer. Lägg till oxygen vid kronisk andningssvikt 17 Behandling vid akut försämring av KOL Akut försämring vid KOL kan ha flera orsaker, viktigt att diagnostisera orsaken • anamnes, blodgaser eller pulsoximetri bör utföras vid svåra försämringstillstånd • lungröntgen vid misstanke på pneumoni • datortomografi vid misstanke på lungemboli • Ekokardiografi och BNP-bestämning vid misstanke på hjärtsvikt. 18 Behandling vid akut försämring av KOL Akut exacerbation • 2/3 av exacerbationerna har infektiös orsak • virus och bakterier är ungefär lika vanliga agens • dubbelinfektion förekommer ofta Haemophilus influenzae vanligaste bakteriella agens Streptococcus pneumoniae och Moraxella catarrhalis är vanliga Staphylococcus aureus förekommer vid svår KOL Rhinovirus är vanliga virusagens 19 Behandling vid akut försämring av KOL Akut exacerbation karaktiseras av • försämring i habitualtillståndet med ökad dyspné • förvärrad hosta med mukopurulenta eller purulenta upphostningar • ökad mängd slem, ökad slemviskositet och ökade upphostningssvårigheter • andningspåverkan 20 Etiologi till akut KOL-exacerbation 5-10% 20% Ej infektion Bakterier Virus Atypiska bakt. 30-40% 40-50% Från Sethi Chest 2000; 117, 380S-385S Behandling vid akut försämring av KOL Diagnosen är klinisk och baseras på symtomen En akut exacerbation kännetecknas av ett eller flera av följande symtom • nytillkomna, missfärgade upphostningar • ökad mängd upphostningar • ökad dyspné 22 Behandling vid akut försämring av KOL Diagnostik, forts. • purulenta upphostningar är korrelerat till förekomst av bakterier och höga bakterietal • sputumodling behövs inte primärt men vid behandlingssvikt eller vid misstänkt antibiotikaresistens • normalt CRP utesluter inte en bakteriell exacerbation • ett kraftigt förhöjt CRP talar för pneumoni eller annan invasiv infektion. 23 Behandling vid akut försämring av KOL Behandling (egenbehandling) Patienter med KOL som har regelbunden läkarkontakt bör ha en individuell behandlingsplan med åtgärder som patienten själv kan vidta vid försämringsepisoder I första hand: • kortverkande bronkvidgande läkemedel tas oftare Efter läkarkonsultation: • antibiotikabehandling Vid försämring - sök sjukvårdsinrättning! 24 Behandling vid akut försämring av KOL Behandling av akuta exacerbationer i hemmet Ipratropium, salbutamol, terbutalin Ta kortverkande bronkvidgande behandling tätare t.ex. åtta gånger dagligen. Antibiotika, t.ex. amoxicillin, doxycyklin Vid purulenta sputa efter läkarkonsultation eller hos utvalda patienter på deras eget initiativ. Prednisolon Efter läkarkonsultation kan behandling med prednisolon övervägas i dosen 20– 40 mg peroralt dagligen i 5–10 dagar. Om sämre trots ovanstående behandling ska patienten söka akut! 25 Behandling vid akut försämring av KOL Uppföljning Kontroll av behandlingsresultatet bör göras inom några dagar! Överväganden vid uppföljning av akut exacerbation • är diagnosen tillräckligt underbyggd? • är underhållsbehandlingen optimal? • har patienten slutat röka? • finns adekvat behandlingsplan för egenvård? • har patientens ordinarie läkare informerats? 26 Behandling på akutmottagning och sjukhus Antibiotika • vid missfärgade upphostningar tillsammans med ökad mängd upphostningar och/eller ökad dyspné • till patienter med exacerbation som kräver mekanisk ventilation Antibiotikaval • i första hand amoxicillin 500 mg x3, doxycyklin (200 mg dag 1–3, därefter 100 mg x1), eller trimetoprim-sulfa 160/800 mg x2 • vid parenteral administration kan t.ex. cefotaxim användas i 5–7 dagar Om missfärgade upphostningar saknas och tillståndet inte är livshotande är antibiotikabehandling som regel inte indicerad. 27 Infektionsprofylax och vaccinationer • årlig vaccination är den enskilt viktigaste åtgärden för att begränsa morbiditet och mortalitet i influensa • influensavaccin har normalt en skyddseffekt på cirka 70%. • vaccination kan minska risken för allvarliga komplikationer och död 28 Behandling av associerade sjukdomstillstånd Tromboembolisk sjukdom • diagnos av lungemboli är svår • oklart om KOL-patienter har en ökad risk för lungemboliska komplikationer • exacerbation av KOL med samtidig lungembolism ger en klart ökad mortalitetsrisk • profylaktisk antikoaguantia-behandling kan övervägas t ex. till immobiliserade patienter 29 Varför behandla KOLEX? • Svår KOLEX => ↑ mortalitet • ↑ antal KOLEX => ↑ mortalitet • Q of Life: 3 mån Soler-Catulana et al Thorax 2005; 65; 925-31 Sputumodling: • Även förekomsten av bakterier i sputum hos stabila KOL- patienter är förknippat med en högre frekvens av akuta exacerbationer (Ko et al., 2007). • 20-40 % av patienter med stabil KOL har positiv sputumodling, vilket tyder på att bakterier ibland kan vara en oskyldig åskådare, snarare än den faktiska orsaken till akuta exacerbationer (De Serres et al., 2009). Behandlingstid: • • • • • Ex.: Metaanalys (Moussaouri et al, Thorax 2005; 63; 415-22) 21 studier, totalt 10 698 patienter Flera olika AB AB ≤ 5 dagar jfrt med AB > 5 dagar Resultat: INGEN skillnad Antibiotika-behandling – StramaStockholm: Breathe June 2009, vol 5(4); 299-301 ”EBM” KOL och antibiotika - sammanfattning • Målsättning: minska antalet exacerbationer • KOLEX och antibiotika: – nytillkomna, missfärgade upphostningar (”sputumpurulens”) – ökad mängd upphostningar – ökad dyspné • Andra orsaker till försämringen i KOL? Ex.: bronchiectasier, svikt • Följ behandlingsrekommendationerna – Antibiotikaval och behandlingstid – Aldrig bara PcV vid KOL • Odla vid – behandlingssvikt – misstänkt antibiotikaresistens – frekventa exacerbationer • IgA, IgG; IgG-subklasser • Remiss till Immunbristenheten (5 bakterieverifierade luftvägsinfektioner)