Patienter, inte läkare är sjuka
advertisement

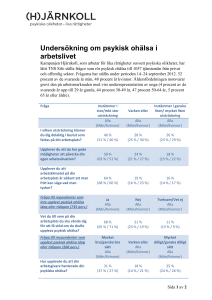
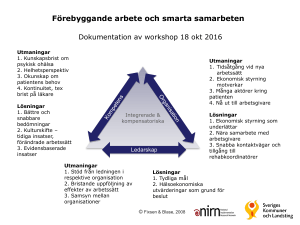
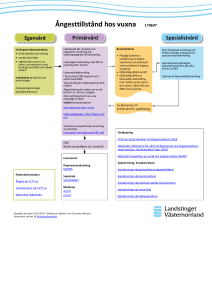
Även läkare blir sjuka Det är hög tid att åter aktualisera rapporten ”Patienter, inte läkare är sjuka”, skriven 2002 av Ylva Fältholm, prefekt vid institutionen för arbetsvetenskap vid Luleå tekniska universitet. Initiativtagare till studien var arbetsgivaren (nll) som reagerat på att andelen långtidssjukskrivna läkare ökat snabbare än andra yrkeskategorier i länet. Ökningen är dock ett nationellt problem och i allra högsta grad dagsaktuellt. I senaste numren av Dagens medicin och Läkartidningen (1, 2) står att läsa om att antalet långtidssjukskrivna minskar i landet, men inte hos läkare där man istället ser en ökning på 14 % senaste åren. Fortfarande dominerar psykisk ohälsa bland diagnoserna och man lyfter fram hög arbetsbelastning och litet inflytande över den egna situationen som huvudskäl. Syftet med Fältholms studie var att kartlägga och finna orsaker bakom problemet med ökat antal långtidssjukskrivna i länet (mer än 90 dagar). Rapporten bygger på intervjuer med 15 långtidssjukskrivna läkare (sex kvinnor) – nio distriktsläkare och sex slutenvårdsläkare. Arbetet anges som orsak hos 12/15 läkare (80 %). Bland diagnoserna dominerar stressrelaterade sjukdomar som utbrändhet, utmattningsdepression, kronisk trötthet och hjärt/kärlsjukdomar. Av studien kan man dra ett antal viktiga slutsatser. Dessa bör alla läkare och arbetsgivare vara medvetna om för att dels bromsa den ökande ohälsan, men även för att generellt förbättra arbetsmiljön på våra arbetsplatser. Gemensamt för både primärvårdsläkare och slutenvårdsläkare är att den höga arbetsbelastningen anges som den primära orsaken till problemet. Vidare anger man den politiskt styrda organisationen där beslutsfattare har alltför dålig klinisk insikt (deprofessionalisering) som viktig faktor. Bilden av kvinnliga och manliga läkare är samstämmig. Bland specifika orsaker inom primärvården nämns dessutom följande: Förändrade arbetsuppgifter (fler patienter från slutenvården, sjukare patienter, fler diagnoser och behandlingsmöjligheter, mer komplicerade utredningar etc). Bristande arbetsorganisation (låg bemanning, arbetet alltför tidsstyrt och utan kontroll över tex dagsprogram). Ensamhet (fullbokad ensammottagning, finns ej tid för kollegiala möten etc). Inom slutenvården ser man följande problem: Organisationsförändringar (nya uppgifter utan resursförstärkning, utarmning av vissa kliniker leder till stimulansförlust etc). Tung jourbelastning. Förtroendebrist för ledningen. Hierarkisk struktur (leder till konflikter/maktkamper och svårighet att kombinera patientarbete med ledningsuppdrag). Utifrån intervjuerna kunde man urskilja att primärvårdsläkare lyfter fram fler arbetsmiljöförsämrande faktorer utanför vårdcentralen, medan slutenvårdsläkare oftare finner dessa inom kliniken. ”Man är och förblir kollegor och det är ingen som önskar ändra på denna relation” Vad är det då som är specifikt i en läkares väg till sjukskrivning? I rapporten lyfts den speciella läkarkulturen fram – vilken tex leder till att man ignorerar sin egen och kollegors ohälsa pga svårigheten att själv gå in i sjukrollen. Resultatet blir att vägen till sjukskrivning kantas av långa perioder av sjuknärvaro. Detta syns även inom lågavlönade yrkesgrupper och bland arbetstagare som inte ersätts vid frånvaro. Många läkare känner ett ”närvarotryck” som man som läkare tidigt inskolas i för att inte belasta en kollega och för att kunna befrämja en positiv karriärsutveckling etc. Fältholm menar att läkare tidigt fostras till att betrakta sig själv som ”människor som bör ha kraften att stå över de behov som andra människor har”. Hon lyfter även fram en skuldkänsla som en del läkare känner inför sin egen sjukskrivning. Dessa kulturella aspekter tros väga tungt i den enskilda läkarens väg till sjuknärvaro och sjukskrivning. En annan tidsfördröjande faktor är svårigheten att ”överlämna” sig själv till en kollega. Dels vill man inte belasta en redan överbelastad kollega, dels verkar det finnas ett motstånd till att helt öppna sig och att avslöja en ”svaghet” som enligt professionens kultur skulle innebära ett slags misslyckande. Man kan även ana strategier för att in i det längsta undvika sjukskrivning. Exempel på detta är byte av arbetsuppgifter (eller till och med arbetsplats), avslutat chefskap, påbörjat deltidsarbete eller fackliga uppdrag, uttag av kompledighet etc. Sammanfattningsvis anges följande orsaker bakom vår sjuknärvaro: Professionens kultur. Motstånd till att be en kollega om hjälp och ”reduceras” till patient. Strategier för undvikande av sjukskrivning. ”Rehabilitering” En rehabiliteringsplan för läkare i Norrbotten kan låta ungefär så här: ”ägna första tiden åt att sova och så fort du får energi över till annat skall du försöka återgå till arbetet”. Överraskande få erbjöds alltså någon typ av aktiv behandling eller rehabiliteringsplan. Oftast fick den sjukskrivne själv initiera och ansvara för sin rehabilitering genom egen kontakt med företagshälsovården eller andra kollegor. Tydligt är alltså frånvaron av ett övergripande ansvar för den sjukskrivne - man förväntas helt enkelt behandla sig själv. I intervjugruppen säger de flesta att någon rehabutredning aldrig gjorts och att företagshälsovården sällan blev inkopplad. Efter återgång till arbete initierar många av läkarna olika förändringar i sitt arbetsliv för att förebygga återkommande ohälsa, däribland: Deltidsarbete. Byte av arbetsplats (framförallt inom slutenvården). Avskärmning från organisationen. Slutar gå jour. Hoppar av chefsuppdrag. Även om tiden som sjukskriven för många innebar ett nytt förhållningssätt till både arbetet och livet i övrigt, kan man skönja att det är kärleken till yrket som motiverar de flesta att komma tillbaka (så fort som möjligt). Konklusion Utifrån de intervjuade läkarnas reflektioner dras följande slutsatser, som alla skall ses som essentiella i förbättrandet av arbetsmiljön för läkare i Norrbotten: Viktigt med stöd och adekvata resurser till läkare med chefsuppdrag. Joursystemet måste ses över. Viktigt att som läkare kunna kontrollera och styra patientflödet. Inom slutenvården bör man se över den psykosociala arbetsmiljön och se till att politiskt fattade beslut implementeras bättre och blir föremål för diskussion. För att förbättra primärvårdsläkarnas höga arbetsbelastning bör långsiktiga strategier för att klara bemanningssituationen tas fram, samtidigt som diskrepansen mellan mängden nya uppgifter och samtidig resurstilldelning måste minska. Begränsa ensamheten på vårdcentralerna. Angående den bristande rehabiliteringsprocessen drar Fältholm slutsatsen att man felaktigt förväntar sig att läkaren skall klara av sin rehabilitering själv eftersom läkarkollektivet betraktas som högpresterande, självständiga och resursstarka. Arbetsgivarens rehabiliteringsansvar måste således definieras och förbättras. En annan uppmaning är att belysa den kultur som länge färgat vår yrkesinställning och vid sjukdom även vårt personliga mående. I rapporten klarläggs att läkarprofessionen skapar speciella förutsättningar för både sjukskrivningen och rehabiliteringsprocessen. Vi sjukskrivs för sent, rehabiliteras undermåligt, men tack vare vår kärlek till yrket kämpar vi oss (ensamma) tillbaka… Kommentar En majoritet av slutsatserna är således föga uppseendeväckande. Att vi behöver ökade resurser, fler läkare med ledningsuppdrag (som dessutom får extra stöd), bättre bemanning, välförankrade politiska beslut, mindre ansträngt jourarbete mm, är idag knappast revolutionerande fakta. För arbetsgivaren finns således en rad åtgärder att prioritera och förbättra. Både arbetsgivaren och professionen har även ansvaret att arbeta för en kulturförändring. Förutom att aktualisera denna rapport är det viktigt att fortsättningsvis diskutera läkarkollektivets attityd till sjukdom och sjukskrivning. Vi bör alla fundera på varför vår empati till oss själva och våra kollegor sviktar. Fortfarande finns inställningen kvar att man skall acceptera orimliga arbetspass (även om en ljusning ses bland yngre läkare som prioriterar livet utanför kliniken) och att man inte skall belasta en kollega. Med projektet ”läkare behandlar läkare” har Läkarförbundet prioriterat det faktum att det inte alltid är så lätt att vända sig till en arbetskamrat när man är sjuk. På förbundets hemsida finns bla en länk till en lista över kollegor som är införstådda med vad det innebär att behandla en kollega. För den enskilda läkaren är det också viktigt är att uppmärksamma sin närmsta chef om problematiken. Exempelvis kan vi lyfta fram arbetsgivarens rehabiliteringsansvar och verka för en arbetsmiljö där man prioriterar individens välmående (tex med flexibla arbetsscheman med effektiva åtgärder vid kortare tids sjukfrånvaro för att slippa merarbete vid återgång till arbetet etc). På kliniknivå kan man verka för en förbättrad interkollegial miljö med förbättrad teamkänsla, exempelvis genom att prioritera regelbundna läkarmöten, gemensam fika, röntgenrond samt varierande arbetsuppgifter. Vi bör även värna om våra ”kontrollmedel” för att förbättra våra möjligheter att styra och kontrollera vår arbetsdag. Listan över åtgärder kan självfallet göras lång utifrån olika arbetsplatsers behov – det viktigaste är att vi besitter medvetenhet och agerar förebyggande! Mikael Knutsson, NLF Ref. 1. Läkartidningen Nr 24-25 2006. s 1913 2. http://www.afaforsakring.se