EU-definition
advertisement

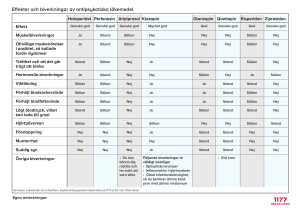
Farmakovigilans Läkemedelsrelaterade problem Eng: drug-related problem(s) Eva Wikström Jonsson Klinisk Farmakologi Vetenskapen och aktiviteterna relaterade till att identifiera, bedöma, förstå och motverka biverkningar eller andra läkemedelsrelaterade problem (WHO 2002) Läkemedelsrelaterade problem Biverkning – WHOs definition (Eng: adverse drug reaction) ”En händelse eller omständigheter som involverar läkemedelsbehandling som faktiskt eller potentiellt hindrar/interagerar med önskat hälsoutfall” PCNE classification V 4.00 Pharmaceutical Care Network Europe Foundation 2003. Citerat av SKL. ”A response to a drug which is noxious and unintended and which occurs at doses normally used in man for prophylaxis, diagnosis, or therapy of disease or for modification of physiologic function” Varje negativ och oönskad effekt av ett läkemedel som uppkommer vid användning av normala doser. EU-definition Skadlig och oavsedd reaktion på ett läkemedel 3 §. LVFS 2012:14 Innefattar även: biverkning: en skadlig och oavsedd reaktion på ett läkemedel • Överdosering (jmf med produktresumé) allvarlig biverkning: • Felanvändning (indikation, illegalt överkommet) • Missbruk • Medicineringsfel (förväxlingar, feladministrerat ) • Exponering i arbetet leder till döden livshotande nödvändiggör sjukhusvård eller förlängd sjukhusvård leder till bestående eller allvarlig aktivitetsbegränsning eller funktionsnedsättning medfödd missbildning eller defekt • Bristande effekt (spec. vacciner, antikonception) 1 Biverkningstyper Typ A (augmented) Typ B (bizarre) mekanism farmakodynamisk; farmakologisk effekt ej relaterad till farmakologiska effekter förutsebar ja nej dos-/konc.-beroende ja nej reversibilitet ofta frekvens vanlig ovanlig status vid registrering känd (ofta) okänd tidssamband tydligt fördröjning tidsförlopp toleransutveckling sensibilisering riskreduktion information, dosjustering utsättning, varning fokus patient-, behandlingsriktl. preparat-, DHCP-brev, tillbakadragning Biverkningar är vanliga! 5-10% av alla inläggningar på medicinklinik i Västvärlden kan relateras till någon form av läkemedelsbiverkan. 1. Typ A (augmented): muntorrhet – tricykliska antidepressiva yrsel – antihypertensiva läkemedel hypoglykemi – insulin, sulfonylurea blödning – warfarin m. fl. orala antikoagulantia 2. Typ B (bizarre): mukokutant syndrom rhabdomyolys – statiner leverskada – diklofenak agranulocytos - klozapin Allvarliga biverkningar av läkemedel är sällsynta Årlig risk att Nivå dö i Sverige Risk för biverkningar bland exponerade 1 Hjärt/kärlsjd 1/10 Exantem av antibiotika Cancer 1/100 Ventrikelerosion av NSAID * 3/4 av dessa är av typ A och skulle ofta kunna undvikas. Bilolycka 1/1000 P-pillertrombos Mord 1/10 000 Mjölksyraacidos av metformin * 1/4 är av typ B. Flygolycka 1/100 000 Stevens-Johnsons syndrom av antiepileptika Blixtnedslag 1/1000 000 Läkemedel som orsak till anafylaxi/angioödem? Exempel på biverkningar av olika typer ACE-hämmare – hämmar även nedbrytning av BK ASA/NSAID – bortfall av prod. av hämmande PG Penicilliner – IgE-medierat? Andra antibiotika – IgE-medierat? Rtg-kontrastmedel - ospecifik mastcellsaktivering Vacciner Lokalanestetika? (allergi mkt ovanlig, Berkun Y o a AAAI 2003;91:342-5) Lieberman P et al JACI 2005;115:S483-523 Varningsmärkning – glöm inte ATC-kod! …Rutinerna ska vidare säkerställa att patientjournalen innehåller en markering som ger en varning om att en patient har visat intolerans eller har en överkänslighet som innebär en allvarlig risk för patientens liv eller hälsa. Markeringen ska göras på ett sådant sätt att den är lätt att uppmärksamma. SOSFS 2008:14 2 Var finns information om kända biverkningar? Av myndigheten godkänd text för ett läkemedel finns i Summary of Product Characteristics (SPC – produktresumén), som går att nå via www.fass.se www.lakemedelsverket.se EMA (Europeiska läkemedelsverket) http://www.ema.europa.eu/ Varifrån kommer kunskapen om läkemedelsbiverkningar? Interventionsstudier Kliniska prövningar Observationsstudier Spontanrapportering av individuella fall När upptäcker vi biverkningarna? Begränsad information om läkemedel vid godkännandet Få exponerade Selekterad population exponerad Ålder Kön Komorbiditet Andra läkemedel Kort behandlings-/uppföljningstid Biverkningsfrekvens Antal exponerade 1:10 Mycket vanlig >1/10 30 Före registrering 1:100 Vanlig 1/10-1/100 300 Kliniska prövningar 1:1000 Mindre vanlig 1/100-1/1000 3000 1:10 000 Sällsynt 1/1000-1/10.000 30 000 1:100 000 Mycket sällsynt <1/10.000 1:1000 000 Okänt/ kan ej bedömas Observationsstudier Spontanrapportering (enskilda fall) 1:10 000 000 MJA 2004;181 (4):215-218 Vem ska rapportera ? LVFS 2012:14 Rapportering från hälso- och sjukvården 19 § Den som bedriver verksamhet inom hälso- och sjukvården ska snarast rapportera samtliga misstänkta biverkningar av läkemedel till Läkemedelsverket. Även misstänkta biverkningar som har samband med exponering i arbetet ska rapporteras. Rapporterna ska lämnas elektroniskt på av Läkemedelsverket anvisat sätt. Rapporterna kan även i undantagsfall lämnas på annat sätt. Även de eventuella ytterligare uppgifter som behövs för utvärderingen av biverkningsrapporterna ska på begäran tillhandahållas Läkemedelsverket. Läkare Tandläkare Sjuksköterskor 1 juli 2012 Apotekare / Farmaceuter ------------------------ Patienter/konsumenter? - egen rapportering från 2008, 3 Detta läkemedel är föremål för utökad övervakning. Märkning i bipacksedel och produktresumé fr. hösten -13 Läkemedel för vilka mer data kring ev. biverkningar behövs godkända efter 1/1-11 innehållande ny aktiv substans biologiska läkemedel; begränsad erfarenhet villkorligt godkännande; exceptionella förhållanden lm med beslut om ytterligare säkerhetsstudier efter godkännande www.lakemedelsverket.se Sambandsbedömning Tidssamband Farmakologisk mekanism Interaktion (övriga läkemedel) Utsättning - Återinsättning Fördelar med spontanrapportering Nackdelar med spontanrapportering Billigt - enkelt att administrera Omfattar alla läkemedel hela tiden Täcker hela populationer inklusive subgrupper Interfererar inte med förskrivningen Kan användas för vidare studier av allvarliga biverkningar, t.ex. av mekanismer Signalspaning kan snabbt fånga nya misstänkta biverkningar Vad leder rapportering till? Så här rapporterar du biverkningar I första hand ska du använda Läkemedelsverkets elektroniska rapporteringsformulär som nås via Läkemedelsverkets webbplats. Här hittar du allt du behöver veta om biverkningsrapportering: www.lakemedelsverket.se/rapportera Begränsad information för varje fall Svårt att fastställa kausalsamband Varierande rapportering Underrapportering Selektiv rapportering Kvantifiering svår-omöjlig Du kan även i undantagsfall använda en pappersblankett som du hittar på Läkemedelsverkets webbplats. Journalkopior och läkemedelslista kan med fördel bifogas. • Ökad kunskap om biverkningar. – Ändringar i SPC / FASS. – Information till hälso- och sjukvården och allmänheten. • Risk/nyttabedömning. – Begränsad användning. – Indragning av läkemedel. Bakåt Nästa HEM Biverkningsrapportering i praktiken 7 av 11 4 Typ B / Allmänt Exempel på indragna läkemedel Många läkemedel samtidigt: Cerivastatin (Lipobay®) Cisaprid (Prepulsid®) Nefazodon (Nefadar®) rhabdomyolys QT-förlängning, TdP hepatotoxicitet Rofecoxib (Vioxx®) kardiovaskulär risk 1. Ökar risken för biverkningar. • Antalet läkemedel är den viktigaste enskilda riskfaktorn för läkemedelsbiverkningar, och risken ökar exponentiellt med antalet preparat. 2. Ökar risken (exponentiellt) för att olika läkemedel ska påverka varandra (interagera) med ökad, minskad eller utebliven effekt som följd. 3. Minskar patientens följsamhet till ordination. Följsamheten sjunker drastiskt med antalet preparat. Källa: Äldres läkemedel. Fokusrapport 2005 Medicinskt programarbete Förskrivningskaskaden Biverkning misstolkas som åkomma ytterligare läkemedel Enkel läkemedelsgenomgång En vårdgivare ska erbjuda patienter >75 år och som är ordinerade >5 läkemedel en enkel läkemedelsgenomgång vid 1. besök hos läkare i öppen vård 2. inskrivning i sluten vård 3. påbörjad hemsjukvård och 4. inflyttning i särskilt boende 5. en gång per år i särskilt boende eller hemsjukvård Ska även erbjudas patienter med (misstanke om) läkemedelsrelaterade problem Polyfarmaci ” the prescription and administration of more medicines than are clinically indicated to a given patient ” (Shepherd 1998) Enkel läkemedelsgenomgång • vilka läkemedel är patienten ordinerad och varför • vilka av dessa läkemedel använder patienten • vilka övriga läkemedel använder patienten Läkaren ska kontrollera om läkemedelslistan är korrekt, samt göra en bedömning av om läkemedelsbehandlingen är ändamålsenlig och säker (SOSFS 2012:9) 5 Fördjupad läkemedelsgenomgång • Finns indikation för läkemedlet? • Värdera behandlingseffekten • Bedöma doseringen av läkemedlet i förhållande till patientens fysiologiska funktioner • Utvärdera om risken för biverkningar eller interaktioner är större än nyttan med läkemedlet • Värdera nyttan med läkemedlet i förhållande till patientens övriga läkemedel och behandlingar. …och fundera över eventuell underbehandling! Farmakokinetiska interaktioner - absorption Förskjutning av gastrointestinalt pH Kan påverka joniseringsgraden förändring av absorptionshastigheten ex: antacida, sekretionshämmare - ketokonazol ventrikelns tömningshastighet narkotiska läkemedel läkemedel med antikolinerga effekter Erytromycin, levodopa (syra-instabila) Komplexbindning Antacida, kalcium (obs! mjölk) Läkemedelsinteraktion Oväntad för stark eller för svag effekt p.g.a. kombination av minst två läkemedel Farmakokinetisk: ” vad kroppen gör med läkemedlet” koncentration(erna) förändras Farmakodynamisk: ”vad läkemedlet gör med kroppen” påverkar effekten vid målorganet, t.ex. via receptorer eller 2nd messengers Farmakokinetiska interaktioner – Absorption Adsorption Kolestyramin sura läkemedel, ex. : digoxin, kumarinderivat, tyroxin, pravastatin, Påverkan på tarmflora Antibiotika (erytromycin, tetracykliner) – P-piller? Toxiska effekter på tarmslemhinnan Vissa cytostatika Hämning/induktion av transportproteinet Pglykoprotein (”PGP”) järn, tetracykliner, kinoloner, Levaxin Farmakokinetiska interaktioner - plasmaproteinbindning Ett läkemedels effekt beror av fri P-konc. av lm. Bortträngning/”displacement” Kompensationsmekanismer: fri fraktion clearance konstant fri konc. Klinisk betydelse bristfälligt dokumenterad Observandum vid Läkemedel med snäv terapeutisk bredd Liten fri fraktion (sura läkemedel m. hög albuminbindning) Liten distributionsvolym Farmakokinetiska interaktioner - metabolism Bäst dokumenterat för oxidativa processer som katalyseras av cytokrom P450-systemet Individuell variation Interaktioner Omgivningsfaktorer Monogen kontroll (polymorfism) CYP 2D6 (7 % i Europa långsamma, ex: TCA, många SSRI, flera betablockerare) CYP 2C9 (1 % av svenskarna långsamma:warfarin) CYP 2C19 (3 % av svenskarna långsamma. ex. diazepam) Ex: fenytoin och valproat 6 Hämning Enzymhämmare, t.ex. Läkemedel Inaktiv metabolit Ökad effekt Läkemedel Aktiv metabolit Effekt Läkemedel Metabolit Alternativ metabolit ”Prodrug” Aktiv substans Ciprofloxacin (CYP 1A2) – teofyllin Erytromycin; Flu-, itra-, ketokonazol, grapefruktjuice; (CYP 3A4) – warfarin, terfenadin, calciumantag, antivirala, immunsupprimerande Fluoxetin (2C9, 2C19, 2D6) Paroxetin (2D6) Minskad Toxicitet Ingen Effekt Induktion Inducerare, ofta 2-3 v till maximal effekt Läkemedel Inaktiv metabolit Ingen/minska deffekt Läkemedel Aktiv metabolit Effekt Läkemedel Metabolit Alternativ metabolit ”Prodrug” Aktiv substans Ökad Toxicitet Fenobarbital- fenemal (2B) Dexametason Karbamazepin - Tegretol Rifampicin – Rifadin t.ex. (3A4) Johannesört Kolgrillad mat Tobaksrök (1A2) Kroniskt alkoholintag (2E1) Ökad Effekt Rökning Farmakokinetiska interaktioner - Utsöndring Inducerar CYP1A2 Detta leder till ökat clearance för flera läkemedel, t.ex. klozapin, olanzapin och koffein Beror på ämnen i röken, gäller ej snusare P-glykoprotein (transportprotein) Skydd mot främmande substanser, finns bl.a. i GIkanalen, gallgångar, njurtubuli, BBB och placenta ”Efflux-pump” – kastar ut ämnen från cellerna Hämmas av t.ex. verapamil (Isoptin), grapefruktjuice höjd digoxinnivå Induceras av t.ex. rifampicin, johannesört sänkt digoxinnivå 41 Rätt dos 7 Farmakokinetiska interaktioner - Utsöndring Renal utsöndring: Spironolakton tubulär sekretion av digoxin Probenecid tubulär sekretion av penicillin salicylater – tubulär sekretion av metotrexat NSAID – litium, metotrexat m.fl. TDM -Therapeutic Drug Monitoring Läkemedelsanalys för terapikontroll När av intresse? • smalt terapeutiskt fönster • stor interindividuell variation i läkemedlets omsättning • kliniska metoder för utvärdering av effekt/biverkningar saknas • terapisvikt kan inte tolereras ex. immunosuppression efter transplantation • complianceproblem utsöndring p.g.a hämmad PGE2 syntes ledande till minskat renalt blodflöde och sänkt GFR TDM - förutsättningar Terapeutiskt intervall Vedertaget terapeutiskt konc. intervall fastställt samband mellan S-konc & effekt / biverkningar Koncentrationsområde inom vilket god klinisk effekt och acceptabla biverkningar kan förväntas TDM - Vilka läkemedelsgrupper? • • • • • • • • • • aminoglykosider och vankomycin hjärtfarmaka: digoxin immunosuppressiva: cyklosporin, takrolimus cytostatika antiepileptika: fenytoin, karbamazepin, valproat… antipsykotika inkl. litium antidepressiva teofyllin HIV-läkemedel NOAK Provet taget vid koncentrationsjämvikt Nås efter 4-5 halveringstider Provet taget som ”dalvärde” Precis före nästa dos Detta ska framgå av remissen: Aktuellt läkemedel och dosering Frågeställning När inleddes behandlingen eller ändrades dosen? Tidpunkt för senaste dos Tidpunkt för provtagning Bra att ha med på remissen: Effekt/biverkningar? Andra läkemedel Vikt, S-kreatinin, ev. rökning 8 Analys vid misstänkt läkemedelsintoxikation • • • • • Interaktionssökningar www.janusinfo.se Janusmed interaktioner och riskprofil Paracetamol - antidotbehandling Digoxin - antikroppar kan ges Teofyllin – dialys Antiepileptika I övrigt sällan skäl till läkemedelsanalys - men ta gärna ett urinprov! interaktionsklassificering A-D A - saknar klinisk betydelse B - klinisk betydelse okänd/varierar C - kliniskt betydelsefull interaktion som kan hanteras (exv. dosjustering) D - kliniskt betydelsefull interaktion som bör undvikas Farmakodynamiska interaktioner Antikolinerga biverkningar Antipsykotika (fentiaziner): perfenazin (Trilafon), proklorperazin (Stemetil) Atypiska antipsykotika:. klozapin (Leponex), olanzapin (Zyprexa) Tricykliska antidepressiva: amitriptylin (Tryptizol), klomipramin (Anafranil) Antihistaminer: klemastin (Tavegyl), hydroxizin (Atarax), prometazin (Lergigan) Farmakodynamiska interaktioner GI-blödning & ulceration Cytostatika o. likn. Fluorouracil, metotrexat m.fl. ASA, NSAID Immunsuppresiva medel: Kortikosteroider, t.ex. Farmakodynamiska interaktioner Ökad blödningsrisk ASA NSAID Warfarin NOAK SSRI 9 K-vitamin Farmakodynamiska interaktioner Läkemedel som kan ge hypotension Warfarin verkar genom att minska bildningen av aktivt Kvitamin, som behövs för syntesen av koagulationsfaktorer Tillförsel av K-vitamin (spenat, broccoli etc.) motverkar warfarins effekt Antidepressiva Nitrater Antihypertensiva Antipsykotika Antiparkinson-medel 55 Rätt dos Tänk läkemedel vid ”de fyra F:en”: Farmakodynamiska interaktioner Försämrat allmäntillstånd Förändrade fysiologiska värden Förvirring Fall Digoxin- hypokalemi/hyperkalcemi ökad risk för digitalis-intox Hyperkalemi: ACE-hämmare - kaliumsparande diuretika Hypoglykemi: Alkohol – p.o. antidiabetika diuretisk, blodtryckssänkande effekt: NSAID - diuretika, -blockerare,ACE-hämmare Läkemedel med hög risk vid nedsatt njurfunktion aciklovir, valaciklovir – antivirala mot herpes aminogykosider - antibakteriellt atenolol – kardioselektiv betablockerare digoxin - hjärtglykosid flukonazol - antimykotika litium – vid t.ex. bipolaritet metformin – p.o. antidiabetika metotrexat NSAID sotalol - antiarrytmika Läkarens roll i läkemedelssäkerhetsarbetet Behandlingsnytta > behandlingsrisk Individualisera läkemedelsbehandlingen Lägsta effektiva dos Tydliga instruktioner och ordinationer Monitorera effekter och biverkningar och ev. konc. Ompröva behandlingen regelbundet Rapportera misstänkta biverkningar Informationsöverföring i vårdkedjan 10 Läkemedelsberättelsen • vilka ordinationer har ändrats • vilka andra åtgärder rörande läkemedelsbehandlingen har vidtagits • orsakerna till de vidtagna åtgärderna i journalen även • målen för läkemedelsbehandlingen • när ska uppföljningen av behandlingen göras • vilken vårdgivare eller vårdenhet ska ansvara för uppföljningen 11