delegering av arbetsuppgifter inom hälso
advertisement

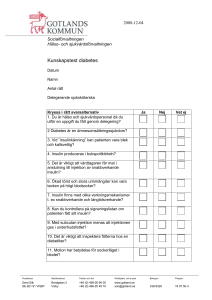
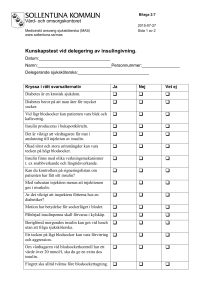
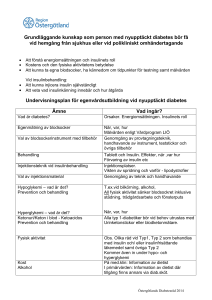
INSULINDELEGERING KUNSKAP ANSVAR TRYGGHET 1 INNEHÅLLSFÖRTECKNING Delegering av uppgifter inom hälso- och sjukvård 3 Patientsäkerhetslagen 2010:659 4 Diabetes - insulinbehandling - förvaring - mäta blodsocker - injektionsteknik - lågt blodsocker - hypoglykemi - högt blodsocker - hyperglykemi 5 7 8 8 11 13 - omvårdnad av fötter på patienter med diabetes 14 Kunskapsfördjupning 16 Referenslista 16 2 DELEGERING AV ARBETSUPPGIFTER INOM HÄLSO-OCH SJUKVÅRD (SOSF 1997:14) Delegering kan endast ges för enstaka arbetsuppgifter och dessa ska vara tydligt specificerade Delegering är alltid personlig Beslut om delegering kan gälla för enstaka tillfälle eller begränsad tid, högst ett år. Delegering av arbetsuppgift får inte ske mot någons vilja Undantag: Akut nödsituation då det kan bli nödvändigt att beordra någon att utföra viss arbetsuppgift. Betraktas inte som delegering. Delegeringen ska vara skriftlig Den som delegerar (ssk) Du som tar emot delegering (omvårdnadspersonal) - har formell kompetens genom utbildning och/eller legitimering - har reell kompetens via praktisk yrkeserfarenhet - måste förvissa sig om att den som delegeras kan utföra arbetsuppgiften/uppgifterna - måste innan delegering meddela den som delegerar om du anser dig sakna kunskap för att utföra delegerade arbetsuppgifter - ansvarar för sitt beslut om delegering - ansvarar för ditt sätt att utföra arbetsuppgifterna - kan när som helst återkalla sitt beslut om delegering - får inte vidaredelegera en arbetsuppgift - omfattas av ” Patientsäkerhetslagen - omfattas av Patientsäkerhetslagen SFS 2010:659 SFS 2010:659 Uppföljning av delegering med samtal och kunskapstest utföras fortlöpande. Delegering upphör att gälla när den som mottagit delegering eller den som delegerat lämnar sin befattning 3 Patientsäkerhetslagen 2010:659 Lagen omfattar i princip alla som arbetar i offentlig och privat hälso- och sjukvård och som medverkar i vård av patienter. Lagen anger samhällets krav på hälso- och sjukvårdspersonal. Man är skyldig att: Utföra arbetet enligt vetenskaplig och beprövad erfarenhet. Ge patienten sakkunnig och omsorgsfull vård. Visa patienten omtanke och respekt. Avliden patient ska behandlas med respekt och de anhöriga med hänsyn och omtanke. Ge patienten individuellt anpassad information om hälsotillstånd och olika behandlingsmetoder. Följa Offentlighets- och sekretesslagen SFS 2009:400 bestämmelser. Uppgifter om patientens hälsotillstånd eller andra personliga förhållanden är sekretessbelagda. Rapportera om patienten drabbats av eller utsatts för risk att drabbas av allvarlig skada eller sjukdom. Särskilda blanketter för avvikelserapportering finns på varje enhet. Du ansvarar själv för hur du sköter dina arbetsuppgifter. För alla personalkategorier gäller: Om man som hälso- och sjukvårdspersonal gör ett allvarligt fel kan detta anmälas enligt bestämmelserna i Patientsäkerhetslagen SFS 2010:659. 4 DIABETES Vad är diabetes? Diabetes är en kronisk sjukdom som gör att sockerhalten i blodet är för hög. Diabetes orsakas av brist på hormonet insulin eller av att insulinet inte ger full effekt. Insulin bildas i bukspottkörteln och behövs för att transportera blodsockret till kroppens celler. Sockerhalten mäts genom ett blodprov, sockret i plasma = P- Glukos. Normalvärde för P- Glukos är 5-7mmol/l. Orsaker till diabetes: Den egna insulinproduktionen har helt upphört – Diabetes typ 1 Den egna insulinproduktionen är otillräcklig – Diabetes typ 2 Den egna insulinproduktionen är otillräcklig, i kombination med minskad känslighet för insulin – insulinresistens – Diabetes typ 2 Insulinets funktioner: Insulinet sänker blodsockernivån i blodet. Man kan likna insulin vid en nyckel som öppnar en dörr i cellväggen så att sockermolekylerna kan passera in i cellen. Utan insulin blir sockret kvar i blodet i onormalt hög halt. Energin går outnyttjad ut med urinen. Vid brist på insulin bryts kroppsfettet ner och omvandlas till ketonkroppar (”syror”). Risk föreligger då för sockerkoma. Insulin ökar upptaget av protein i musklerna - viktigt för uppbyggnaden Insulin bidrar till sårläkning Insulin bygger upp energiförråd i form av glykogen i levern 5 6 Typ 1 = brist på insulin Typ 1 diabetes, börjar oftast under barn- och ungdomsåren och beror på att antikroppar förstör cellerna som tillverkar insulin. Finns med hela livet. Behandling är alltid insulin. Typ 2 = minskad insulinproduktion och/eller minskad insulinkänslighet Typ 2 diabetes, som oftast bryter ut i vuxen ålder och orsakas av att man inte har förmåga att producera tillräckligt med insulin. Insulinresistens betyder att kroppens känslighet för insulin är nedsatt så att det tillgängliga insulinet inte kan tas upp av vävnaderna. Behandling är kost, motion, tabletter och /eller insulin. När blodsockret inte kan hållas på normalnivå med kost och motion är det dags att börja med tabletter för personer med diabetes typ 2. INSULINBEHANDLING Insulin ordineras och doseras i enheter (E) Det finns olika sorters insulin som verkar på olika sätt. Måltidsinsulin – direktverkand, tas i direkt anslutning till måltid Blandinsulin – en blandning av direktverkande insulin och meddellångverkande insulin Basinsulin – meddellångverkande eller långverkande insulin Förvaring av insulin: Insulin förvaras i kylskåp, dvs mörkt och kallt. Insulinet som används förvaras i rumstemperatur. Hållbarheten för öppnad penna eller flaska är 4 veckor. Insulin som varit fryst eller utsatts för direkt solljus/kraftig värme skall kasseras. 7 Mäta blodsocker: Rent finger- tvättad med vatten är tillräckligt Långfinger eller ringfinger i första hand Stick på utsidan - undvik fingerblomman Torka av första droppen blod Blodsocker mäts då patienten inte mår bra eller enligt ordination INJEKTIONSTEKNIK Insulin ges som subcutan injektion som regel i buken eller låret. Insulinet sugs upp snabbare från buk än från lår. En tumregel är att snabb- och blandinsulin ges i buken, medan långverkande insulin ges i låret. Förbered injektionen: Kontrollera att det finns nog med insulin i pennan Vippa pennan fram och tillbaka 20 gånger (om grumligt) Tvätta händerna och ta på dig handskar Skruva på kanylen. OBS! Rätt längd! Om du tar en ny penna – vrid fram ett par enheter och spruta ut med kanylen riktad rakt uppåt. Dels sprutar man bort luftbubblan som kan finnas, dels blir det en kontroll att den nya pennan fungerar Sätt ihop pennan till nolläge och kolla att den är tömd Kontrollera ordinationen på dosreceptet/läkemedelslistan Skruva fram till rätt antal enheter. Blev det fel? Skruva i så fall baklänges till nolläge och börja om igen Ta isär pennan, ta bort kanylskyddet Observera att på vissa pennor är dosen förinställd och ska inte skruvas fram. Försäkra dig om att du kan pennan innan du tar emot delegering. 8 Injektion i buk och lår: Lyft upp ett hudveck – håll kvar under hela injektionen Stick in kanylen i 45 graders vinkel och injicera Håll kvar kanylen och vänta 10 sek innan kanylen dras ut. På så sätt undviker man läckage. Flytta injektionsstället några cm från gång till gång för att undvika att fettkuddar bildas. Injicera aldrig genom kläderna. Kanylen kan skadas och man har mindre möjlighet att kontrollera var injektionen hamnar. Släng förbrukad kanyl i burk för ”stickande, skärande”. Ett bra alternativ är också ”Safeclip”, som diabetiker gratis får hämta på apotek. Det är en liten dosa för kanylspetsar. Tar mycket mindre plats ex i patientens hem än den stora kanylburken. Signera given dos omedelbart efter injektionen. Viktigt: Det skall finnas en tydlig ordination på aktuellt dosrecept/läkemedelslista Ta ny kanyl vid varje injektionstillfälle. Signeringslistan skall finnas vid insulinpennan. Tänk på risk för dubbeldosering: Kontrollera signeringslistan innan injektionen och signera direkt efter given dos! 9 Att leva med diabetes innebär ett livslångt balanserande mellan kost och motion. Vid obalans uppstår: Lågt blodsocker – hypoglykemi Högt blodsocker- hyperglykemi 10 LÅGT BLODSOCKER - HYPOGLYKEMI ”Insulinkänning, insulinkoma” Orsaker: hoppat över maten för mycket insulin alkohol försenad måltid ökning av normal fysisk aktivitet kräkningar Symtom: Snabb utveckling. Uppträder som regel vid värden < 4 mmol/l. Patienter som haft diabetes i många år känner ibland inte av symtomen och kan plötsligt bli medvetslösa. svettningar, darrningar och hjärtklappning blekhet, kallsvettig hunger oro och ängslan sänkt uppmärksamhet, sluddrigt tal förvirring, minnesstörningar irritabilitet, aggression synstörning kramper koma Symtomen kan variera mycket och ta sig oväntade uttryck Äldre är ofta mer känsliga för låga blodsockervärden, och deras symtom kan vara atypiska. Tänk på att alla patienter inte kan förmedla sina symtom på ett tydligt sätt. 11 Om en känd insulin- eller tablettbehandlad diabetiker har ett P-glucosvärde < 5mmol/l ska man reagera: Mår vårdtagaren bra och är opåverkad? Ta ett nytt blodsocker. Fortfarande lågt? Kontakta sjuksköterska i tjänst. Visar vårdtagaren symtom på lågt blodsocker? GÖR SÅ HÄR: 1. Fyra druvsockertabletter eller sockerbitar eller juice eller mjölk eller annat sött som finns till hands, om patienten är vaken. Upprepa v.b efter 10 min. 2. Tvinga aldrig i en medvetslös dryck. Istället kan man ta honung eller sirap och lägga under överläppen. Eller en krossad sockerbit. 3. Kontakta ansvarig sjuksköterska 4. Kontrollera blodsocker 5. Stanna kvar tills vårdtagaren mår bra. Observera att blodsockret inte stiger snabbare för att patienten äter mer! Tänk också på att effekten av enstaka sockerbitar snabbt klingar av. Ge även mer långverkande kolhydrat, t.ex. smörgås. På så sätt undviker man risk för ny hypoglykemi. Om en diabetiker beter sig egendomligt är det alltid motiverat att ta ett blodsocker! 12 HÖGT BLODSOCKER - HYPERGLYKEMI Diabeteskoma, sockerkoma, ketonuri Utvecklas långsamt - någon till några dagar Orsaker: för lite insulin infektion, feber felaktig kost stress Symtom: kraftigt ökad törst ökad urinmängd slöhet, aptitlöshet Behandling: kontakta ansvarig sjuksköterska kontrollera blodsocker fysisk aktivitet Det finns inget som ökar insulinkänsligheten så mycket som muskelarbete. Varje möjlighet att röra på någon kroppsdel är av stor vikt, eftersom den ökade insulinkänsligheten underlättar sockertransporten in i cellerna och gör att blodsockret sjunker. AKUT bedömning av läkare vid magsmärtor, illamående, kräkningar djupandning - acetonlukt sänkt medvetandenivå hyperventilation hög feber svag puls, sjunkande blodtryck, cyanos, perifer kyla Vid oklara symtom är det alltid motiverat att ta ett blodsocker. Men det är aldrig bråttom med en patient som mår bra! 13 Omvårdnad av fötter på patienter med diabetes Personal som sköter äldre patienter med diabetes spelar en oerhört viktig roll i vårdkedjan och kan med relativt enkla åtgärder göra mycket stor nytta. Äldreomsorgens uppgifter: ”Titta” på fötter och skor regelbundet. För små skor? Tryckmärken någonstans på foten? Reagera och rapportera förändringar till PAS. Hjälpa patienten/vårdtagaren med rena, torra strumpor på rena, torra fötter. Smörja torr hud. Vid behov hjälpa patienten/vårdtagaren beställa fotvård. Underbensödem? Reagera och rapportera förändringar till PAS. Sår? Rapportera till PAS. Patienter/vårdtagare med diabetes har en långsammare sårläkningsprocess än friska. En så bra blodsockernivå som möjligt eftersträvas för att underlätta sårläkningen vid t.ex. fotsår. Samtidigt behöver kosten innehålla tillräckligt med energi och näring. Extra energi- och proteinrik mat kan vara nödvändigt. En individuell bedömning görs av PAS. Under pågående infektion ökar insulinkänsligheten och insulindosen kan tillfälligt behöva ökas. När infektionen är över kan insulinmängden successivt minskas till normal nivå. Vid tablettbehandlad diabetes kan insulin behövas tillfälligt under en infektion. 14 TÄNK PÅ PATIENTENS SÄKERHET Frågor ? Funderingar ? Osäkerhet ? Felaktighet ? Fråga, fråga och fråga igen kollegor eller sjuksköterska så att du känner dig säker och kan garantera patienten säker vård I hälso-och sjukvårdshandboken på intranätet hittar du mer information om rutinerna för hälso- och sjukvård. 15 Kunskapsfördjupning: http://diabeteshandboken.se/ http://www.smittskyddsinstitutet.se/ http://www.socialstyrelsen.se/ http://www.vårdhandboken.se/ REFERENS Bryntesson, A-C., Svensson , C., Gustafsson, A. (2007). Ett utbildningskompendium från Trandareds kommundel. Hämtad 4 maj 2010 från sidan www.boras.se Ericson E., Ericson, T. (2006). Medicinska sjukdomar. Polen: Studentlitterur. Hanås, P. (2007). Diabetes. Föreläsning/ppt presentation från 2007-04-17. Högskolan Väst. Sjukvårdsrådgivningen. (2010-01-19). Diabetes. Hämtad 25 mars 2010 från sidan www.1177.se Bild 5-7 (Diabetes). Hämtad från Föreläsning/ppt presentation från 2007-04-17. Högskolan Väst. reviderad 110428 Carina Andersson MAS 16