Multiresistenta bakterier en enkel resa till Eländet
advertisement

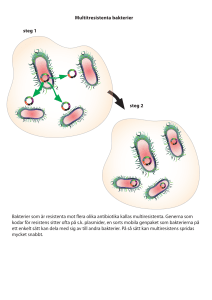
Multiresistenta bakterier en enkel resa till Eländet November 2011 Gunnar Kahlmeter Klinisk mikrobiologi Landstinget Kronoberg ECDC, Czech ministerial conferance, Prague Maj 2009 Normalflora - bakterier • Näsa – Staphylococcus aureus (30 – 50 % av vuxna), KNS • 50 % av dessa har S.aureus på händerna i ett godtyckligt valt ögonblick • Svalg – S.aureus, S.pyogenes (GAS), Anaeroba bakterier • Hud – S.aureus, P.acnes, KNS m fl – Transient hudflora: främmande S.aureus, E.coli, Enterokocker, Klebsiella, Acinetobacter, luftvägsvirus, gastroenteritvirus m fl • Perineum – S.aureus, Tarmbakterier, P.acnes • Tarm – S.aureus, Tarmbakterier Varför ökar antibiotikaresistens? 1. Anrikning av resistenta bakterier i bakteriepopulationer genom närvaro (bruk och missbruk) av antibiotika (= selektion) Varför ökar antibiotikaresistens? 1. Anrikning av resistenta bakterier i bakteriepopulationer genom närvaro (bruk och missbruk) av antibiotika (= selektion) 2. Spridning av resistensgener mellan bakterier Varför ökar antibiotikaresistens? 1. Anrikning av resistenta bakterier i bakteriepopulationer genom närvaro (bruk och missbruk) av antibiotika (= selektion) 2. Spridning av resistensgener mellan bakterier 3. Spridning av resistenta bakterier mellan människor och mellan människor och övrig miljö. Varför ökar antibiotikaresistens? 1. Anrikning av resistenta bakterier i bakteriepopulationer genom närvaro (bruk och missbruk) av antibiotika (= selektion) 2. Spridning av resistensgener mellan bakterier 3. Spridning av resistenta bakterier mellan människor och mellan människor och övrig miljö. 4. Epidemier – epidemier och pandemier med antibiotikaresistenta bakterier under hela perioden 1960 – 2007 Resistensutveckling Resistensutveckling Selektion Mängd och typ av antibiotika i miljön Smitta Miljö, förekomst, smittvägar, beteende och mottaglighet. Hattstugans dagis Bakterier smittar! …oavsett om de är resistenta eller ej! Miljön Selektion OCH Smitta • • • • • • • • IVA, KIVA, THIVA, NIVA, Neonatal Sjukhuset SÄBO, Äldreboendet Dagis Grisfarm, kycklingfarm Tunnelbanan Skola Mitt hus i skogsbrynet +++/+++ ++/++ +/++ +/++ (+)+/++ -/++ -/+ -/- Miljön Selektion + Smitta Samhällets organisation • Dagis, skola • Äldreboenden • Djurhållning • Människors beteende (matvanor, bevattning, religion) Sjukvårdens organisation • allmän standard, hur vi bygger (enkel-/flerbäddsrum, avstånd mellan sängar). • isoleringsmöjligheter. • bemanning, beläggning. • basala hygienrutiner. Number of Hospitals Hospitals affected by EMRSA-3, EMRSA-15, or EMRSA-16 150 EMRSA-15 125 EMRSA-16 100 75 50 25 EMRSA-3 0 1993 1994 1995 Year PHLS Communicable Disease Report 1997; 7 (22): 191 1996 1997 half year Farrington et al Q J Med 1998; 91: 539-548 2001 - 2 2001 - 1 2000 - 2 2000 - 1 1999 - 2 1999 - 1 1998 - 2 1998 - 1 1997 - 2 1997 - 1 1996 - 2 1996 - 1 1995 - 2 1995 - 1 1994 - 2 1994 - 1 1993 - 2 1993 - 1 1992 - 2 1992 - 1 1991 - 2 1991 - 1 300 1990 - 2 1990 - 1 New patient isolates Addenbrooke’s hospital 1990 – MRSA control by containment……and the breakdown. 800 700 600 500 400 EMRSA-16 200 100 0 (Sweden) Data from EARSS (UK) MRSA 2009 EARS-NET, ECDC Prevalence of MRSA among 422 emergency units across USA. SSTI. Emergency dept, severe SSTI: MRSA 59% (97% USA300) 7/13 7/13(54%) (54%) S. aureus isolated from 320 of 422 pts 11/28 11/28(39%) (39%) 4/20 4/20(20%) (20%) 32/58 32/58(55%) (55%) 24/47 24/47(51%) (51%) 43/58(74%) 43/58(74%) 26/42 26/42(62%) (62%) 18/30 18/30(60%) (60%) 17/25 17/25(68%) (68%) 23/32 23/32(72%) (72%) 46/69 46/69(67%) (67%) Moran GJ et al. N Engl J Med 2006;355:666-74. 2009 1480 2008 1304 2007 1129 Inhemsk smitta > importerad smitta 2010 1584 MRSA Var skedde smittan? Samhällssmitta > Sjukvårdssmitta Kunde man gjort nåt i England ? • färre människor per kvadratmeter • bättre ekonomi • annan sjukvårdsstruktur o kultur • reagerat tidigare • fler isoleringsrum • fler hygiensköterskor I England där många läkare länge burit slips i vardagsarbetet är den senaste slogan: Gynekologer har alltid föredragit fluga framför slips – fråga dem varför! Enterokocker med vankomycinresistens Svensk VRE-epidemi Epidemic curve for clonal spread of health-care related domestic Enterococcus faecium with vanB in eight Swedish counties 2007-2008. Data from SMI, Sweden Stockholm Västmanland Halland Uppsala Värmland Västerbotten 40 Huddinge Västerås Halland 35 30 25 20 15 10 5 0 2007 2008 Skåne Västra Götaland Swedish AMR Surveillance E. coli from urine %R 35 1996 1997 30,1 30 1998 nt 1999 25 2000 nt 2001 20,3 20 13,3 15 2002 2003 2004 2005 2006 10 5 1,9 3,5 1,8 2007 2008 2009 0 Ampicillin Mecillinam Cefadroxil Nitrofurantoin Nalidixic acid Trimethoprim NDM 1 PDR MDR KPC …tarmbakterier med allt fler ESBL MBL IMP resistensmekanismer och ökande multiresistens. AmpC E.coli, Klebsiella, Pseudomonas, Acinetobacter, Salmonella, Shigella, m fl VRE VIM XDR XDRTB ESBL 2002 ESBL 2008 CTX-M clusters CTX-M-1 Endemicity Sporadic reports CTX-M-2 CTX-M-3,15 CTX-M-8 CTX-M-9 CTX-M-2,4,5 CTX-M-9 CTX-M-25 CTX-M-3,15 CTX-M-3,15 CTX-M-9,16 CTX-M-3,15 CTX-M-9,14,17,18 CTX-M-2 CTX-M-1,3,15 CTX-M-15 CTX-M-40 CTX-M-3,15 CTX-M-26 CTX-M-1,15,32 CTX-M-4,6 CTX-M-14 CTX-M-15 CTX-M-9,14 CTX-M-1,10,15,32 CTX-M-2 CTX-M-1,15,32 CTX-M-1,3,15,33 CTX-M-2 CTX-M-2, 5 CTX-M-1,3,10,15 CTX-M-9,14,18,19,20,21 Cantón, Novais, Valverde, Machado, Peixe, Baquero, Coque. Clin Microbiol Infect 2007; (in press) ESBL, AmpC, KPC, MBL E.coli, Klebsiella pneumoniae, Pseudomonas • ESBL – enzym som ger resistens mot penicilliner o cefalosporiner – – – – Uppsala – K.pneumoniae med ESBL och multi-R Kristianstad – E.coli med ESBL och multi-R Västerås, Göteborg, Växjö, Sundsvall… – ESBL och multi-R M fl m fl m fl • KPC och MBL – enzym som ger resistens mot penicilliner, cefalosporiner och karbapenemer – – – – USA´s östkust (transplantationsavdelningar) Grekland, Israel: större epidemier Endemiskt i alla europeiska länder 2010 Utveckling och spridning som för ESBL att vänta IMP VIM SPM-1 (1992) (1999) (2002) GIM-1 (2004) SIM-1 (2005) AIM-1 (2008) KHM-1 (2008) NDM-1 (2008) DIM-1 (2009) Resultat (Lena Nilsson & Magnus Hermann 2010 (to be published): Totalt analyserades 578 fecesprover avseende ESBL. Siffror inom parentes anger antal prov där mikroorganism med förekomst av ESBL påvisades. Prov för: Allmän fecesodling Fecesodling Livsmedelsarbete C. difficileprov Rotavirus Tropikmedicinsk us EHEC Totalt april 2008 25 (1) 25 (2) 25 (0) - - - 75 aug-sept 2008 25 (3) 25 (2) 25 (0) 25 (0) 25 (3) 25 (1) 150 nov 2008 25 (2) 25 (2) 25 (0) - - - 75 jan-feb 2009 26 (2) 26 (3) 26 (1) - - - 78 feb-apr 2010 100 (6) 100 (14) - - - - 200 201 (14) 201 (23) 101 (1) 25 (0) 25 (3) 25 (1) 578 79/201 201/201 4/101 1/25 3/25 3/25 291/578 Totalt Utlandsvistelse enligt remiss - innebär att ESBL-analys ej utfördes I de analyserade proverna påvisades ESBL i 42 prover – dvs ESBL förekom i drygt 7%. I prover där remissen angav ”utlandsvistelse” var drygt 14% positiva. Av analyserna med påvisad ESBL-förekomst var 39 st E.coli och 1st Klebsiella pneumoniae (Serbien). I 2 av analyserna påvisades både E.coli och K.pneumoniae (Kina, Thailand). Multi-resistance in E. coli , humans 15% 12.1% 10.4% 12.1% 12.0% 6.4% 6.2% 12.4% 10.8% 8.8% 10% 7.8% 5% 3.1% 3.5% 4.1% 0.6% 0.8% 1.1% 2002 2003 2004 4.7% 5.5% 1.7% 1.7% 2005 2006 2.2% 2.9% 6.7% 3.4% 0% 2007 2008 2009 R to 2 antimicrobial classes R to 3 antimicrobial classes R to 4 antimicrobial classes Combined resistance (R) of Escherichia coli to aminopenicillins, third generation cephalosporins, fluoroquinolones and aminoglycosides. EARSS/EARS‐Net 2002‐2009 (22 countries/198 labs). Data: EARSS / EARS-Net. Analysis: Carlo Gagliotti MRSA, VRE och ESBL i Sverige Antal fall per 100 000 invånare SMI 2010-11-18 Resistance to anti-tubercular drugs: MDR-TB among new TB cases 1994-2007 5.3 % of all TB cases are MDR-TB | XDR-TB present in 45 countries | 489,000 new MDR-TB cases in 2006 | Up to 22% of MDR-TB are XDR-TB in the former Soviet Union | Source: Global Project on Anti-Tuberculosis Drug Resistance Surveillance, WHO, 2008 and Anti-Tuberculosis Drug Resistance in the World, Volume 4, WHO, 2008 Source: Anti-tuberculosis drug resistance in the world, Volume 4, 2008 Konsekvenser av resistensutveckling Empirisk antibiotikabehandling misslyckas ..och adekvat terapi fördröjs Ökad sjukdomsbörda och mortalitet Längre behandlingsoch vårdtider Smala, skonsamma och Huvuden rullar! billiga medel överges till fördel för breda potenta Verksamheter tvingas upphöra och dyra medel ! Kostnaden för antibiotikabehandling ökar! Nya kostnader för vårdens organisation Medicinska behandlingar ifrågasättas - etik - rationalitet - ekonomi Driver resistens! Påverkar patientens val av vård! Appropriate early antibiotic therapy reduces mortality rates in patients with bloodstream infection Mortality (%) 35 30 RR = relative risk of death RR = 3.18 RR = 2.46 25 20 15 10 RR = 1.0 5 65/620 8/31 3/9 0 Appropriate therapy Appropriate therapy Inappropriate therapy at all timepoints only after susceptibility at all timepoints determined Weinstein et al. Clin Infect Dis 1997;24:584–602 Antibiotikaresistens kostar…lidande, död och pengar! Sepsis • S.aureus (EJ MRSA) • MRSA 30d mortalitet (alla orsaker) 1415 (75.9) 17.7 % 450 (24.1) 30.0 % Behandling • Pen, cef, karb. • Vankomycin • Ingen 1151 (61.7) 13.9 % 518 (27.8) 25.7 % 73 (3.9) 76.7 % John Turnidge and Despina Kotsanas, on behalf of the Australia New Zealand Cooperative on Outcomes in Staphylococcal Sepsis (ANZCOSS, 2008). Finns det något ljus i tunneln? Den ena strategin efter den andra synes misslyckas! • Kommer det NYA antibiotika? • Kan vi minska bruk och missbruk av antibiotika? • Kan antibiotikaresistens vändas? • Kan vi stoppa spridningen av resistenta bakterier i befolkningen? • Kan vi stoppa spridningen av resistenta bakterier inom vård och omsorg? ”Bad bugs need new drugs” The changes in antibiotic research as shown by patent publications Långt ….bortom horisonten • Nya vacciner ?? • Nya strategier för antibakteriell behandling ?? – Virulenshämmare (kapselinhibitorer, toxinhämmare, enzymhämmare mm) – Nya blockerare/hämmare av resistensmekanismer – Bakterie-virus (fager, fagterapi) • ”Sånt som vi inte ens tänkt på….” !! Den ena strategin efter den andra synes misslyckas! • Kommer det NYA antibiotika? • Kan vi minska bruk och missbruk av antibiotika? • Kan antibiotikaresistens vändas? • Kan vi stoppa spridningen av resistenta bakterier i befolkningen? • Kan vi stoppa spridningen av resistenta bakterier inom vård och omsorg? Antimicrobial use in Humans Hospital use of antimicrobials, 2008 Data: ESAC 2008 Seasonal variation of outpatient antibiotic use in 11 European countries with quarterly data for 1997-2003 35 Greece Portugal 30 DDD / 1000 inhabitants / day Belgium 25 Ireland Finland 20 Iceland Slovenia 15 UK 10 Sweden Denmark 5 Netherlands 0 1997 1998 1999 2000 2001 2002 2003 ESAC: Outpatient antibiotic (J01) use subdivided into major antibiotic classes according to ATC classification, 2008. Data: European Surveillance of Antimicrobial Consumption (ESAC) Försäljning av antibiotika i de nordiska länderna 1978 - 2008 www.strama.se Den ena strategin efter den andra synes misslyckas! • Kommer det NYA antibiotika? • Kan vi minska bruk och missbruk av antibiotika? • Kan antibiotikaresistens vändas? • Kan vi stoppa spridningen av resistenta bakterier i befolkningen? • Kan vi stoppa spridningen av resistenta bakterier inom vård och omsorg? Kan antibiotikaresistens bromsas? Eller vändas genom minskat bruk? • Med återhållsamt bruk (mängd) och förnuftigt bruk (typ, ändamålsenlighet) av antibiotika… bromsas resistensutveckling. – minskar selektionen (”anrikningen”) av redan resistenta bakterier – särskilt viktigt i det ”lilla rummet” (IVA, Neonatal, sjukhus, etc): 0,00 TRICK-studien, Kronobergs län, M.Sundquist et al 2008 Nov-06 Sep-06 Jul-06 May-06 Mar-06 Jan-06 Nov-05 Sep-05 Jul-05 May-05 Mar-05 Jan-05 Nov-04 Sep-04 Jul-04 May-04 Mar-04 Jan-04 Nov-03 Sep-03 Jul-03 May-03 Mar-03 Jan-03 Nov-02 Sep-02 Jul-02 May-02 Mar-02 Jan-02 Nov-01 Sep-01 Jul-01 May-01 Mar-01 Jan-01 Nov-00 Sep-00 Jul-00 May-00 2,00 Mar-00 Jan-00 Trimethoprim and trimethoprim-sulfamethoxazole use (prescriptions /1000 inh), 2000-2006 4,50 4,00 3,50 3,00 2,50 Red = Kronoberg county Blue = Sweden 1,50 1,00 0,50 Oct-90 Mar-91 Jul-91 Dec-91 May-92 Oct-92 Mar-93 Aug-93 Jan-94 Jun-94 Nov-94 Apr-95 Sep-95 Feb-96 Jul-96 Dec-96 Apr-97 Sep-97 Feb-98 Jul-98 Dec-98 May-99 Oct-99 Mar-00 Aug-00 Jan-01 Jun-01 Nov-01 Apr-02 Sep-02 Jan-03 Jun-03 Nov-03 Apr-04 Sep-04 Feb-05 Jul-05 Dec-05 May-06 Oct-06 E. coli resistance rates in , Kronoberg county 1991-2006 (Resistance defined as nonsusceptibles using epidemiological cut-offs) trimethoprim 30,0% 25,0% 20,0% 15,0% 10,0% 5,0% 0,0% TRICK-studien, Kronobergs län, M.Sundquist et al 2008 Den ena strategin efter den andra synes misslyckas! • Kommer det NYA antibiotika? • Kan vi minska bruk och missbruk av antibiotika? • Kan antibiotikaresistens vändas? • Kan vi stoppa spridning av resistenta bakterier i befolkningen? • Kan vi stoppa spridningen av resistenta bakterier inom vård och omsorg? Screening of congress participants “Pig-health 2006” , Copenhagen 2006: 272 from 38 countries screened 34 (12.5%) positive for MRSA ESBL KPC Vad göra? Ska man tacka nej till sjukhusvård?! Ska jag låta dom remittera mig eller mitt barn till en klinik med svåra resistensproblem! Ska jag som vårdpersonal informera anhöriga i sb m remittering? Undvik organiserat äldreboende! Passa inte snoriga barnbarn! Stanna hemma! Åk inte söderut på semester! Prova hundspann på Svalbard. Om du åker söderut - byt inte normalflora med lokalbefolkningen! - ta med mat hemifrån! - ha endast sex med medhavd partner! Om du hamnar på sjukhus – låt ingen ta i dig förrän du sett att de ”spritat händerna” till armbågen! Den ena strategin efter den andra misslyckas! • • • • • Kommer det NYA antibiotika? Kan vi minska bruk och missbruk av antibiotika? Kan antibiotikaresistens vändas? Kan vi stoppa nya resistensmekanismer? Kan vi stoppa spridningen av resistenta bakterier i befolkningen? • Kan vi stoppa spridningen av resistenta bakterier i vård och omsorg? Basala hygienrutiner förebygger att patienter och vårdpersonal blir smittade eller smittbärare! Denna strategi…. • logisk! • genomförbar oavsett utbildningsnivå! • kräver ingen intellektuell kapacitet! • omedelbar effekt! Att klä sig för handhygien! -den korta ärmen i vård och omsorg möjliggör handhygien! -inga smycken, klocka eller piercing nedom armbågen! Handhygien före ”mötet” med varje patient! …och känner man sig lite ”kladdig” efter finns det inget som hindrar handhygien också efter mötet med patienten! Nya strategier Kommer det NYA antibiotika? NEJ Kan vi minska bruk och missbruk av antibiotika? NJA Kan antibiotikaresistens vändas? NJA Kan vi stoppa nya resistensmekanismer? NEJ Kan vi stoppa spridningen av resistenta bakterier i befolkningen? NEJ Kan vi stoppa spridningen av resistenta bakterier i vård och omsorg? JA Kan vi utveckla nya strategier? Nya strategier • Identifiera nyckelresurser • Identifiera bristområden • Lagstiftning – Antibiotikaanvändning (nb. dagens stimulanspaket) – Vårdhygieniska krav på institutioner • Nya principer för infektionsbehandling? • Nya antibiotika? Framtida nyckelresurser • Klinisk mikrobiologi – – – – • Diagnostik Resistensbestämning Utbrottsutredning (typningar) Rådgivning (antibiotika) Vårdhygien (vård & omsorg) – Expertfunktion och kravställare (förhindra smitta; basala hygienrutiner, desinfektion av utensilier och flergångsmaterial, städning, mm) – Förebygga utbrott - screen av nyckelresurser (neonatal, IVA, m fl) – Hantera utbrott • Smittskydd (smittskyddslag, myndighet) – Myndighetsfunktion – Ledningsfunktion (epidemibekämpning) • Infektionsmedicin (vård och expertis) – Isolering av smittsam patient – Antibiotikaval - rådgivning Observanda • Klinisk mikrobiologi – Katastrofal brist på utbildade kliniska mikrobiologer (mer än hälften fattas) – Ledning och ledarskap – allt oftare leds verksamheten av andra specialiteter – Snabbt ökande behov av snabb diagnostik (investering och bemanning och öppettider) och kompetent rådgivning • Antibiotikabehandling blir mer komplicerad och kräver ökad kompetens och ökat lagarbete. • Empirisk terapi misslyckas oftare och vid allvarliga infektioner leder det till ökad mortalitet • Vårdhygien – Brist på utbildade vårdhygieniker – Anslag för förebyggande arbete saknas nästan alltid (screenodlingar mm) – Kommunal vård och omsorg lever efter andra riktlinjer Kostnadsfördelning vid VRI3 1% 3 (UK) 4 2 OH omvårdnad 6 33 med vård op o förbrukningsvaror 6 paramedicin antibiotika andra lm mikrobiol test annat lab 42 Observanda • Klinisk mikrobiologi – Katastrofal brist på utbildade kliniska mikrobiologer (mer än hälften fattas) – Ledning och ledarskap – allt oftare leds verksamheten av andra specialiteter – Snabbt ökande behov av snabb diagnostik och kompetent rådgivning • antibiotikabehandling blir mer komplicerad och kräver ökad kompetens och ökat lagarbete. • Empirisk terapi misslyckas oftare och vid allvarliga infektioner leder det till ökad mortalitet • Vårdhygien – Brist på utbildade vårdhygieniker – Anslag för förebyggande arbete saknas nästan alltid (screenodlingar mm) – Kommunal vård och omsorg lever efter andra riktlinjer Observanda • Infektionsmedicin – Vårdplatser reduceras som besparing – Kompetens inom området ”antibiotikaresistens” otillräcklig • Neonatal- och annan intensivvård – Planering (lokaler) och bemanning klarar inte utbrottshantering (kohortering) – Brist på isoleringsmöjligheter – Städningen • Generell brist på enkelrum med egen toalett och dusch Informera patienten! Då kommer patienten påminna… Resistensutveckling • Resistensgenen uppstår/upptäcks – Genen uppstår via mutation – Genen finns naturligt i en art och flyttar till en art med medicinsk intresse • Ett ökat antal bakterieindivider i populationen bär resistensgenen (spridning av genen inom klonen) • Ett ökat antal kloner bär resistensgenen (spridning av genen mellan kloner) • Ett ökat antal arter bär resistensgenen (spridning av genen mellan arter) • Ett ökat antal olika gener som kodar för en eller fler olika resistensmekanismer • Snabb spridning av en enda klon (epidemi)