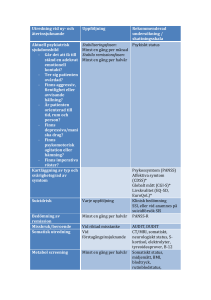
fulltext
advertisement

Institutionen för folkhälso- och vårdvetenskap Exercise Self-Efficacy Scale – Schizophrenia Version Utveckling och psykometrisk prövning av en diagnosspecifik skattningsskala Författare Handledare Jenny Düring Cecilia Rastad Examinator Examensarbete i Folkhälsa 30 hp Avancerad nivå 2013 Ulrika Winblad SAMMANFATTNING Bakgrund: Self-efficacy, en persons tilltro till sin förmåga, är en faktor som påverkar hälsobeteenden såsom fysisk aktivitet. Exercise Self-Efficacy Scale mäter denna egenskap genom självskattning, men har inte utvärderats för personer med schizofreni. Syfte: Att omarbeta Exercise Self-Efficacy Scale för personer med schizofreni. Metod: Deskriptiv design med psykometrisk prövning av den omarbetade Exercise Self-Efficacy Scale. Första delen av studien bestod av fokusgrupper med patienter och personal på en psykiatrisk öppenvårdsmottagning för patienter med psykossjukdom. Utifrån resultatet av dessa utvecklades Exercise Self-Efficacy Scale – Schizophrenia Version. I den andra delen av studien fyllde 32 patienter med schizofreni eller schizoaffektivt syndrom i den omarbetade skalan vid två tillfällen med två veckors mellanrum. Beräkningar gjordes av inre överensstämmelse, test-retest reliabilitet och korrelation med självrapporterad fysisk aktivitet. Resultat: Fokusgrupperna gav rik information om faktorer såsom upplevda hinder för fysisk aktivitet och passande utformning av den nya skattningsskalan. Exercise Self-Efficacy Scale – Schizophrenia Version hade en mycket hög inre överensstämmelse (Cronbach's Alpha = 0,961) och test-retest reliabilitet (ICC = 0,951, p < 0,001). Skattad self-efficacy hade ett samband med självrapporterad fysisk aktivitet (Spearman's rho = 0,531, p < 0,01). Slutsats: Exercise Self-Efficacy Scale – Schizophrenia Version har hög reliabilitet och kan användas för självskattning av self-efficacy för fysisk aktivitet bland personer med schizofreni. Instrumentet kan vidareutvecklas genom att identifiera eventuellt överflödiga delfrågor. Nyckelord: schizofreni, fysisk aktivitet, self-efficacy, utvärdering, psykometri ABSTRACT Background: Self-efficacy is a factor that influences health behaviours such as physical activity. Exercise Self-Efficacy Scale is a self-rating scale designed to measure self-efficacy beliefs, but has not been evaluated for people with schizophrenia. Aim: To revise Exercise Self-Efficacy Scale for people with schizophrenia. Method: Descriptive design with psychometric evaluation of the revised Exercise Self-Efficacy Scale. The first part of the study included focus groups with patients and staff members at a psychiatric outpatient clinic for patients with psychosis. Based on the results of those, Exercise SelfEfficacy Scale – Schizophrenia Version was developed. In the second part of the study, 32 patients with schizophrenia or schizoaffective disorder completed the revised scale on two occasions separated by a two week interval. Internal consistency, test-retest reliability and correlation with self-reported physical activity were examined. Result: The focus groups gave rich information on factors such as perceived barriers to physical activity and suitable tailoring of the new rating scale. Exercise Self-Efficacy Scale – Schizophrenia Version showed a very high internal consistency (Cronbach's Alpha = 0,961) and test-retest reliability (ICC = 0,951, p < 0,001). Rated self-efficacy showed a correlation with self-reported physical activity (Spearman's rho = 0,531, p < 0,01). Conclusion: Exercise Self-Efficacy Scale – Schizophrenia Version has a high reliability and can be used for self-rating of exercise self-efficacy among people with schizophrenia. The instrument can be further developed by identifying potentially redundant items. Keywords: schizophrenia, physical activity, self-efficacy, assessment, psychometrics INNEHÅLLSFÖRTECKNING SAMMANFATTNING ABSTRACT 1. INLEDNING 5 2. BAKGRUND 2.1 Schizofreni 2.2 Fysisk hälsa 2.3 Fysisk aktivitet 2.4 Self-efficacy och social kognitiv teori 2.5 Mätning av self-efficacy för fysisk aktivitet 2.6 Utveckling av self-efficacy-skalor 2.7 Utvärdering av nya mätinstrument 2.8 Fokusgruppen som metod för datainsamling 2.9 Problemformulering 5 5 8 9 10 11 12 13 16 17 3. SYFTE OCH FRÅGESTÄLLNINGAR 3.1 Syfte 3.2 Frågeställningar 18 18 18 4. METOD 3.1 Design 3.2 Urval 3.3 Datainsamlingsmetod 3.4 Tillvägagångssätt 3.5 Forskningsetiska överväganden 3.6 Dataanalys 18 18 19 21 22 25 26 5. RESULTAT 5.1 Ytvaliditet hos Exercise Self Efficacy Scale – Schizophrenia Version 5.2 Inre överensstämmelse för Exercise Self Efficacy Scale – Schizophrenia Version 5.3 Test-retest reliabilitet för Exercise Self Efficacy Scale – Schizophrenia Version 5.4 Korrelation mellan Exercise Self Efficacy Scale – Schizophrenia Version och självrapporterad fysisk aktivitet 28 28 36 38 6. DISKUSSION 6.1 Sammanfattning av resultat 6.2 Resultatdiskussion 6.3 Metoddiskussion 6.4 Forskningsetiska överväganden 6.5 Kliniska implikationer 6.6 Slutsats 39 39 40 46 49 49 50 REFERENSER Bilaga 1-9 38 51 1. INLEDNING Schizofreni är en psykossjukdom som påverkar verklighetsuppfattningen (1) och leder till stor funktionsnedsättning för den drabbade (2). Även den fysiska hälsan hos personer med schizofreni är nedsatt och den förväntade livslängden är lägre än genomsnittsbefolkningen (3,4,5,6). Detta är delvis beroende av livsstilsfaktorer (6). Personer med schizofreni har ofta en begränsad förmåga att utöva fysisk aktivitet (5), och har därmed en lägre fysisk aktivitetsnivå än rekommenderat (7). Interventioner för att öka den fysiska aktiviteten har visat sig ha effekt hos personer med schizofreni (4). Fysisk aktivitet har effekt avseende att förbättra blodfetter, blodtryck, andel kroppsfett, glukosmetabolism och fysisk kondition hos personer med schizofreni (7). Begreppet self-efficacy beskriver en persons tilltro till sin egen förmåga att klara av en viss aktivitet eller situation trots olika försvårande omständigheter (8). Self-efficacy är den påverkbara faktor som har det starkaste sambandet med fysisk aktivitetsnivå (9). Undersökning av self-efficacy för fysisk aktivitet är en viktig del i arbetet med att öka en persons fysiska aktivitetsnivå (5,10-13). Self-efficacy för fysisk aktivitet kan mätas med en självskattningsskala. Exercise Self-Efficacy Scale utvecklades av Bandura (14) och har utvärderats för personer med kronisk sjukdom (11), hjärtsjukdom (15) och diabetes (16,17). Den har dock inte utvärderats för personer med schizofreni. För att konstruera en self-efficacy-skala rekommenderar Bandura (14) att målgruppen tillfrågas om upplevda utmaningar och hinder för det aktuella beteendet. Syftet med denna studie var att identifiera sådana faktorer och annan väsentlig information för att kunna anpassa Exercise SelfEfficacy Scale för personer med schizofreni, samt utvärdera denna skala. 2. BAKGRUND 2.1 Schizofreni Att drabbas av psykos innebär att få en förändrad verklighetsuppfattning (1), i form av vanföreställningar, hallucinationer eller tankestörningar. En psykos kommer sällan plötsligt, utan personen uppvisar vanligen allmänna tecken på psykisk ohälsa under en period (2). Ungefär en tredjedel av de personer som insjuknar i psykos får i ett senare skede diagnosen schizofreni. Schizofreni leder ofta till stor funktionsnedsättning och lidande för den drabbade och dennes familj. Sjukdomen förknippas ofta med fördomar från omgivningen, vilket ytterligare kan försvåra den drabbades sociala situation (2). 5 Incidensen för schizofreni är cirka 0,5-1 procent, och insjuknandet sker oftast mellan 15 och 35 års ålder. Trots en relativt låg incidens leder sjukdomens långa varaktighet till en hög prevalens (2). Även om orsakerna till sjukdomen inte är helt kända, verkar det som om både genetiska och omgivningsrelaterade faktorer ligger bakom (1). I Sverige finns det mellan 30000 och 40000 personer med diagnosen schizofreni (2). Enligt Diagnostic and Statistical Manual of Mental Disorders (DSM-IV-TR) (18) delas schizofreni in i fem undergrupper: paranoid form, desorganiserad eller hebefren form, kataton form, odifferentierad form samt residual schizofreni. Vid paranoid schizofreni är de vanligaste symtomen vanföreställningar och hörselhallucinationer. Desorganiserad schizofreni kännetecknas av symtom som tankestörningar, desorienterat tal och beteende, känslomässiga störningar och vanföreställningar. Kataton schizofreni innebär psykomotoriska symtom såsom kroppslig stelhet, kataton oro eller att personen intar en fixerad kroppsposition. Odifferentierad schizofreni innebär att personen under större delen av en period på en månad har uppvisat minst två av symtomen vanföreställningar, hallucinationer, desorganiserat tal, desorganiserat eller katatont beteende eller negativa symtom. Utöver det krävs en nedsatt social eller yrkesmässig funktion. Residual schizofreni beskriver en person som tidigare haft en period med schizofrena symtom under minst en månad, men nu inte uppvisar några psykotiska symtom. Däremot brukar personen uppvisa märkligt beteende, emotionella störningar, ångest, nedsatt social och yrkesmässig funktion samt säreget tänkande eller tal (2,18). Schizoaffektivt syndrom kallas ett tillstånd som ligger i gränszonen mellan schizofreni och förstämningssyndrom, där den drabbade har en blandning av affektiva och psykotiska symtom. För att ställa denna diagnos måste personen ha haft en period med depression eller mani i kombination med symtom på schizofreni (18). 6 Symtom vid schizofreni delas ofta in i kategorierna positiva, negativa eller generella symtom (3). Positiva symtom innebär tillägg av upplevelser som berör tankar, föreställningar och beteenden, och yttrar sig i symtom såsom hallucinationer, vanföreställningar och paranoida föreställningar. Negativa symtom beskriver brister som apati (likgiltighet inför sociala, fysiska eller sociala aspekter i livet), anhedoni (oförmåga att uppleva lust eller tillfredsställelse, såsom fysisk njutning eller att uppskatta sociala kontakter) eller alogi (fattigt tal). Generella symtom beskriver den generella psykopatologin och innefattar kognitiva svårigheter, det vill säga nedsättningar beträffande uppmärksamhet, minne och exekutiva funktioner (3). Ett av de vanligaste symtomen är vanföreställningar (4). Det innebär att personen har en uppfattning som baseras på dennes personliga slutsatser om den yttre verkligheten. Trots att andra människor hävdar motsatsen och kan bevisa den, vidhåller personen sin övertygelse. Vanföreställningar kan innebära tankar om förföljelse, storartade tankar om sig själv eller hypokondri (2). Hallucinationer är ett annat karaktäristiskt symtom (1,4) som kan drabba hörsel, syn, lukt, smak och känsel (2). Hörselhallucinationer är vanligast, och kan innebära att personen hör röster, mummel eller får uppmaningar, så kallade imperativa hallucinationer. Kroppsliga hallucinationer kan innebära till exempel upplevelser av smärta eller krypningar (2). Störningar i tankeförloppet är vanligt, och kan yttra sig i att personen avbryts mitt i ett samtal på grund av ett avbrott i tankekedjan. Det kan också handla om språklig desorganisation (1), och en del personer skapar neologismer, det vill säga nya ord som är obegripliga för andra (2). Affektstörningar (1) kan orsaka att personen inte har förmågan att relatera till andra personer, glädjeämnen eller händelser i omgivningen på ett adekvat sätt. Det kan även röra sig om känsloyttringar som inte är rimliga i sammanhanget (2). Motoriska störningar som förekommer är till exempel episoder med frånvaro av kroppsrörelser eller motorisk överaktivitet, stereotypa rörelser eller intagande av poser (2). De vanligaste kognitiva symtomen vid schizofreni är uppmärksamhetsstörning, minnesstörning och nedsatt problemlösningsförmåga (2). 7 Behandling med antipsykotiska läkemedel är nödvändig för de flesta drabbade (4). Dessa läkemedel har en positiv verkan både vid akuta försämringar av psykossjukdomen och för att förebygga återfall av psykotiska symtom. Antipsykotiska läkemedel har främst effekt på positiva symtom, och en mycket begränsad verkan vid negativa (4). För de personer som har depressiva symtom kan antidepressiva och stämningsstabiliserande läkemedel vara till stor hjälp. Utöver läkemedelsbehandling behövs ofta psykosociala insatser (4), såsom familjeterapi, social träning, kognitiv beteendeterapi och stödsamtal (18). Trots behandlingsmetoder med bevisad god effekt, är det få av de drabbade som blir helt friska. De flesta lever med en nedsatt funktionsnivå avseende studier, arbetsliv och sociala sammanhang (4). 2.2 Fysisk hälsa Personer med schizofreni har genomgående dålig fysisk hälsa (3,4,5) och en lägre förväntad livslängd än befolkningen i övrigt (6). Dödligheten bland personer med schizofreni är 2-3 gånger högre än befolkningen i övrigt. Den förhöjda risken beror på en ökad dödlighet i självmord och skador, samt medicinska åkommor som hjärt- och kärlsjukdom, diabetes och metabolt syndrom (4,5). Hjärt- och kärlsjukdom ligger bakom 50-60% av de förtidiga dödsfallen bland personer med allvarlig psykisk sjukdom (4). Mellan 50 och 90% av personerna med schizofreni har minst en kronisk fysisk sjukdom (4). Den försämrade fysiska hälsan beror i huvudsak på metabola och kardiovaskulära riskfaktorer, som dels förknippas med sjukdomen i sig och dels med livsstilsfaktorer och antipsykotiska läkemedel (6). Beträffande livsstil har insjuknandet i en psykisk sjukdom i många fall ett samband med specifika riskbeteenden, såsom rökning, ofördelaktig kosthållning och fysisk inaktivitet. Dessa faktorer ökar risken för övervikt, högt blodtryck, diabetes, blodfettsrubbningar och cancer, tillstånd som är vanliga hos personer med schizofreni (19). Livsstilsinterventioner som fokuserar på att förbättra kost och öka fysisk aktivitet har visat sig ha effekt på övervikt och metabola riskfaktorer hos personer med schizofreni (4). 8 2.3 Fysisk aktivitet Fysisk aktivitet definieras som all form av kroppsrörelse som är en följd av skelettmuskulaturens sammandragning och leder till ökad energiförbrukning (20). I Socialstyrelsens nationella riktlinjer för sjukdomsförebyggande metoder (21) rekommenderas minst 150 minuter fysisk aktivitet i veckan på en måttlig intensitetsnivå, eller 75 minuters fysisk aktivitet i veckan på hög intensitetsnivå. Aktiviteten bör utföras under minst 10 minuter i taget och ge en ökning av puls- och andningsfrekvens (22). I Socialstyrelsens riktlinjer poängteras även att otillräcklig fysisk aktivitet är mer riskfyllt för vissa grupper, bland andra personer med schizofreni, och att dessa grupper bör få stöd i att utöka sin fysiska aktivitet (21). Det finns tydlig evidens för att regelbunden fysisk aktivitet har en positiv effekt vid diabetes typ 2, högt blodtryck och hjärtkärlsjukdom (5). Fysisk aktivitetsnivå har också ett samband med psykisk hälsa (23). Förekomsten av depression, panikångest och social fobi är lägre hos personer som utövar regelbunden fysisk aktivitet (23). Fysisk aktivitet har effekt avseende att förbättra blodfetter, blodtryck, andel kroppsfett, glukosmetabolism och fysisk kondition hos personer med schizofreni, och kan därmed reducera risken för fysisk komorbiditet (7). I en studie av Beebe et al (24) minskade personer med schizofreni sin andel kroppsfett, body mass index (BMI) och förekomst av positiva och negativa symtom efter en 16-veckorsperiod av gångträning på löpband tre gånger i veckan, jämfört med en kontrollgrupp. Marzolini et al (25) undersökte effekten av 12 veckors kombinerad konditions- och styrketräning två gånger i veckan hos personer med schizofreni. Jämfört med kontrollgruppen fann man en signifikant förbättring av både muskelstyrka och generell psykisk hälsa. Det fanns ett samband mellan en ökning av fysisk prestationsförmåga och minskning av depressiva symtom. Acil et al (26) fann signifikanta minskningar av positiva och negativa symtom hos personer med schizofreni efter en 10-veckorsperiod av konditionsträning tre gånger i veckan, jämfört med en kontrollgrupp. Även en ökning av livskvalitet, dock inte signifikant, observerades hos träningsgruppen. Vancampfort et al (27) jämförde den akuta effekten av yoga respektive konditionsträning för att minska ångest och stress hos personer med schizofreni. Sessioner av 30 minuters yoga eller 20 minuters konditionsträning på ergometercykel jämfördes med en kontrollgrupp. Båda träningsformerna visade signifikanta minskningar av stress- och ångestnivå samt ökning av subjektivt välbefinnande hos personer med schizofreni eller schizoaffektivt syndrom. 9 Personer med schizofreni har en mer begränsad förmåga att vara fysiskt aktiva jämfört med befolkningen i övrigt (5). De har ofta en lägre fysisk aktivitetsnivå än rekommenderat (7). Tillgänglighet och anpassade former av fysiska aktiviteter är viktigt för personer med funktionsnedsättningar. För personer vars funktionsnedsättning yttrar sig i svårigheter med att ta initiativ, kan det behövas stöd och hjälp med att utföra fysisk aktivitet (28). Enligt Zunft et al (29) och Vancampfort et al (7) är det även nödvändigt att kartlägga omständigheterna som påverkar hälsobeteenden såsom fysisk aktivitet. För att utveckla framgångsrika strategier för hälsoarbete behöver individers attityder till och upplevda hinder för hälsobeteenden kartläggas (7,29). Vancampfort et al (5) beskriver att tron på sin egen förmåga har en central roll i att lyckas förändra ett hälsobeteende. Ett begrepp som beskriver en persons tilltro till sin egen förmåga att klara av en viss aktivitet eller situation trots olika försvårande omständigheter är self-efficacy (8). 2.4 Self-efficacy och social kognitiv teori Self-efficacy är en prediktor för olika hälsobeteenden, såsom fysisk aktivitet (10). Ju starkare tilltro en individ har till sin förmåga, desto högre är motivationen (11,12). Personer med hög self-efficacy sätter högre mål och har ett starkare engagemang, även vid motgångar (11). Self-efficacy är den påverkbara faktor som har det starkaste sambandet med fysisk aktivitetsnivå (9). Det är en tillförlitlig prediktor avseende både att initiera och upprätthålla fysisk aktivitetsnivå över tid (11,12,13). Leas och Mccabe (30) fann ett samband mellan låg self-efficacy, övervikt och fysiskt inaktiv livsstil hos personer med schizofreni. Deltagarna skattade self-efficacy för fysisk aktivitet på en skala mellan 1 och 5, där 1 innebär låg self-efficacy och 5 motsvarar hög (30). Undersökning av self-efficacy för fysisk aktivitet är således en viktig del i interventioner som syftar till att öka fysisk aktivitetsnivå (5,10-13). Self-efficacy är en av flera psykologiska faktorer som enligt Social kognitiv teori (SCT) (31, kap 8) påverkar individens beteende. SCT är en vidareutveckling av social inlärningsteori, och utvecklades av professor Albert Bandura (31, kap 8). Enligt SCT sker människors lärande i ett samspel mellan individ, beteende och omgivning. Genom att observera konsekvenser av egna och andras beteenden, och genom påverkan från omgivningen formas individen (31, kap 8). 10 En individs self-efficacy utvecklas enligt Bandura (8) på fyra olika sätt: 1) Att bemästra utmaningar. 2) Att iaktta hur andra personer, som man identifierar sig med, bemästrar utmaningar. 3) Att bli övertygad och uppmuntrad av personer i omgivningen. 4) Fysiska eller känslomässiga upplevelser som beteendet för med sig. Genom olika livserfarenheter utvecklas och förändras en persons selfefficacy, och nya förutsättningar skapas inför framtida utmaningar (8). 2.5 Mätning av self-efficacy för fysisk aktivitet Det finns olika skattningsskalor för att mäta self-efficacy för fysisk aktivitet. Self-efficacy-skalor bör vara skräddarsydda för ett visst beteende, såsom fysisk aktivitet (10,14). Exercise Self-Efficacy Scale utvecklades av Bandura (14, bilaga 1). Den består av 18 frågor, där svarsalternativen graderas från 0 till 10. 0 betyder ”inte alls är säker på sin förmåga” och 10 betyder ”mycket säker”. Self-efficacy för fysisk aktivitet efterfrågas under förutsättning av olika omständigheter: 1) trötthet, 2) långa arbetsdagar, 3) dåligt väder, 4) småskador, 5) personliga problem, 6) nedstämdhet, 7) oro, 8) återhämtning efter sjukdom, 9) kroppsligt obehag under aktiviteten, 10) efter en semester, 11) att ha mycket att göra hemma, 12) vid besök, 13) när andra intressanta saker kräver tid, 14) att inte nå sina aktivitetsmål, 15) att inte ha stöd från familj och vänner, 16) under en semester, 17) att ha annat för sig och 18) vid problem inom familjen. Banduras Exercise Self-Efficacy Scale (14, bilaga 1) visade sig i en studie av Shin et al (11) vara reliabel för mätning av self-efficacy för fysisk aktivitet hos personer med kronisk sjukdom. Instrumentet hade hög inre överensstämmelse (Cronbach's Alpha = 0,94) och test-retest reliabilitet (Pearson's r = 0,77). Man iakttog även ett samband mellan regelbunden motion och högre selfefficacy för fysisk aktivitet (11). Exercise Self-Efficacy Scale (14) har även utvärderats av Everett et al (15) för patienter som rehabiliterades i samband med hjärtsjukdom. Även i den populationen hade skalan en hög inre överensstämmelse (Cronbach's Alpha = 0,95) och ett samband mellan fysisk prestation och self-efficacy för fysisk aktivitet. Exercise Self-Efficacy Scale (14) har också översatts till persiska (16) och utvärderats för kvinnor med diabetes. Den persiska versionen hade en hög inre överensstämmelse (Cronbach's Alpha = 0,92) och begreppsvaliditet fastställdes medelst faktoranalys. Även en nederländsk översättning (17) har utvärderats för personer med diabetes med en hög inre överensstämmelse (Cronbach's Alpha = 0,95) och samband mellan self-efficacy och självrapporterad fysisk aktivitet. Exercise Self-Efficacy Scale (14) har enligt författarens kännedom aldrig utvärderats för personer med schizofreni. 11 En annan skala för att mäta self-efficacy för fysisk aktivitet är Self-Efficacy for Exercise Scale (32) som utvecklats av Resnick och Jenkins för äldre personer, och visat hög inre överensstämmelse (Cronbach's Alpha = 0,92) samt begrepps- och kriterievaliditet. Self-efficacy skattas för att utöva fysisk aktivitet under 20 minuter tre gånger i veckan. Svarsalternativen graderas från 0 till 10. Selfefficacy skattas under förutsättningarna: 1) dåligt väder, 2) aktiviteten är tråkig, 3) smärta under träningen, 4) inget sällskap vid träning, 5) brist på nöje i aktiviteten, 6) att vara upptagen med annat. 7) trötthet, 8) stress eller 9) nedstämdhet (32). Self-Efficacy for Exercise Scale (32) användes av Beebe et al (12) i en studie av self-efficacy för fysisk aktivitet bland personer med schizofreni. Skalan hade hög inre överensstämmelse (Cronbach's Alpha = 0,828) och begreppsvaliditet även då den användes för personer med schizofreni (12). Exercise Self-Efficacy Scale (14) och Self-Efficacy for Exercise Scale (32) innehåller delvis liknande frågor. I Exercise Self-Efficacy Scale (14) ingår dessutom frågor av psykosocial karaktär samt frågor om olika omständigheter som påverkar bibehållandet av rutiner. Vancampfort et al (7) beskriver fysisk aktivitet som ett komplext beteende hos personer med schizofreni, där både demografiska, biologiska, psykologiska, kognitiva, beteenderelaterade och sociala faktorer har en inverkan. Exercise Self-Efficacy Scale (14) innehåller därmed fler dimensioner av begreppet selfefficacy för fysisk aktivitet hos personer med schizofreni, i relation till Self-Efficacy for Exercise Scale (32). Därför valdes den som utgångspunkt vid utvecklingen av Exercise Self-Efficacy Scale (14) för personer med schizofreni. 2.6 Utveckling av self-efficacy-skalor Bandura beskriver i Guide for Constructing Self-Efficacy Scales (14) att en skala som avser att mäta upplevd self-efficacy måste skräddarsys för att passa det beteende som är föremål för mätningen. Frågorna i skalan ska reflektera begreppet korrekt, och formuleras för att mäta personens bedömning av sin förmåga, och inte avsikt, att utföra aktiviteten. Skalan avser att mäta i vilken grad personen har tilltro till sin förmåga att upprätthålla beteendet regelbundet under olika försvårande förutsättningar, såsom att ta regelbundna promenader trots press från arbetet, trötthet eller dåligt väder (14). 12 För att konstruera en tillförlitlig self-efficacy-skala krävs en grundlig analys av vad som ingår i begreppet som mäts. För att till exempel bedöma förmågan att kontrollera sin kroppsvikt, ingår skattning av de olika beteendefaktorer som en person kan kontrollera, såsom förmågan att handla sunda matvaror, kontrollera sina matvanor eller utöva fysisk aktivitet. På så sätt involveras flera faktorer som påverkar kroppsvikten, istället för att enbart fråga efter personens förmåga att gå ned i vikt. Skalan måste alltså kopplas till de faktorer som avgör kvaliteten på beteendet som mäts (14). Innan en self-efficacy-skala konstrueras behöver målgruppens utmaningar och hinder för det aktuella beteendet identifieras. Bandura (14) rekommenderar att personer från den aktuella gruppen tillfrågas om upplevda barriärer för att utföra den aktuella aktiviteten regelbundet, antingen genom intervjuer eller enkäter (14). 2.7 Utvärdering av nya mätinstrument Att kunna mäta olika variabler på ett standardiserat sätt är nödvändigt inom medicinsk vetenskap (33). Det kan handla om kroppstemperatur, blodtryck eller vikt. Två personer som använder samma våg för att ta reda på en persons vikt kommer sannolikt att få identiska resultat. Men det finns andra variabler, till exempel upplevelse av stress, smärta eller psykologiska egenskaper, som inte lika lätt kan mätas på ett objektivt sätt. Mätinstrument för sådana variabler måste utvecklas enligt vissa regler för att minimera risken för subjektivitet (33,34). Därför är det viktigt att fastställa reliabilitet och validitet hos ett nytt mätinstrument (34). Reliabilitet avser mätinstrumentets tillförlitlighet. En våg som gav olika resultat vid upprepade mätningar skulle naturligtvis anses som otillförlitlig. Ju mindre variation ett mätinstrument visar vid upprepade mätningar, desto högre är dess reliabilitet (33). Reliabilitet kan också definieras som hur korrekt det sanna resultatet speglas i mätningen. Med ett reliabelt mätinstrument minimeras risken för mätfel (33). Mätfel i en skattningsskala kan bero på faktorer som humör, trötthet, tid på dagen eller om respondenten påverkas av en observatör. Det kan också handla om administrationen av mätningen, det vill säga om datainsamlingen görs under olika omständigheter vid olika tillfällen (33). Nedan beskrivs tre olika aspekter av reliabilitet: test-retest reliabilitet, inre överensstämmelse och inter-rater reliabilitet. 13 Test-retest reliabilitet avser mätinstrumentets stabilitet över tid vid upprepade mätningar. Samma personer får besvara mätinstrumentets frågor vid två separata tillfällen. Därefter analyseras i vilken utsträckning resultaten från de två mättillfällena stämmer överens. Exakt samma resultat innebär en perfekt överensstämmelse. Tidsintervallet ska vara tillräckligt långt för att försökspersonerna inte ska minnas sina ursprungliga svar, men inte så långt att uppfattningar hinner ändras. Det är av särskild vikt att utvärdera test-retest reliabilitet när instrumentet kan komma att användas med syfte att mäta förändring av en variabel (35). Först då kan en förbättring av resultatet antas bero på en intervention, och inte instabilitet hos mätinstrumentet. Test-retest reliabilitet kan mätas med exempelvis Intraclass correlation (ICC) eller Pearson's korrelationskoefficient. En del forskare menar att det inte är tillräckligt att beräkna huruvida den sammanlagda summan av ett instrument korrelerar vid två tillfällen, utan att analysen ska göras för varje enskild item (36). Om korrelationskoefficienten är ≥ 0,7 anses det som ett tillförlitligt resultat (37) medan 0,4-0,6 anses som godtagbart (38). Inre överensstämmelse beskriver i vilken grad mätinstrumentets olika delfrågor, eller items, mäter samma egenskap. Det vanligaste sättet att mäta inre överensstämmelse är med Cronbach's Alpha. Ett värde på ≥ 0,7 anses acceptabelt för ett instrument som är under utveckling (35), och ≥ 0,8 för ett etablerat instrument (35). Inre överensstämmelse kan bedömas mer detaljerat med item-total correlations, vilket mäter i vilken grad varje enskild delfråga korrelerar med det sammanlagda resultatet av övriga items. En item-total correlation ≥ 0,3 är ett godtagbart värde för respektive delfråga (35). Ytterligare analys av de olika delfrågorna kan göras med inter-item correlations, för att identifiera frågor som i hög grad liknar varandra. En Inter-item correlation som är > 0,8 indikerar att två frågor är alltför lika varandra (35). Inter-rater reliabilitet anger i vilken grad ett mätinstrument ger samma resultat när det används av olika bedömare (33). När mätinstrumentet administreras är det viktigt med ett enhetligt tillvägagångssätt, och när det handlar om en självskattningsskala är det därmed av yttersta vikt att administratörens förhållningssätt inte påverkar respondenten (33). 14 Validitet innebär huruvida instrumentet mäter den egenskap den är avsedd att mäta (35). Vid utvecklingen av ett nytt mätinstrument är det av största vikt att försäkra sig om att resultatet av mätningen faktiskt återspeglar den egenskap som var mätinstrumentets syfte. För att korrekt mäta en variabel krävs alltså först en analys av vad som ingår i begreppet som mäts. Ett mätinstruments validitet är en bedömningsfråga och kan därmed inte fastställas objektivt. I kvantitativ forskning beaktas fyra olika aspekter av validitet: ytvaliditet, innehållsvaliditet, kriterievaliditet samt begreppsvaliditet (33). Dessa beskrivs nedan. Det första steget för att säkerställa validitet hos ett nytt mätinstrument är att bedöma ytvaliditet eller innehållsvaliditet (35). Ytvaliditet beskriver hur väl instrumentet ser ut att mäta den avsedda egenskapen. Innehållsvaliditet avser i vilken grad instrumentet med sina delfrågor täcker av det aktuella området som mäts, och beskriver hur väl ett mätinstruments olika items motsvarar alla de olika frågor som skulle kunna ställas om ämnet i fråga. Innehållsvaliditet är viktig i synnerhet avseende kunskapstest och mätning av psykosociala egenskaper. Utveckling av ett nytt mätinstrument bör därför inledas med en analys av det aktuella begreppet, för att fånga alla väsentliga aspekter. Detta görs lämpligen genom intervjuer eller litteraturgenomgång (33). Kriterievaliditet innebär korrelationen mellan det aktuella mätinstrumentet och ett yttre kriterium, såsom ett etablerat mätinstrument som mäter samma egenskap. För att uppfylla kriterievaliditet ska det finnas ett starkt samband. Kriterievaliditet delas in i två undergrupper beroende på om korrelationen mellan de båda mätinstrumenten görs genom mätningar vid samma tillfälle (samtidig validitet) eller vid olika tillfällen (prediktiv validitet) (33). Begreppsvaliditet behandlar frågan om vilket begrepp mätinstrumentet egentligen mäter (33). Psykologiska egenskaper som intelligens, trötthet eller self-efficacy är begrepp som används för att beskriva aspekter av mänskligt beteende. I egenskapen self-efficacy ingår de olika aspekter som olika forskare lägger in i begreppet (33,34). Bedömning av begreppsvaliditet är mycket komplext, i synnerhet när det handlar om abstrakta egenskaper (33). Begreppsvaliditet bedöms utifrån hur väl de olika items i instrumentet representerar de bakomliggande faktorer som avgör egenskapen som mäts, och kan mätas med en faktoranalys (35). 15 2.8 Fokusgruppen som metod för datainsamling Fokusgrupper har använts som datainsamlingsmetod för att utveckla frågeformulär av bland andra McLafferty (39) och McKinley et al (40). Metoden har sitt ursprung inom marknadsföringen, och används ofta i forskning inom samhällsvetenskap och vårdvetenskap (39). En fokusgrupp går ut på att samla in data genom gruppsamtal (41). En grupp personer samlas av en forskare för att diskutera ett ämne, som är föremål för forskning, utifrån sina personliga erfarenheter (42). Diskussionen styrs av en moderator, som har en ämnesguide eller en uppsättning frågor till hands (33). McLafferty (39) beskriver tre viktiga komponenter i en fokusgrupp: syftet är datainsamling, samspelet mellan deltagarna är en informationskälla i sig och moderatorn har en viktig roll i att bidra till detta samspel i gruppdiskussionen. En fokusgrupp skiljer sig från en vanlig gruppintervju, genom att moderatorn observerar diskussionen och samspelet mellan gruppdeltagarna, istället för att dessa talar direkt till en intervjuare (42). Just samspelet i gruppen kan vara viktigt, eftersom människor inte alltid formar sin åsikt på egen hand, utan även genom att lyssna till andra (42). Moderatorns roll är att bidra till ett bra samtalsklimat, där alla vill dela med sig av sina synpunkter. Moderatorn ställer också följdfrågor, ser till att viktiga frågor täcks in och styr diskussionen till frågor som berör det aktuella ämnet (39). Metoden har fördelarna att den är tidseffektiv (33) och kan generera mycket riklig information (39). Trovärdigheten i gruppdeltagarnas synpunkter anses vara hög (42). Diskussionen mellan deltagarna kan även belysa frågeställningar som moderatorn själv inte tänkt på (41). Nackdelar med fokusgrupper anses vara att det inte går att få djupgående information om ämnet på grund av just gruppsammanhanget (42) och att det finns en risk för att den som inte håller med majoriteten tiger om sin åsikt (39,42). Deltagare kan känna sig obekväma med att uttrycka sina åsikter inför gruppen, och kanske inte delar med sig av erfarenheter som de skulle gjort i en enskild intervju (33). Fokusgrupper har också kritiserats för bristande generaliserbarhet av resultatet, vilket är en utmaning för den som tolkar och använder resultatet (42). 16 2.9 Problemformulering Personer med schizofreni har en sämre fysisk hälsa och är mindre fysiskt aktiva än befolkningen i övrigt (3,4,5). Otillräcklig fysisk aktivitet är mer riskfyllt för vissa grupper, bland andra personer med schizofreni, och dessa grupper bör få stöd i att utöka sin fysiska aktivitet (21). För att utveckla framgångsrika strategier för hälsoarbete behöver individers attityder till och upplevda hinder för hälsobeteenden kartläggas (7,29). Self-efficacy är den påverkbara faktor som har det starkaste sambandet med fysisk aktivitetsnivå (9). För att öka den fysiska aktiviteten och därmed främja hälsan hos personer med schizofreni är det nödvändigt att self-efficacy för fysisk aktivitet undersöks (5,10-13). Det finns flera olika self-efficacy-skalor för fysisk aktivitet, som utvärderats för andra patientgrupper (11,12,15,16,17,32), men ingen som utvecklats särskilt för personer med schizofreni. För att utveckla ett mätinstrument som mäter self-efficacy måste den aktuella målgruppens upplevda utmaningar och hinder för beteendet identifieras (14). I den här studien anpassades Exercise Self-Efficacy Scale till personer med schizofreni och deras förutsättningar. 17 3. SYFTE OCH FRÅGESTÄLLNINGAR 3.1 Syfte Syftet med studien var att omarbeta Exercise Self-Efficacy Scale för personer med schizofreni, samt undersöka instrumentets reliabilitet och korrelation med självrapporterad fysisk aktivitet. 3.2 Frågeställningar 1. Vilken ytvaliditet har Exercise Self Efficacy Scale för personer med schizofreni? 2. Vilken inre överensstämmelse har Exercise Self-Efficacy Scale för personer med schizofreni? 3. Vilken test-retest reliabilitet har Exercise Self-Efficacy Scale för personer med schizofreni? 4. Vilken korrelation har Exercise Self-Efficacy Scale för personer med schizofreni med självrapporterad fysisk aktivitet? 4. METOD 4.1 Design Studien har en deskriptiv design och omfattar en anpassning och psykometrisk utvärdering av Exercise Self-Efficacy Scale för personer med schizofreni. Första delen av studien bestod av en kvalitativ del i form av fokusgrupper, för att inhämta den kunskap som behövdes för att omarbeta skalan och ge den god ytvaliditet. I den andra delen av studien utvecklades Exercise Self-Efficacy Scale för personer med schizofreni, utifrån resultatet av fokusgrupperna. Den nya skalan benämns Exercise Self-Efficacy Scale – Schizophrenia Version. 18 4.2 Urval Samtliga deltagare rekryterades genom ett bekvämlighetsurval av patienter och personal från Huddinge Psykosmottagning i Stockholm. Fokusgrupper Fokusgruppen för personal (N=5) bestod av en sjuksköterska, en mentalskötare, en läkare, en arbetsterapeut och en socionom/psykoterapeut. Fyra var kvinnor och en man, och de var i åldrarna 31 till 61 år. Deltagarna hade arbetat inom psykosvården mellan 5 och 25 år. Fyra av dem hade erfarenhet av att arbeta med hälso- och livsstilsfrågor för personer med psykossjukdom. Den första fokusgruppen för patienter (N=3) bestod av två kvinnor och en man, som var mellan 45 och 50 år. De hade haft sin diagnos mellan 20 och 32 år. Deltagarna var själva fysiskt aktiva två till fem gånger i veckan, och aktiviteter som de då brukade ägna sig åt var styrketräning, promenad, cykling, simning, löpning och bordtennis. Promenad var det vanligast förekommande alternativet. Den andra fokusgruppen för patienter (N=3) bestod av tre män i åldrarna 47 till 55 år. De hade haft sin diagnos mellan 8 och 25 år. Deltagarna var själva fysiskt aktiva tre till sju gånger i veckan, och även här var promenad vanligast. Andra aktiviteter som deltagarna utförde var styrketräning, bollspel och gympa. Undersökning av psykometriska egenskaper hos Exercise Self-Efficacy Scale – Schizophrenia Version Urvalet bestod av 32 patienter med schizofreni (N=25) och schizoaffektivt syndrom (N=7). De var 13 män och 19 kvinnor, i åldrarna 27 till 69 år och hade haft sin diagnos mellan 1 och 42 år. Samtliga medicinerade med antipsykotiska läkemedel. Vanligt förekommande komorbida diagnoser var diabetes (N=6) och hypothyreos (N=4). Ytterligare demografiska data presenteras i tabell I. Bortfallet av inkompletta frågeformulär var vid mättillfälle ett 21,9% (N=7) och vid mättillfälle två 9,4% (N=3). Bortfallet av enskilda items vid analys av test-retest reliabilitet redovisas i tabell II. Ingen imputation gjordes utan obesvarade items räknades som bortfall. Inklusionkriterierna var ålder ≥ 18 år och diagnosen schizofreni eller schizoaffektivt syndrom enligt ICD-10 eller DSM-IV sedan minst ett år. Exklusionskriterier var bipolär sjukdom eller vanföreställningssyndrom. Patienterna som hade deltagit i fokusgrupper exkluderades också från undersökningen av instrumentets psykometriska egenskaper. 19 Tabell I. Bakgrundsuppgifter för urvalet vid undersökning av psykometriska egenskaper hos Exercise Self-Efficacy Scale – Schizophrenia Version (N=32). Diagnos Schizofreni Schizoaffektivt syndrom Kön Kvinnor Män Ålder Medel Min-max År med diagnos Medel Min-max Boendeform Eget boende Eget boende med boendestöd Gruppbostad, servicebostad eller liknande Saknar bostad Annat Hushållets sammansättning Gift/sambo Bor med föräldrar Bor med barn Ensamboende Annat Sysselsättning Förvärvsarbete Studier Daglig verksamhet Annat Svar saknas Högsta utbildning Grundskola Gymnasium Högskola/universitet Annan eftergymnasial utbildning Svar saknas Fysisk träning/vecka Ingen tid <30 minuter 30-60 minuter 1-2 timmar >2 timmar Svar saknas Vardagsmotion/vecka Ingen tid <30 minuter 30-60 minuter 1-1,5 timme 1,5-2,5 timmar 2,5-5 timmar >5 timmar 25 7 19 13 49,2 27-69 16,4 1-42 24 4 2 1 1 2 4 1 24 1 3 1 7 18 3 9 13 3 5 2 16 3 5 4 3 1 1 4 5 7 3 4 8 20 Tabell II. Sammanlagt bortfall av enskilda items vid mättillfälle 1 och 2, i samband med analys av test-retest reliabilitet för respektive item i Exercise Self-Efficacy Scale – Schizophrenia Version (N=32). Item Bortfall 1 N=0 2 N=2 3 N=0 4 N=0 5 N=1 6 N=3 7 N=0 8 N=0 9 N=0 10 N=0 11 N=1 12 N=1 13 N=1 14 N=2 15 N=3 16 N=2 17 N=0 18 N=1 4.3 Datainsamlingsmetod Fokusgrupper Studiens första del bestod av en fokusgrupp med personal och två fokusgrupper med patienter. Syftet var att kartlägga gruppernas respektive bedömning av hur Exercise Self-Efficacy Scale borde anpassas för personer med schizofreni. I början av varje fokusgrupp fick alla deltagare en kopia av den svenska översättningen av Exercise Self-Efficacy Scale som diskussionsunderlag. Den svenska versionens ursprung är okänt och blanketten saknar referens, men innehållet är en direkt översättning av det engelska originalet (14). Intervjuerna spelades in med en digital diktafon av märket Olympus. Författaren transkriberade sedan intervjuerna och analyserade materialet. 21 Undersökning av psykometriska egenskaper hos Exercise Self-Efficacy Scale – Schizophrenia Version I den andra delen av studien användes ett frågeformulär som innehöll Exercise Self-Efficacy Scale – Schizophrenia Version (bilaga 2). För att mäta deltagarnas självskattade nivå av fysisk aktivitet användes två frågor (bilaga 3) ur Socialstyrelsens indikatorer för sjukdomsförebyggande metoder (22). Dessa efterfrågar total tid av fysisk aktivitet under en vanlig vecka. Den första frågan gäller fysisk träning (såsom löpning, motionsgymnastik och bollsport). Svarsalternativen lyder: ingen tid; <30 minuter; 30 minuter – 1 timme; 1 – 2 timmar och > 2 timmar. Den andra frågan gäller vardagsmotion (såsom promenader, cykling och trädgårdsarbete). Svarsalternativen är: ingen tid; <30 minuter; 30 minuter – 1 timme; 1 – 1,5 timme; 1,5 – 2,5 timmar; 2,5 – 5 timmar samt > 5 timmar. Resultatet från de två frågorna om fysisk aktivitet räknas sedan samman till ett mått som kallas aktivitetsminuter. Tiden adderas och tiden i den mer intensiva aktiviteten räknas dubbelt (21). Deltagarna fick även fylla i frågor om demografiska uppgifter: ålder, kön, diagnos, medicinering, boendeform, sysselsättning, utbildningsnivå, civilstånd och social situation (bilaga 3). Frågorna hade formulerats av författaren. 4.4 Tillvägagångssätt I januari 2012 skickades en fråga per e-post till administrativa enheter vid fyra olika psykiatriska kliniker i Stockholms län, avseende vem inom verksamhetsområdet psykosöppenvård som kunde kontaktas med en förfrågan om deltagande i en studie. I e-posten framgick att studien var en masteruppsats i området folkhälsa, att ämnet berörde fysisk aktivitet och att syftet var att skapa en version av Exercise Self-Efficacy Scale som är anpassad till personer med schizofreni. Positivt svar erhölls från en mottagning. Enhetschefen vid Huddinge Psykosmottagning uttryckte intresse för att delta och bjöd in författaren till en arbetsplatsträff i februari 2012. Vid mötet presenterade författaren studiens bakgrund, syfte och genomförande. Personalen fick möjlighet att ställa frågor och att anmäla intresse för deltagande i fokusgrupper. En mentalskötare blev författarens kontaktperson på mottagningen, med uppgift att samordna genomförandet av fokusgrupper för patienter samt utvärderingen av Exercise Self-Efficacy Scale – Schizophrenia Version. 22 Fokusgrupper Fokusgrupperna genomfördes under mars och april 2012. Fokusgruppen för personal genomfördes först, för att öka författarens kunskaper och förförståelse, samt för att få personalens synpunkter på frågeställningar till fokusgrupperna med patienter. Personalgruppen föreslog att fokusgrupp för patienter skulle genomföras vid två tillfällen istället för ett, för att få med fler patienter och återspegla en större variation av erfarenheter. Fokusgrupperna genomfördes på mottagningen och tog ungefär en och en halv timme vardera i anspråk. Deltagarna bjöds på förfriskning i form av frukt. I patientgrupperna valde man att ta en paus efter halva tiden, vilket personalgruppen avböjde. Samtliga tre fokusgrupper leddes av författaren, och vid fokusgrupperna för patienter var kontaktpersonen vid mottagningen bisittare. Majoriteten av deltagarna till fokusgruppen för personal rekryterades vid informationsmötet men ett par personer tillkom under tiden fram till fokusgruppen. Kontaktpersonen på mottagningen rekryterade deltagare till fokusgrupperna för patienter, genom att tillfråga patienter som hade ett inbokat mottagningsbesök. Hon tog fram information om patienternas diagnos. I samband med inbjudan till fokusgrupperna informerade kontaktpersonen deltagarna om studiens syfte, vad intervjun innebar, att ljudupptagning skulle ske men att varje deltagares svar var konfidentiella samt att medverkan var frivillig och när som helst kunde avbrytas. Innan samtliga fokusgrupper började upprepades informationen om studiens syfte och deltagarnas rättigheter. Ljudupptagning gjordes i syfte att fånga upp all viktig information, och ingen enskild deltagares yttranden härleddes till personen i fråga. Samtliga deltagarna garanterades att enbart författaren skulle komma att lyssna till ljudupptagningen. Alla deltagare informerades även om att enskilda personers åsikter inte granskades, utan att det var gruppens sammantagna uppfattning som kartlades. Deltagarna ombads i samband med fokusgruppen att skriftligen svara på några frågor om sig själva, och informerades om att syftet med det var att kunna presentera en översiktlig beskrivning av deltagarna. 23 Författarens roll som fokusgruppsledare var mer tillbakadragen vid fokusgruppen med personal jämfört med patienter. Öppna frågor ställdes med stöd av en frågeguide (bilaga 4) och fokusgruppsledaren höll sig i bakgrunden medan deltagarna diskuterade. Gruppen bestod av kollegor som kände varandra och stämningen och samtalsklimatet var bra. Alla fick komma till tals utan att fokusgruppsledaren behövde fördela ordet. Exercise Self-Efficacy Scale (bilaga 1) delades ut till deltagarna och diskussionen utgick från den för att bedöma relevans av de olika frågorna, behov av ytterligare frågeområden, layout, språk och ordval (bilaga 4). Den befintliga skalan diskuterades fråga för fråga. Det resonerades kring vad respektive fråga innebar, huruvida den var relevant och om den behövde formuleras om. Diskussionen i patientgruppen fokuserade främst på att kartlägga deltagarnas uppfattning om begreppet fysisk aktivitet och upplevda hinder för fysisk aktivitet, och därmed få svar på vilka frågeområden som den nya skalan borde innehålla. Deltagarna fick varsitt exemplar av Exercise Self-Efficacy Scale (bilaga 1) och provade att fylla i den, varpå deras synpunkter diskuterades, inriktat på relevans av olika frågeområden samt layout, språk och ordval (bilaga 5). Det framkom fort att patienterna tyckte att det var roligt att vara med och bidra till studien. Ämnet engagerade och alla hade synpunkter. Författaren hade en frågeguide (bilaga 5), men deltagarna informerades om att de inte skulle känna sig tvungna att svara på alla frågor utan att det var tillåtet att avstå. Frågorna ställdes av författaren och deltagarna valde att låta ordet gå ”laget runt”, varpå följdfrågor användes vid behov när något behövde klargöras. Bisittaren hade en aktiv roll och var behjälplig med att främja diskussionen, genom att ställa följdfrågor och stödja deltagarna i att redogöra för sina synpunkter. Transkribering av fokusgrupperna och analys av materialet genomfördes i april 2012. Med utgångspunkt från synpunkterna som framkommit och med hjälp av Banduras Guide for Constructing Self-Efficacy Scales (14) utvecklades Exercise Self-Efficacy Scale – Schizophrenia Version (bilaga 2) under maj och juni 2012. Banduras guide var ett stöd i att bibehålla de grundläggande egenskaperna hos en self-efficacy-skala. 24 Undersökning av psykometriska egenskaper hos Exercise Self-Efficacy Scale – Schizophrenia Version Exercise Self-Efficacy Scale – Schizophrenia Version inkluderades i ett frågeformulär som innehöll information till deltagaren (bilaga 6), blankett för samtycke (bilaga 7) samt frågor avseende demografiska uppgifter och fysisk aktivitetsnivå (bilaga 3). Datainsamlingen pågick från oktober till och med december 2012. Patienter som under oktober och november 2012 hade kontakt med mottagningen tillfrågades av sina kontaktpersoner om de ville delta. Personalen delade ut frågeformuläret till deltagarna efter att ha fått muntlig information och en skriftlig manual om tillvägagångssätt av författaren (bilaga 8). Datainsamlingen fortlöpte tills minst 30 ifyllda enkäter hade uppnåtts vid två tillfällen. Att antalet begränsades till 30 var beroende av projektets omfattning och tidsplan. Merparten av deltagarna fyllde i skalan vid två tillfällen med 9 till 16 dagars mellanrum, förutom 6 personer där det dröjde mellan 21 och 28 dagar mellan tillfällena. På 5 enkäter saknades uppgift om datum. 4.5 Forskningsetiska överväganden Etiska överväganden gjordes med hänsyn till Lag (2003:460) om etikprövning av forskning (43) som avser människor, samt genom telefonkontakt med Etikprövningsnämnden i Stockholm 201102-23. Avdelningen för Utveckling och Styrning vid Stockholms läns landsting lämnade per e-post godkännande att kontakta landstingets verksamheter med förfrågan om deltagande i studien, och hänvisade till att man inom varje enskild enhet har mandat att ta ställning till en sådan förfrågan. Huddinge Psykosmottagning erhöll studiens projektplan, och med den som underlag gav mottagningens överläkare sitt godkännande för studiens genomförande. 25 Innan genomförandet av fokusgrupper för patienter var det ett krav från mottagningens ansvariga överläkare att författaren skulle skriva under en förbindelse om sekretess gentemot mottagningen och deltagarna. Vid fokusgrupperna fick författaren inte veta mer än deltagarnas förnamn. Vid utvärdering av skalan bestämde mottagningens överläkare att deltagarnas anonymitet skulle garanteras genom att låta mottagningspersonal dela ut frågeformulären. Detta för att deltagarnas namn eller personnummer inte skulle finnas i något material som lämnade mottagningen. Kontaktpersonen vid mottagningen i samarbete med övrig personal gjorde en kodlista, som endast mottagningen hade tillgång till. Författaren fick efter avslutad datainsamling endast de kodade enkäterna från två mättillfällen. Deltagarna lämnade skriftligt informerat samtycke (bilaga 7) i samband med att de fyllde i enkäten. Genom att kryssa för alternativet ”ja, vill delta” på blanketten om samtycke intygade deltagarna att de tagit del av informationen och valde att delta. Blanketten kodades tillsammans med det övriga materialet. Ur ett etiskt perspektiv gjordes bedömningen att det inte fanns några påtagliga risker med deltagandet i studien. Dock skulle deltagande i fokusgrupp kunna medföra en känsla av att vara utlämnad inför gruppen eller tvungen att svara på en känslig fråga. Vid utvärderingen av skalan skulle negativa känslor kunna väckas av någon fråga. Samtliga patienter som deltog i fokusgrupper och enkätstudie fick information om forskningens syfte och genomförande, att deltagandet var frivilligt och när som helst kunde avbrytas samt att all insamlad data behandlades konfidentiellt. Informationen formulerades på ett sätt som anpassats till målgruppens förutsättningar. Alla deltagare i fokusgrupper och utvärderingen av skalan informerades även om att de skulle få möjlighet att ta del av resultatet av studien. 4.6 Dataanalys Fokusgrupper Kvalitativa data analyserades genom att kategorisera de synpunkter som framkommit i fokusgrupperna, med utgångspunkt i de frågeställningar som diskuterades (bilaga 4-5). Synpunkterna klassificerades i olika kategorier: upplevd innebörd av begreppet fysisk aktivitet, upplevda hinder för fysisk aktivitet, upplevd innebörd av self-efficacy eller tilltro till sin förmåga, förståelse av syfte och instruktioner, språkval, gradering på skala, layout, relevans av respektive item samt frågeområden som saknades. 26 Synpunkterna på visuell och språklig utformning och upplevd innebörd av olika begrepp beaktades vid design av och formulering av instruktioner och frågor. Upplevda hinder för fysisk aktivitet och alla frågor som ansågs skulle ingå listades. Därefter bedömdes dessa utifrån huruvida de reflekterade begreppet self-efficacy korrekt. Frågor som berörde intention eller fysisk kapacitet uteslöts. Några förslag på nya frågor var snarlika varandra, och i de fallen gjordes ansträngningar inkludera flera aspekter i en fråga. Den omarbetade skalans ytvaliditet säkerställdes på två sätt. I fokusgrupperna, som avgjorde utformningen av den nya skalan, ingick personer från skalans målgrupp och personer som har kunskap om och förståelse för dessas förutsättningar. I samband med utvärderingen av Exercise Self-Efficacy Scale – Schizophrenia Version gavs också deltagarna möjlighet att ge sina skriftliga synpunkter på skalans utformning och om någon fråga var otydlig eller saknades. Undersökning av psykometriska egenskaper hos Exercise Self-Efficacy Scale – Schizophrenia Version Kvantitativa data bearbetades i Statistical Packages for the Social Sciences (SPSS) 21.0. Alla data var på ordinalnivå. Vald signifikansnivå var genomgående 0,05. Den inre överensstämmelsen analyserades för mättillfälle två, med anledning av ett mindre bortfall (N=3) jämfört med mättillfälle ett (N=7). Inre överensstämmelse beräknades med Cronbach's Alpha. I beräkningen av Cronbach's Alpha ingick även item-total correlations och inter-item correlations. Test-retest reliabilitet beräknades med ICC. Analysen gjordes med de två variabler som mätte den sammanlagda skattningen vid respektive tillfälle. En mer detaljerad beräkning gjordes också, där ICC beräknades för varje enskild fråga. Korrelation mellan self-efficacy och självrapporterat utövande av fysisk aktivitet mättes med Spearman's korrelationskoefficient. Korrelationen mellan två variabler beskrivs med ett värde mellan 1 och -1, där 0 innebär att inget samband finns. -1 innebär ett maximalt negativt samband, medan värden nära 0 indikerar ett svagt samband och värden nära 1 indikerar ett starkt samband (33). 27 5. RESULTAT 5.1 Ytvaliditet hos Exercise Self-Efficacy Scale – Schizophrenia Version Begreppet fysisk aktivitet Patienterna fick frågan vad begreppet fysisk aktivitet betydde för dem. Deras sammantagna uppfattning var att det innebar regelbunden motion, att skaffa sig en god kondition, att hålla kroppen igång och få hjärtat att jobba litet extra. Aktiviteter som de ansåg falla under begreppet var till exempel styrketräning, simning, cykling, löpning, bordtennis, stavgång, innebandy och friluftsliv. Samtidigt tyckte de att det var skillnad mellan fysisk aktivitet och att ”röra på sig”, och att fysisk aktivitet var något som var litet mera ansträngande. Promenera ansågs inte tillräckligt ansträngande för att räknas till fysisk aktivitet. Det kunde även vara svårt att avgöra vad som egentligen räknades som ”att röra på sig”, och om det räckte att gå i en trappa, gå till bussen eller till affären och bära hem matkassar. Deltagarna kom dock överens om att fysisk aktivitet involverade att byta om och anstränga sig litet mer och att ”röra på sig” även inkluderade vardagssysslor som att dammsuga. Patienterna såg flera vinster med att utöva fysisk aktivitet. De associerade fysisk aktivitet med att hålla sig frisk, att sova bättre, hålla vikten nere, ökat välbefinnande, glädje, att träffa folk och att få ett hälsosamt åldrande. Faktorer som upplevdes underlätta fysisk aktivitet var omständigheter som vackert väder, att vara glad, att ha en rutin eller en schemalagd aktivitet eller en viktig anledning såsom att gå ned i vikt. Några tyckte att det var positivt att ha sällskap eller träna i grupp, medan någon annan hellre ville träna på egen hand utan så mycket folk omkring sig. Personalen hade upplevelsen av att många av deras patienter såg fysisk aktivitet som något ouppnåeligt, och något som de inte utövade. Använde man istället begrepp som ”rörelse” eller att ”röra på sig” var det vanligt att det visade sig att personen faktiskt utövade fysisk aktivitet, men i former som denna inte tyckte räknades dit. Det kunde handla om en promenad till affären eller att gå några hållplatser istället för att ta bussen. Även flera i personalen hade känslan av att fysisk aktivitet till skillnad från rörelse innebar att byta om till träningskläder. De beskrev också att många jämförde sig med vad de klarat av tidigare i livet, och för de som varit mycket fysiskt aktiva då kunde kontrasten vara särskilt stor. Personalen såg en vinst i om den nya skalan kunde belysa att även vardagsmotion i enkla former räknas. 28 Hinder för fysisk aktivitet Patienterna identifierade faktorer som de ansåg utgöra hinder för att vara fysiskt aktiv. Under omständigheter som sjukdom eller skador var det självklart för dem att man varken kunde eller skulle träna. Faktorer som var kopplade till psykisk ohälsa (att känna sig stressad, ledsen, orolig eller må psykiskt dåligt) utgjorde hinder. Det kunde även handla om att vara trött eller att inte ha någon lust. Dåligt väder eller att inte ha någon att gå tillsammans med påverkade också. Flera patienter påpekade att det var svårt att komma igång igen om de kommit ur sina rutiner, till exempel om de varit borta från sin dagliga sysselsättning eller varit sjuk. Någon beskrev att det kunde kännas meningslöst att exempelvis bara promenera utan att ha ett syfte med promenaden, medan det var mer meningsfullt att gå till mataffären. Personalens erfarenhet av faktorer som utgjorde hinder för fysisk aktivitet var att många av deras patienter hade svårt med igångsättning och att upprätthålla en rutin. Det förekom också att personerna lätt kunde överge en planerad aktivitet när något annat, som i nuet var mer lockade, dök upp. En rädsla för omgivningen och upplevelsen av att människor runt omkring hyser nedsättande tankar hindrade flera. Fysiska hinder som övervikt, kroniskt obstruktiv lungsjukdom (KOL), knäoch ryggproblem och läkemedelsrelaterad trötthet var vanligt förekommande. Många reagerade också negativt på den fysiska reaktionen med pulsökning och svettning, eftersom de relaterade denna till att något är fel i kroppen eller misstog den för ångest. Att inte ha ekonomiska förutsättningar att utöva fysisk aktivitet var ett annat vanligt hinder, och kunde innebära att inte ha tillgång till bra skor eller kläder. Self-efficacy Patienterna fick frågan om vad det innebär att vara säker på sin förmåga. För dem innebar det att tro på sig själv, att avgöra vad jag klarar av, att ha självförtroende eller att tänka ”det där kan inte vara så svårt”. De flesta verkade förstå begreppet ”tilltro till sin förmåga”, även om det förekom att man snarare relaterade till sin fysiska förmåga att vara aktiv, och behövde påminnas om vad det var som efterfrågades i skalan. Personalen bedömde att patienterna skulle ha svårt att förstå vad det innebär att vara ”säker på sin förmåga”. De efterfrågade att ha något mer konkret att relatera till, och att frågorna om tilltro till sin förmåga skulle kretsa kring en konkret aktivitet som var känd för personen, såsom att promenera från mottagningen till pendeltågsstationen. 29 Personalen relaterade också begreppet tilltro till sin förmåga till att många personer med schizofreni tolkar kroppen på ett annorlunda sätt. Därför berörde det även deras upplevda gräns för hur mycket de vågar anstränga sig. Till exempel tilltro till att hjärtat håller, och att inte få en hjärtinfarkt av att bli andfådd. Syfte och instruktioner Efter att ha läst igenom instruktionerna i originalet fanns bland patienterna flera olika tolkningar av vad det var som efterfrågades: förmågan eller viljan att vara fysiskt aktiv eller upplevelsen av hur jobbigt det är. Personalen ansåg att det måste framgå att skattningen handlade om att ”röra på sig”, för att det skulle vara tydligt vad som räknades. De menade att det vore bättre att fråga ”hur mycket rör du på dig när...” istället för ”hur säker är du på din förmåga att röra på dig när...”, med syfte att konkretisera varje scenario. Önskemål fanns om att lägga till en instruktion om att fylla i det alternativ som passar bäst, för att minimera risken för att någon skulle fastna vid en fråga där inget alternativ stämmer helt. Språkval Avseende hur frågorna skulle ställas var personalen angelägen om ett konkret språk. De förespråkade exempel och att formulera sig kortfattat och med enkla ord. Flera av patienterna uppmärksammade genast språkliga fel i Exercise Self-Efficacy Scale och reagerade på uttrycket ”andra människor”, som de ansåg lät otrevligt. Gradering på skala När det gäller att skatta på skalan ville personalen ha till en förändring, men var inte helt ense om hur. Förslag som togs upp var visuell analog skala (VAS) eller ”gubbar” med ansiktsuttryck. Enighet rådde däremot om att det borde vara färre skalsteg, och att det rentav skulle räcka med tre eller fyra alternativ. Angående användandet av siffror som alternativ tog man upp risken för att en siffra kan symbolisera antingen något positiv eller negativt, och därför skulle kunna styra valet. Svårigheten med att förstå skillnaden mellan två siffror i en skattning lyftes, det vill säga i vilken grad en siffra motsvarar en viss nivå av tilltro till sin förmåga i förhållande till en annan siffra. 30 Patienterna å sin sida tyckte att VAS var svårare att använda och föredrog att få siffror att välja mellan. Däremot tyckte flera att det var onödigt många alternativ att välja mellan i originalet. På de formulär som patienterna provade att fylla i syntes också att så gott som alla bara använde en del av skalan. Någon använde bara steg 0 och 10, någon annan bara 0-5, ytterligare någon bara 5-10. Layout Ingen av patienterna hade några påtagliga svårigheter med layouten i originalet, men några var tvungna att gå tillbaka till instruktionerna ofta och repetera vad det var som egentligen efterfrågades. Personalen tyckte att skalan var ”plottrig” och att det var svårt att följa raderna. Det diskuterades om bilder kunde användas för att förtydliga, men man kom fram till att det inte fanns plats för det i ett pappersformulär. Diskussionen berörde också hur ett sådant formulär skulle kunna göras om till ett dataprogram, där endast en fråga i taget syntes för tydlighetens skull. Det föreslogs att man skulle dela upp formuläret på flera sidor, med större text och radavstånd. Synpunkter på enskilda items i Exercise Self-Efficacy Scale (bilaga 1) Fråga 1 ”När jag känner mig trött” bedömdes av samtliga vara en relevant fråga. Personalen föreslog en mer konkret formulering: ”när jag är trött”, vilket fick bifall av patienterna. Fråga 2 ”När jag har långa arbetsdagar” gjorde att patienterna undrade vad som räknades som arbete, och om till exempel dagverksamhet ingick. Frågan tolkades i första hand som att den handlade om förvärvsarbete, och att man måste arbeta för att överhuvudtaget kunna svara. Patienterna efterlyste exempel, och menade att man också kunde ha en arbetsam dag hemma med exempelvis städning. Personalen ansåg att ordet ”arbete” skulle bytas ut mot ”sysselsättning” och förtydligas med några exempel. Fråga 3 ”Vid dåligt väder” bedömdes enhälligt som en relevant och okomplicerad fråga. Patienterna tyckte att det var ett tydligt begrepp som inte behövde preciseras. Fråga 4 ”När jag har småskador” tyckte flera patienter var svår att svara på. En definition av vad som avsågs saknades och logiken med att träna när man är skadad ifrågasattes. Personalen föreslog en omformulering: ”när jag har ont i kroppen”. 31 Fråga 5 ”På grund av personliga problem” bedömdes av patienterna som irrelevant eftersom det var oklart vilka problem som avsågs. Personliga problem ansågs kunna vara vitt skilda saker, såsom att må dåligt psykiskt eller att ha grälat med någon. Personalen menade att mer berättigade frågor vore ”när jag har symtom av min sjukdom” och ”när jag har biverkningar”, eftersom de upplevde att alla hade ett begrepp för det. Patienterna fick frågan om vad de tyckte om förslagen, och instämde enhälligt. Fråga 6 ”När jag känner mig nedstämd” tyckte patienterna var relevant, i synnerhet eftersom fysisk aktivitet ansågs kunna hjälpa mot nedstämdhet. Att vara ledsen ansågs också vara en hindrande faktor. Personalen föreslog en omformulering för att täcka in olika negativa känslor på ett mer konkret sätt: ”när jag är arg eller ledsen”. Fråga 7 ”När jag känner mig orolig” ansåg patienterna vara oklar, då det inte preciserades om det var fysisk eller psykisk oro som avsågs och heller inte om det handlade om ett sjukdomssymtom. Personalen ansåg att frågan föll under symtom, och kunde uteslutas. Fråga 8 ”När jag har återhämtat mig från sjukdom som begränsade mina fysiska aktiviteter” tyckte patienterna var relevant, medan personalgruppen lutade mer åt att den borde uteslutas med motiveringen att personer med schizofreni har en grundsjukdom som alltid begränsar dem. Patienterna tyckte att frågan var tydlig och att det var självklart att det var tillfälliga sjukdomar, såsom förkylning, som avsågs. Fråga 9 ”När jag känner kroppsligt obehag under aktiviteten” tyckte personalen var bra, eftersom de upplevde att många patienter känner så, och kan förväxla ansträngning med ångest. Patienterna tyckte att frågan var beroende av vilken form av obehag som menades, och önskade en omformulering med bättre förklaring och några exempel. Fråga 10 ”Efter en semester” tyckte patienterna kändes fel eftersom det är så få som arbetar och därmed har semester. Däremot ansågs det vara relevant att fråga om situationen efter att ha varit bortrest, eftersom det kunde vara svårt att komma igång igen efter ett avbrott. Personalen tyckte också att ordet semester var fel och föreslog istället ”när jag är på resa”, eftersom miljöombytet ansågs vara en risk att bli passiv. 32 Fråga 11 ”När jag har mycket att göra hemma” tyckte patienterna var en bra fråga, medan personalen menade att den borde utvecklas till ”när jag är stressad över saker som jag ska göra”. Fråga 12 ”När jag har besök” ansågs av patienterna som konstig, eftersom de var eniga om att det inte kommer på frågan att göra någonting annat när man har besök, och att det därmed inte alls står i relation till förmågan att vara fysiskt aktiv. Även personalen tyckte att frågan var överflödig, då besök ändå faller under ”andra intressanta saker” (fråga 13). Fråga 13 ”När andra intressanta saker kräver min tid” bedömdes av patienterna som svår att tolka, huruvida det handlar om intressen eller om måsten. Frågan ansågs ändå mycket relevant, eftersom det kändes självklart att man kan vilja lägga sin tid på någon annan aktivitet. Någon föreslog en omformulering: ”när jag är upptagen med annat”. Även personalen ville formulera om, och ett förslag var ”När andra intressanta saker händer”. Fråga 14 ”När jag inte kan uppnå mina aktivitetsmål” upplevdes som otydlig av både personalen och patienterna då det inte framgick vad som avsågs med aktivitetsmål. Personalen valde att låta målen avse den fysiska aktiviteten, och föreslog istället: ”När det inte känns som om jag kommer någonvart med min träning”. Patienterna var bekväma med ordet ”mål” i allmänhet, och tyckte att det var en mycket adekvat fråga, eftersom måluppfyllelse för dem stod i samband med motivation. Däremot blev de osäkra på om det var deras fysiska aktivitet som avsågs med frågan, och ville omformulera till ”mina mål med träningen”. Fråga 15 ”När jag inte har stöd från familjen eller vänner” tyckte samtliga var för smal, helt enkelt för att inte alla har familj eller vänner, men istället andra personer i omgivningen som stöttar. Förslag från personalen var ”Stöd från omgivningen” och från patienterna ”Stöd från andra personer”, och samtliga önskade att exempel på stödjande personer skulle anges. Fråga 16 ”Under en semester” ansågs av patienterna i viss mån relevant, men man tyckte att den borde byta ordet ”semester” mot ”resa”, eftersom den stora utmaningen låg i att befinna sig på en plats där man inte känner igen sig. Personalen menade även de att ”När jag är på resa” vore ett bättre alternativ, just med anledning av den okända omgivningen. 33 Fråga 17 ”När jag har annat för mig” menade samtliga var irrelevant och borde uteslutas. Patienterna med motiveringen att man alltid måste göra det som är viktigast om man dubbelbokar sig, och då inte har möjligheten att välja. Personalen menade att frågan uteslöts automatiskt, eftersom den krävde att man skulle gå igenom alla övriga frågor och föreställa sig en situation som inte redan hade täckts in, vilket blev för komplicerat. Fråga 18 ”Vid problem inom familjen” väckte hos några av patienterna osäkerhet kring vem som ingår i familjen, och personalen menade att alla inte har familj och i så fall inte berörs av frågan. När det gällde frågor som saknades i frågeformuläret ansåg personalen att det vore relevant att ta med frågor om biverkningar, symtom av grundsjukdomen, sjukhusvistelse, igångsättningssvårigheter och ekonomi. Patientgrupp 1 menade att man borde fråga om träningsvärk, dåligt självförtroende, dålig sömn, alkoholbesvär eller annat beroende, ekonomi och ensamhet. Patientgrupp 2 ansåg att frågor om symtom av grundsjukdomen, sömnproblem, ångest och biverkningar saknades. Vidare tyckte man att psykiska problem som leder till isolering och nedsatt förmåga att gå ut borde belysas. Utformning av Exercise Self-Efficacy Scale – Schizophrenia Version (bilaga 2) Med utgångspunkt från insamlade synpunkter gjordes frågeformuläret om, och nya frågor formulerades. Instruktionerna gjordes så kortfattade som möjligt, med några konkreta exempel. Fysisk aktivitet definierades till vilken form av rörelse som helst, men i minst tio minuter åt gången, med Socialstyrelsens rekommendationer (21) som grund. Vid varje fråga upprepades ”Hur säker är du på att du klarar av att vara fysiskt aktiv...” för att förtydliga vad det var som efterfrågades och för att respondenten skulle slippa gå tillbaka till instruktionerna. De nya frågorna presenteras nedan i tabell III. Sex svarsalternativ tillämpades istället för tio, och illustrerades med siffrorna 1-6, som i stigande ordning motsvarade de verbala graderingarna: inte alls, litet grand, något, ganska, mycket och helt säker. Personalen och patienterna hade uttryckt önskemål om färre svarsalternativ och behov av att förtydliga siffrornas innebörd. Skalor av denna typ har vanligen fem till sju svarsalternativ (36). 34 Skriftliga synpunkter från deltagarna på utformningen av Exercise Self-Efficacy Scale – Schizophrenia Version Frågorna 4, 5, 6, 7, 13, 15, 16 och 18 (se tabell III) beskrevs som otydliga en gång vardera. Man saknade frågor om årstid, medicinering, träningens intensitet och hur bra det går att hantera problem i vardagen. Andra synpunkter om skalan var att frågorna var enformiga och att alla frågor inte berörde personen i fråga. Det framkom också synpunkten att frågorna var bra. Tabell III. Val av items i Exercise Self-Efficacy Scale – Schizophrenia Version. Hur säker är du på att du klarar av att vara fysiskt aktiv... 1) När du är trött? 2) De dagar då du har varit på sysselsättning? (Till exempel daglig verksamhet, träffstuga, arbete, kurs) 3) När det är dåligt väder? 4) När du har ont i kroppen? 5) När du har symtom av din sjukdom? 6) När du har biverkningar? 7) När du är arg, ledsen, rädd eller grubblar över något? 8) Efter att du varit sjuk? (Till exempel när du har blivit frisk efter en förkylning) 9) När aktiviteten ger kroppsliga reaktioner eller obehag? (Till exempel att du blir andfådd, svettas och hjärtat slår fortare) 10) När du är stressad över saker som du ska göra? 11) När det finns andra saker som du hellre vill göra? 12) När du inte når dina mål med aktiviteten? (Till exempel gå ned i vikt, bli starkare eller orka gå längre) 13) När du inte har stöd från andra personer? (Till exempel boendestöd, kontaktperson, sjukvårdspersonal, familj, vänner) 14) När du är bortrest? 15) När du har kommit hem efter att ha varit inlagd på sjukhus? 16) När du har ont om pengar? 17) När det är för mycket folk omkring dig? 18) När du har sömnproblem? 35 5.2 Inre överensstämmelse för Exercise Self-Efficacy Scale – Schizophrenia Version Exercise Self-Efficacy Scale – Schizophrenia Version hade en hög inre överensstämmelse (Cronbach's Alpha = 0,961). Därmed kan skalans olika items anses mäta samma egenskap. Cronbach's Alpha if Item Deleted var < 0,961 för samtliga items, vilket innebär att Alphavärdet inte skulle bli högre om någon item eliminerades. Inter-item correlation var > 0,8 för några par av items, se tabell IV. Detta skulle kunna tyda på att dessa par items är snarlika varandra och att någon av dem skulle kunna uteslutas ur skalan. Corrected item-total correlation var > 0,3 på alla items, se tabell V. Det innebär att varje enskild item har en god korrelation med skalans övriga items. Tabell IV. Par av items med en inter-item correlation > 0,8. 7) När du är arg, ledsen, rädd eller grubblar över något. 10) När du är stressad över saker som du ska göra. Inter-item correlation = 0,808 7) När du är arg, ledsen, rädd eller grubblar över något. 12) När du inte når dina mål med aktiviteten. Inter-item correlation = 0,868 7) När du är arg, ledsen, rädd eller grubblar över något. 17) När det är för mycket folk omkring dig. Inter-item correlation = 0,828 11) När det finns andra saker som du hellre vill göra. 12) När du inte når dina mål med aktiviteten. Inter-item correlation = 0,871 13) När du inte har stöd från andra personer. 15) När du har kommit hem efter att ha varit inlagd på sjukhus. Inter-item correlation = 0,832 16) När du har ont om pengar. 17) När det är för mycket folk omkring dig. Inter-item correlation = 0,803 36 Tabell V. Corrected item-total correlation för respektive item i Exercise Self-Efficacy Scale – Schizophrenia Version. Item 1 0,727 2 0,704 3 0,747 4 0,713 5 0,659 6 0,654 7 0,877 8 0,737 9 0,721 10 0,848 11 0,855 12 0,844 13 0,721 14 0,588 15 0,688 16 0,749 17 0,809 18 0,821 37 5.3 Test-retest reliabilitet för Exercise Self-Efficacy Scale – Schizophrenia Version Test-retest reliabiliteten för Exercise Self-Efficacy Scale – Schizophrenia Version visade en mycket hög korrelation (ICC = 0,951, p < 0,001) för den sammanlagda summan av skattningen. ICC för respektive fråga presenteras i tabell VI nedan. Det höga värdet indikerar att test-retest reliabiliteten är god och att skalan kan anses tillförlitlig för att mäta förändring av self-efficacy för fysisk aktivitet efter en intervention. Tabell VI. ICC för respektive item i Exercise Self-Efficacy Scale – Schizophrenia Version. Item ICC p N 1 0,803 < 0,000 32 2 0,966 < 0,000 30 3 0,918 < 0,000 32 4 0,863 < 0,000 32 5 0,758 < 0,000 31 6 0,936 < 0,000 29 7 0,893 < 0,000 32 8 0,816 < 0,000 32 9 0,904 < 0,000 32 10 0,798 < 0,000 32 11 0,681 <0,001 31 12 0,761 < 0,000 31 13 0,809 < 0,000 31 14 0,644 < 0,003 30 15 0,678 < 0,002 29 16 0,681 < 0,001 30 17 0,853 < 0,000 32 18 0,790 < 0,000 31 5.4 Korrelation mellan Exercise Self-Efficacy Scale – Schizophrenia Version och självrapporterad fysisk aktivitet Exercise Self-Efficacy Scale – Schizophrenia Version hade ett samband med självrapporterad fysisk aktivitet (Spearman's rho = 0,531, p < 0,01). Detta tyder på att en person som skattar sin selfefficacy för fysisk aktivitet som hög på Exercise Self-Efficacy Scale – Schizophrenia Version också har en hög fysisk aktivitetsnivå, och vice versa. 38 6. DISKUSSION 6.1 Sammanfattning av resultat Syftet med studien var att omarbeta Exercise Self-Efficacy Scale för personer med schizofreni. Första delen av studien bestod av en kvalitativ del i form av fokusgrupper med både patienter och personal vid en psykiatrisk öppenvårdsmottagning för patienter med psykossjukdom, för att inhämta den kunskap som behövdes för att omarbeta skalan och ge den ytvaliditet. Utifrån resultatet av fokusgrupperna utvecklades Exercise Self-Efficacy Scale – Schizophrenia Version. Därefter utvärderades skalan genom en enkätstudie med kvantitativ dataanalys, för att undersöka den nya skalans inre överensstämmelse, test-retest reliabilitet och korrelation med självrapporterat utövande av fysisk aktivitet. I fokusgrupperna beskrev patienterna sin uppfattning av begreppet fysisk aktivitet och upplevda hinder för att vara fysiskt aktiv. Personal och patienter gick igenom Exercise Self-Efficacy Scale och diskuterade huruvida frågorna var relevanta, behövde modifieras eller kunde tas bort. De diskuterade även vilka frågeområden som fattades, samt hur instruktioner och layout kunde förbättras. Skalan omarbetades med stöd av de synpunkter som framkommit i fokusgrupperna. Nya frågor formulerades, instruktionerna konkretiserades och svarsalternativen förtydligades samt minskades i antal. Exercise Self-Efficacy Scale – Schizophrenia Version hade en mycket hög inre överensstämmelse (Cronbach's Alpha = 0,961). Test-retest reliabiliteten visade en mycket hög korrelation (ICC = 0,951, p < 0,001) för den sammanlagda summan av skattningen. Ingen av de enskilda frågorna visade en lägre än acceptabel korrelation. Den sammanlagda skattningen hade ett samband med självrapporterad fysisk aktivitet (Spearman's rho = 0,531, p < 0,01). 39 6.2 Resultatdiskussion I fokusgrupperna diskuterades begreppet self-efficacy eller ”tilltro till sin förmåga”. Hur begreppet skulle förklaras i instruktionerna till skalan var inte självklart. Personalen var angelägen om ett konkret språk, och bedömde att patienterna skulle ha svårt att förstå vad det innebär att vara ”säker på sin förmåga”. Önskemål fanns om att relatera frågorna till en specifik aktivitet, till exempel ”orkar du gå från mottagningen till pendeltåget när...” eller ”hur klarar du av att gå från mottagningen till pendeltåget när...” Patienterna i intervjugrupperna förstod dock vad som efterfrågades när de fick en närmare förklaring muntligen, även om instruktionerna i Exercise SelfEfficacy Scale inte räckte. Risken med personalens önskemål bedömdes vara att det skulle locka till att skatta sin fysiska förmåga att vara aktiv, exempelvis att orka promenera en viss sträcka. I en studie av Brown et al (44) undersöktes skillnaden mellan begreppen self-efficacy och självskattad förmåga avseende yrkesliv. De bekräftade hypotesen att de två, visserligen närliggande, begreppen har olika betydelse. Medan self-efficacy representerar individens tilltro till sin förmåga att klara av något, innebär självskattad förmåga ofta en jämförelse med det som anses vara normen för en prestation. Självskattad förmåga kan också involvera att jämföra sig med andra personer (44). För att bibehålla skalans grundläggande egenskaper gjordes bedömningen att den inte kunde modifieras i den grad som personalen önskade. Däremot förtydligades instruktionerna och språket och layouten förenklades. Avseende skattning förespråkade både personalen och patienterna färre svarsalternativ än originalets noll till tio, samt ett förtydligande av de olika siffrornas betydelse. Bandura (14) avråder från att ha för få skalsteg, med risk för att instrumentet inte blir tillräckligt känsligt eller tillförlitligt. Med anledning av den samstämmighet som rådde i de tre intervjugrupperna och baserat på att de patienter som provade att fylla i originalet endast använde en viss del av skalans steg valdes att minska ned på svarsalternativ. Maurer och Andrews (45) har visat i en studie att både traditionella mått på self-efficacy, likertskala och förenklade mått såsom bilder på olika ansiktsuttryck (ledsen till glad) kan användas för att mäta self-efficacy med samma resultat. Det skulle dock kunna argumenteras att instrumentet riskerar att snabbt nå en takeffekt och har liten möjlighet att fånga upp små förändringar. 40 Eftersom den nya skattningsskalan är anpassad till personer med schizofreni, diskuterades i fokusgruppen med personal huruvida frågor om olika symtom skulle inkluderas. Gruppens slutsats var dock att patienterna i regel är mycket medvetna om sina egna symtom, genom erfarenhet och patientutbildning, och att det därmed skulle vara tillräckligt att fråga om ”symtom av din sjukdom”. Ytterligare ett argument för detta var att symtomen är individuella (2) och att var och en annars skulle få frågor om symtom han eller hon inte har. Patienterna höll med om detta. Samma diskussion fördes om symtom på biverkningar, som enligt personalens erfarenhet var ett välkänt begrepp för patienterna. Dock påpekades vid utvärderingen av skalan att det kan vara stor skillnad på biverkningar och huruvida de har någon påverkan på förmågan att utöva fysisk aktivitet, till exempel trötthet jämfört med muntorrhet. Det skulle kunna leda till en osäkerhet avseende dessa frågor – en person som anger att han eller hon är mycket säker på sin förmåga trots biverkningar, kanske enbart upplever biverkningar som inte har någon påverkan på upplevd förmåga att vara fysiskt aktiv. Exercise Self-Efficacy Scale's fråga om att vara fysiskt aktiv efter ha återhämtat sig efter en sjukdom väckte olika reaktioner bland personal och patienter. I personalgruppen rådde meningen att frågan kunde uteslutas med anledning av att patientgruppen alltid har en grundsjukdom som begränsar och påverkar hela deras tillvaro, och att tillfällig sjukdom som en förkylning eller en stukad fot är av mindre intresse. Patienterna däremot tyckte frågan var relevant, framför allt med anledning av att det kunde vara svårt att komma igång just efter att ha kommit ur sina rutiner vid till exempel en förkylning. Eftersom patienterna så enhälligt ansåg frågan relevant, och dessutom kunde ge den en djupare mening, behölls den. Frågan har heller inte ansetts irrelevant vid utvärdering för personer med diabetes (16,17), hjärtsjukdom (15) eller kronisk sjukdom (11). Frågan som rör aktivitetsmål öppnade för intressanta diskussioner och reflektioner. För personalen var det inte uppenbart vad som avsågs med det, och inte heller att man som privatperson skulle ha några aktivitetsmål. För patienterna var betydelsen av mål i allmänhet något självklart. Företeelsen att sätta och följa upp mål var något som de hade vana av, och som skulle kunna relateras till deras personliga erfarenheter inom sjukvård och kommunal verksamhet. 41 Frågan om ekonomi togs upp av både personal och patienter och belystes som ett vanligt hinder för fysisk aktivitet. Huruvida en person har råd eller inte skulle dock kunna anses vara en alltför extern faktor för att ingå i en self-efficacy-skala. Anledningen till att den ändå inkluderats, är just för att frågan tagits upp av både personal och patienter, samt att målgruppen ofta är ekonomiskt utsatt. Det kan trots allt handla om huruvida en person klarar av att prioritera sin fysiska aktivitet under samtidig oro för ekonomiska bekymmer eller huruvida en person förmår att aktivt göra valet att lägga sina pengar på den fysiska aktiviteten istället för att unna sig något annat efterlängtat. Ett antal hinder för fysisk aktivitet som togs upp av personal och patienter bedömdes inte passa i den nya skalan. Sjukhusvistelse beskriver en situation där den enskilde inte har full kontroll över sin tillvaro och därav inte har möjlighet att vara fysiskt aktiv i den grad hon eller han själv önskar. Igångsättningssvårigheter och ångest är en del av sjukdomsbilden hos vissa personer och faller därmed under sjukdomssymtom. Träningsvärk är ett fenomen som faller under ”ont i kroppen”. Dåligt självförtroende uteslöts för att undvika begreppsförvirring, då det är ett närliggande begrepp i förhållande till self-efficacy. Alkoholmissbruk eller annat beroende bedömdes som en helt annan problematik, som inte är direkt kopplad till sjukdomen. Alla är inte drabbade och kan inte besvara frågan. 42 En fråga som under arbetets gång har blivit tydlig är vem det är som har ”rätt” när det råder delade meningar mellan personal och patienter, eller när fokusgruppernas åsikter går emot de teoretiska ramarna. Valet föll i stor utsträckning på att följa fokusgruppernas, och då i synnerhet patienternas, åsikter. Eftersom fokusgrupperna visade på att patienterna i vissa sammanhang hade en djupare förståelse för just patientperspektivet valdes deras åsikt i störst utsträckning. Patienterna uppmärksammade dessutom stavfel, språkfel och opassande formuleringar som gick personalen förbi. En tanke som väckts i detta sammanhang är huruvida vårdpersonal underskattar patienters kunskap och insikt, och att det skulle kunna finns en risk för ett överdrivet tillrättaläggande. Boardman et al (46) beskriver en tendens hos personal inom psykiatrin att underskatta sina patienters kapacitet i samband med bedömning av arbetsförmåga. I en studie av Moseley (47) undersöks huruvida vårdpersonal gör en korrekt bedömning av i vilken grad patienter med kronisk smärta har förståelse för smärtfysiologi. Studien visade att personalen underskattade patienternas kapacitet att förstå information. Moseley drar slutsatsen att det medför en risk för att vårdpersonal utelämnar information som skulle kunna gagna patienterna (47). Med detta inte sagt att personalens synpunkter är mindre korrekta i den här studien. Det var ett stort värde i att få deras kunskap som förberedelse inför fokusgrupperna med patienterna. Personalen kom med många förslag på nya frågor som kunde diskuteras i patientgrupperna, och som till stor del mottogs positivt. Exercise Self Efficacy Scale – Schizophrenia Version hade en mycket hög inre överensstämmelse (Cronbach's Alpha = 0,961). Den inre överensstämmelsen var hög (0,92-0,95) även för Exercise Self-Efficacy Scale när den utvärderades för personer som rehabiliteras efter hjärtsjukdom (15), personer med kronisk sjukdom (11) och diabetes (16,17). Höga reliabilitetssiffror på ≥ 0,95 behöver inte alltid vara att eftersträva eftersom det kan vara ett tecken på att det finns överflödiga delfrågor (48). Även om instrumentets items mäter en och samma egenskap finns det alltid flera aspekter bakom en egenskap, såsom i detta fall olika former av hindrande omständigheter. Därmed krävs en viss heterogenitet för att inte upprepa likvärdiga frågor (48). Van der Heijden et al (17) valde av ovanstående anledning att efter en inledande dataanalys göra en kortare version av Exercise SelfEfficacy Scale, bestående av 13 items (17). 43 Några par av items i Exercise Self Efficacy Scale – Schizophrenia Version hade en inter-item correlation på >0,8, vilket skulle kunna tyda på att de är så pass lika varandra att en av dem kan uteslutas (35). Dock var dessa par av items i de flesta fall inte uppenbart närliggande frågor, utom möjligen fråga 7 (”När du är arg, ledsen, rädd eller grubblar över något”) och 10 (”När du är stressad över saker som du ska göra”). Det kan diskuteras huruvida Exercise Self Efficacy Scale – Schizophrenia Version har delfrågor som skulle kunna uteslutas, men det torde också finnas ett värde i att en skattningsskala innehåller en mängd olika aspekter. Personalen i fokusgruppen påpekade också att en skattningsskala i kliniska sammanhang även tjänar som diskussionsunderlag efter genomförd skattning. Patienterna i fokusgruppen tyckte inte att det var för många frågor i originalskalan. En åsikt som framkom vid utvärderingen av skalan var dock att frågorna var enformiga, och ur den synvinkeln skulle färre frågor kunna underlätta för respondenten att bibehålla intresset. Test-retest reliabiliteten för Exercise Self Efficacy Scale – Schizophrenia Version var mycket hög (ICC = 0,951) för den sammanlagda summan av skattningen. Avseende varje enskild fråga sågs för de flesta en stark korrelation, förutom fråga 11, 14, 15 och 16 som visade ett något lägre, om än acceptabelt, värde. Dessa frågor berörde omständigheterna att hellre vilja göra något annat, att vara bortrest, att ha kommit hem efter en sjukhusvistelse och att ha ont om pengar. Fråga 15 och 16 angavs båda av en deltagare som otydliga, vilket skulle kunna vara en del av förklaringen. Exercise Self-Efficacy Scale utvärderades för test-retest reliabilitet (Pearson's r = 0,77) bland personer med kronisk sjukdom (11). Exercise Self-Efficacy Scale – Schizophrenia Version hade en högre testretest reliabilitet, men också färre svarsalternativ (1-6 gentemot 0-10). Enligt Weng (49) påverkar antalet svarsalternativ risken för mätfel. När det finns fler svarsalternativ att välja mellan, blir det svårare att göra bedömningen av värdet av respektive alternativ. Risken är då större att personen inte gör samma bedömning vid nästa mättillfälle (49). 44 Exercise Self-Efficacy Scale – Schizophrenia Version visade ett samband med självrapporterad fysisk aktivitet. Sambandet undersöktes med anledning av att instrumentet är tänkt att användas i samband med studier kring eller i kliniskt arbete med fysisk aktivitet. Self-efficacy har dessutom beskrivits som en prediktor för hälsobeteenden (5,30). Self-efficacy för fysisk aktivitet, mätt med Exercise Self-Efficacy Scale, hade ett positivt samband med fysisk prestation hos personer som rehabiliterades för hjärtsjukdom (15) och fysisk aktivitetsnivå hos personer med kronisk sjukdom (11) och diabetes (17). Värdet av självrapporterad fysisk aktivitet kan naturligtvis ifrågasättas. Shephard (50) beskriver att respondenter i frågeformulär om fysisk aktivitet ofta påverkas av vad som är ett socialt önskvärt beteende, och att människor generellt överrapporterar fysisk aktivitet och underskattar den tid de är stillasittande. Shephard skriver också att det har observerats att personer som uppmuntras att vara fysiskt aktiva uppger en högre grad av fysisk aktivitet än vad som kunnat mätas objektivt med data om hjärtfrekvens (50). I en studie som berör fysisk aktivitet finns naturligtvis risken att deltagarna påverkas av ovan beskrivna fenomen. Det finns också tvärtom en möjlighet att patienterna i den här studien har rapporterat en lägre fysisk aktivitetsnivå än vad som föreligger i verkligheten. Personalen i fokusgruppen hade erfarenheter av att deras patienter ofta uppfattar att den rörelse de utför inte ”räknas”. Ytterligare faktorer komplicerar mätningen av en eventuell korrelation mellan self-efficacy och utövande av fysisk aktivitet. Van der Heijden et al (17) menar att fysisk aktivitet är ett extremt komplext beteende, som inte kan förklaras av en enskilt faktor. Utövande av fysisk aktivitet är beroende av en mångfald av demografiska, biologiska, sociala, beteenderelaterade, kulturella och psykologiska faktorer (17). 45 6.3 Metoddiskussion Patienterna i fokusgrupperna uppvisade en viss homogenitet gällande ålder, diagnostid och fysisk aktivitetsnivå. Delade meningar råder om huruvida homogenitet eller heterogenitet bör råda bland fokusgruppsdeltagare (35). Homogenitet anses underlätta interaktionen medan heterogenitet kan generera mer information (35). Det finns en möjlighet att just personer med intresse för ämnet och därmed en bättre förförståelse valde att delta i fokusgrupperna. Patienterna som deltog i fokusgrupper hade själva en hög självrapporterad fysisk aktivitetsnivå. Därmed finns det en risk för att de inte kan anses representera hela gruppen, och att det finns aspekter som felaktigt lämnats därhän. Det faktum att dataanalysen visade goda resultat tyder ändå på att fokusgrupperna bidragit med generaliserbar information. En annan faktor som kan tänkas utgöra ett problem är att mottagningen jobbar aktivt med hälsofrågor, vilket skulle kunna innebära att även många av deltagarna i utvärderingen av skalan har en större förståelse för ämnet än genomsnittet. Därför kan det ifrågasättas om skalan är generaliserbar även på andra mottagningar där ämnet hälsa och fysisk aktivitet inte belyses i samma utsträckning. Det finns naturligtvis också en fara med att en viss grupp av personer, som anses ha förmågan att representera sin diagnosgrupp, uppmuntras till och gärna ställer upp i intervju och att en liknande subgrupp alltid får representera hela populationen. Det kan leda till att personer som har större svårigheter inte får fram sina synpunkter i samma utsträckning. I den här studien gjordes dock ansträngningar att undvika detta fenomen genom att arrangera två stycken fokusgrupper för patienter, för att inkludera personer med olika grad av kognitiva svårigheter. 46 Fokusgruppen med personal bestod av en grupp kollegor som kände varandra väl. Deras gemensamma bakgrund kan innehålla faktorer som kan ha påverkat samspelet i intervjun, även om något sådant inte var uppenbart. Deltagarna argumenterade och gav intryck av att våga säga emot varandra när de tyckte olika. Mycket information kunde samlas in, och i vissa fall kom man till en gemensam slutsats medan man i andra fick acceptera att man tyckte olika. Naturligtvis kan någon ha avstått från att framföra en åsikt för att undvika att argumentera. I patientgrupperna var deltagarna inte heller främlingar för varandra, även om man inte hade samma gemenskap som personalgruppen, utan hade mottagningen som gemensam nämnare. I diskussionerna sade man inte emot varandra, utan uttryckte sig snarare kring sin egen person och accepterade övriga deltagares synpunkter. Även här föreligger en risk att någon valt att hålla med föregående talare, istället för att uttrycka en avvikande åsikt. McLafferty (39) beskriver att en fokusgrupp som består av bekanta kan underlätta och leda till en öppen och innehållsrik diskussion. Hon beskriver själv en negativ erfarenhet av en fokusgrupp där deltagarna var främlingar för varandra, vilket gav en sämre dynamik och mindre givande diskussion än i de grupper där deltagarna kände varandra. Författaren hade ingen tidigare erfarenhet av att arbeta med personer med schizofreni, vilket naturligtvis kan ha påverkat kvaliteten på fokusgrupperna. En fördel kan ha varit den minskade risken för påverkan från tidigare erfarenheter och att allt som diskuterades mottogs med samma förutsättningar. Möjligen fanns en nackdel i det att författaren kan ha haft svårigheter att tolka de olika åsikterna som kom fram i patientgruppen. Detta uppvägdes i viss mån av att en personal deltog som bisittare, vilken hade förmågan att främja diskussionen. Liksom vid fokusgrupperna finns det en risk för att en viss grupp av personer valde att delta i utvärderingen av skalan. Dels kan det vara personer med intresse för och större kunskap om ämnet än genomsnittet. Dels ses i bakgrundsinformationen om deltagarna att det var en grupp relativt högutbildade personer, och att de flesta hade eget boende. Det skulle vara anledning att ifrågasätta om utvärderingen är gjord på en grupp som är mer högfungerande än populationen i övrigt. Å andra sidan skulle skattningsformuläret sannolikt inte användas med alla patienter heller i kliniska sammanhang, utan det krävs en viss funktionsnivå för att kunna föreställa sig scenarion och skatta sin upplevda förmåga. I två andra utvärderingar av Exercise Self-Efficacy Scale (11,17) sågs ett samband mellan just utbildningsnivå och self-efficacy. I en av dessa studier (17) kunde man däremot konstatera att ålder, kön, arbets- eller familjeförhållanden inte hade något samband med self-efficacy. 47 Inklusionskriterierna för utvärderingen av skalan omfattade personer med diagnoserna schizofreni eller schizoaffektivt syndrom. Anledningen till att båda dessa två diagnoser ingick var att det underlättade rekryteringsprocessen avsevärt för personalen. Därför upplevdes det som ett smidigare tillvägagångssätt, och resultatet är därmed en skala som kan anses passa båda diagnosgrupper. Dataanalyserna gjordes också med kontroll för schizoaffektivt syndrom, utan någon nämnvärd skillnad i resultat. Att skalan fått en engelsk titel beror dels på att begreppet self-efficacy inte har någon självklar översättning, och dels för att även det svenska originalet har behållit den engelska titeln. Vid utvärderingen av skalan fick den titeln ”Tilltro till din förmåga att vara fysiskt aktiv”, vilket skulle kunna vara en förklarande underrubrik. På grund av det sekretesskrav mottagningen hade var det nödvändigt att lämna över datainsamlingen till personalen. Detta ledde till liten kontroll och insyn i hur den förlöpte, om tillvägagångssättet avvek från projektets plan eller om andra faktorer påverkade resultatet. Samtidigt skedde det i klinisk miljö på det sätt som skalan förhoppningsvis ska komma att användas. Det var också det enda sättet att etablera ett samarbete, och personalen fick muntlig och skriftlig information om tillvägagångssättet. En faktor som av ovanstående anledning inte gick att påverka var att tiden som gick mellan de två tillfällena inte blev exakt två veckor, som planerat, utan i några fall gick tre till fyra veckor emellan. Med tanke på att urvalet var relativt litet togs alla enkäter ändå med i analysen. Hade resultatet inte blivit så högt avseende test-retest reliabilitet hade det varit anledning att göra analysen utan de som föll utanför den i förhand bestämda tidsramen. Bandura (14) diskuterar huruvida en skattning av self-efficacy skulle kunna påverka en persons beteende. Han menar dock att om så vore, skulle beteendeförändringar vara mycket lätta att åstadkomma. Möjligen skulle det kunna finnas en motivationshöjande komponent i att höja sin prestation efter en självskattning. Detta har dock motbevisats i flera utvärderingar, som visar att personers motivationsnivå, känslomässiga reaktioner och prestationer är desamma oavsett om de föregås av en skattning av self-efficacy (14). Den här studiens goda resultat avseende test-retest reliabilitet skulle kunna peka i samma riktning, det vill säga att den första skattningen inte har agerat som en self-efficacy-höjande intervention. 48 Som tidigare nämnts, finns det en möjlighet att skalan innehåller överflödiga frågor, med anledning av en mycket hög inre överensstämmelse. En faktoranalys (33,35) skulle kunna visa på om det finns en gemensam bakomliggande faktor för några av frågorna, och därmed vara behjälplig i att eliminera några av dem. För det syftet bör urvalet bestå av ≥ 100 respondenter (35). I den här studien har faktoranalysen valts bort och fokus har varit att täcka in alla de områden som av målgruppen anses relevanta. Rattray och Jones (35) skriver också att en pilotstudie med ett mindre antal deltagare är tillämpligt innan ett nytt mätinstrument vidareutvecklas och en faktoranalys görs. Ett nästa steg skulle kunna vara att optimera mätinstrumentet genom att minska ned antalet frågor. 6.4 Forskningsetiska överväganden I samband med fokusgrupperna fanns en risk att någon skulle känna sig utlämnad eller tvungen att svara på en känslig fråga. I synnerhet i samband med fokusgrupperna med patienter iakttogs därför lyhördhet för att deltagarna eventuellt inte ville svara på alla frågor. Redan inledningsvis klargjordes att ingen skulle känna sig pressad att svara på allt utan att det var tillåtet att avstå. En personal som deltagarna kände, och därmed hade bättre förutsättningar än författaren att fånga upp eventuella negativa känslor och reaktioner, deltog. Därmed säkerställdes också möjligheten att kunna följa upp eventuella reaktioner på intervjun. I det fall att någon hade blivit ledsen eller upprörd under intervjun, fanns det också ytterligare en person på plats som kunde hantera det. Eftersom personalen skötte datainsamlingen i samband med enkätstudien, hade även patienterna som deltog i utvärderingen av skalan tillgång till personer som de kände väl. I det fall att någon fråga skulle väcka upprörda känslor fanns chansen att följa upp detta i trygghet. 6.5 Kliniska implikationer Exercise Self-Efficacy Scale – Schizophrenia Version (bilaga 9) kan användas i det kliniska arbetet med att främja fysisk aktivitet och motverka inaktivitet, samt i forskningsstudier om fysisk aktivitet för personer med schizofreni. Instrumentet har ett viktigt användningsområde i att urskilja vilka personer som har behov av extra stöd från vårdpersonal avseende fysisk aktivitet. Det tillhandahåller ett brett diskussionsunderlag för upplevda hinder för fysisk aktivitet, och torde även kunna användas för att utvärdera effekten av interventioner för att öka self-efficacy för fysisk aktivitet. 49 6.6 Slutsats Exercise Self-Efficacy Scale – Schizophrenia Version visade god reliabilitet. Den kan användas för självskattning av self-efficacy för fysisk aktivitet bland personer med schizofreni. Urvalet i den här studien (N=32) var relativt litet. Skalan kan förbättras genom att identifiera eventuellt överflödiga frågor, och med ett större urval (≥ 100) kan en faktoranalys göras med detta syfte. 50 7. REFERENSER 1. Kuo F, Lee C, Hsieh C, Kuo P, Chen Y, Hung Y. Lifestyle modification and behavior therapy effectively reduce body weight and increase serum level of brain-derived neurotrophic factor in obese non-diabetic patients with schizophrenia. Psychiatry Research 2012. 2. Herlofson, Ekselius, Lundh, Lundin, Mårtensson, Åsberg (Red.). Psykiatri. Studentlitteratur, Lund 2010. 3. Leutwyler H, Wallhagen M, McKibbin C. The Impact of Symptomatology on Response to a Health Promoting Intervention among Older Adults with Schizophrenia. The Diabetes Educator 2010;36(6):945-955. 4. Viron M, Baggett T, Hill M, Freudenreich O. Schizophrenia for Primary Care Providers: How to Contribute to the Care of a Vulnerable Patient Population. The American Journal of Medicine 2012;125:223-230. 5. Vancampfort D, Knapen J, Probst M, van Winkel R, Deckx S, Maurissen K, Peuskens J, De Hert M. Considering a Frame of Reference for Physical Activity Research Related to the Cardiometabolic Risk Profile in Schizophrenia. Psychiatry Research 2010;177(3):271-279. 6. Medeiros-Ferreiral L, Obiols J, Navarro-Pastor J, Zúñiga-Lagares A. Metabolic syndrome and healthrelated quality of life in patients with schizophrenia. Actas Españolas de Psiquiatría 2013;41(1):17-26. 7. Vancampfort D, Knapen J, Probst M, Scheewe T, Remans S, De Hert M. A systematic review of correlates of physical activity in patients with schizophrenia. Acta Psychiatrica Scandinavia 2012;125:352-362. 8. Bandura A. On the Functional Properties of Perceived Self-Efficacy Revisited. Journal of Management 2012;38(1):9-44. 9. Trost S, Owen N, Bauman A, Sallis J, Brown W. Correlates of adults' participation in physical activity: review and update. Medicine & Science in Sports & Exercise 2002;34(12):1996-2001. 10. Sallis J, Pinski R, Grossman R, Patterson T, Nader P. The Development of Self-Efficacy Scales for Health-Related Diet and Exercise Behaviors. Health Education Research 1988;3(3):283-292. 11. Shin Y, Jang H, Pender N. Psychometric Evaluation of the Exercise Self-Efficacy Scale Among Korean Adults with Chronic Diseases. Research in Nursing and Health 2001;24:6876. 51 12. Beebe L, Smith K, Burk R, Dessieux O, Velligan D, Tavakoli A, Tennison C. Effect of a motivational group intervention upon exercise self-efficacy and outcome expectations for exercise in schizophrenia spectrum disorders. Journal of the American Psychiatric Nurses Association 2010;16(2):105-113. 13. McAuley E, Lox C, Duncan T. Long-term Maintenance of Exercise, Self-Efficacy and Physiological Change in Older Adults. Journal of Gerontology 1993;48(4):218-224. 14. Bandura A. Guide for Constructing Self-Efficacy Scales. In: Pajares F, Urdan T (editors). Self-Efficacy Beliefs of Adolescents. Information Age Publishing, Greenwich CT 2006. 15. Everett B, Salamonson Y, Davidson P. Bandura’s exercise self-efficacy scale: Validation in an Australian cardiac rehabilitation setting. International Journal of Nursing Studies 2009;46:824-829. 16. Noroozi A, Ghofranipour F, Heydarnia A, Nabipour I, Tahmasebi R, Tavafian S. The Iranian version of the exercise self-efficacay scale (ESES): Factor structure, internal consistency and construct validity. Health Education Journal 2011;70(1):21-31. 17. van der Heijden M, Pouwer F, Pop V. Psychometric Properties of the Exercise Self-efficacy Scale in Dutch Primary Care Patients with Type 2 Diabetes Mellitus. International Journal of Behavioral Medicine 2013. Available at: http://link.springer.com.ezproxy.its.uu.se/article/10.1007/s12529-013-9308-z/fulltext.html Accessed 2013-04-19 18. American Psychiatric Association (Pub.) Diagnostic and Statistical Manual of Mental Disorders, 4th Edition – Text Revision (DSM-IV-TR) 2000. 19. Caldana Gordon P, Cynara Xavier J, Rodrigues Louzã M. Weight gain, metabolic disturbances, and physical health care in a Brazilian sample of outpatients with schizophrenia. Neuropsychiatric Disease and Treatment 2013;9:133-138. 20. Shephard R, Balady G. Exercise as cardiovascular therapy. Circulation 1999;99:963-72. 21. Socialstyrelsen. Nationella riktlinjer för sjukdomsförebyggande metoder 2011. Tobaksbruk, riskbruk av alkohol, otillräcklig fysisk aktivitet och ohälsosamma matvanor. Stöd för styrning och ledning. Available at: http://www.socialstyrelsen.se/Lists/Artikelkatalog/Attachments/18484/2011-11-11.pdf Accessed 2013-01-27 22. Socialstyrelsen. Nationella riktlinjer för sjukdomsförebyggande metoder 2011. Indikatorer. Bilaga. Available at: http://www.socialstyrelsen.se/nationellariktlinjerforsjukdomsforebyggandemetoder/Docume nts/nr-sjukdomsforebyggande-inikatorer.pdf Accessed 2013-05-11 52 23. Goodwin R. Association between physical activity and mental disorders among adults in the United States. Preventive Medicine 2003;36(6):698-703. 24. Beebe L, Tian L, Morris N, Goodwin A, Allen S, Kuldau J. Effects of exercise on mental and physical health parameters of persons with schizophrenia. Issues in Mental Health Nursing 2005;26(6):661-676. 25. Marzolini S, Jensen B, Melvielle P. Feasibility and effects of a group-based resistance and aerobic exercise program for individuals with schizophrenia: a multidisciplinary approach. Mental Health and Physical Activity 2009;2(1):29-36. 26. Acil AA, Dogan S, Dogan O. The effects of physical exercises to mental state and quality of life in patients with schizophrenia. Journal of Psychiatric Mental Health Nursing 2008;15(10):808-815. 27. Vancampfort D, De Hert M, Knapen J, Wampers M, Demunter H, Deckx S, et al. State anxiety, psychological stress and positive well-being responses to yoga and aerobic exercise in people with schizophrenia: a pilot study. Disability and Rehabilitation 2011;33(8):684689. 28. Arnhof Y. Onödig ohälsa. Hälsoläget för personer med funktionsnedsättning. Statens Folkhälsoinstitut 2008. Available at: http://www.fhi.se/PageFiles/3399/R200813_Onodig_ohalsa0807.pdf Accessed 2012-08-01 29. Zunft H, Friebe D, Seppelt B, Widhalm K, Remaut de Winter A, Vaz de Almeida M, Kearney J, Gibney M. Perceived benefits and barriers to physical activity in a nationally representative sample in the European Union. Public Health Nutrition 1999;2(1a):153-160. 30. Leas L, Mccabe M. Health Behaviors among Individuals with Schizophrenia and Depression. Journal of Health Psychology 2007;12:563-579. 31. McAlister A, Perry C, Parcel G. How individuals, environments, and health behaviors interact: Social cognitive theroy. In: Glanz K, Rimer B, Viswanath K (editors). Health Behavior and Health Education. Theory, research, and practice. 4th edition. San Francisco 2008. 32. Resnick B, Jenkins L. Testing the Reliability and Validity of the Self-Efficacy for Exercise Scale. Nursing Research 2000;49(3):154-159. 33. Polit D, Beck C, Hungler B. Essentials of Nursing Research. Methods, Appraisal and Utilization. 5th edition. Lippincott Williams & Wilkins, Philidelphia 2001. 34. Kazdin A. Methodological Issues & Strategies in Clinical Research. 3rd edition. American Psychlogical Association, Washington DC 2003. 53 35. Rattray J, Jones M. Essential elements of questionnaire design and development. Journal of Clinical Nursing 2007;16:234-243. 36. Nevill A, Lane A, Kilgour L, Bowes N, Whyte G. Stability of psychometric questionnaires. Journal of Sports Science 2001;19:273-278 37. Landis J, Koch G. The measurement of observer agreement for categorical data. Biometrics 1977;33(1):159-74. 38. Cluzeau F, Burgers J, Grol R, Mäkelä M, Littlejohns P, Grimshaw J, Hunt C. Development of an international appraisal instrument for assessing the quality of clinical practice guidelines: The AGREE project. Quality and Safety in Health Care 2003;12(1):18-23. 39. McLafferty I. Focus group interviews as a data collecting strategy. Journal of Advanced Nursing 2004;48(2):187-194. 40. McKinley R, Manku-Scott T, Hastings A, French D, Baker R. Reliability and validity of a new measure of patient satisfaction with out of hours primary medical care in the United Kingdom: development of a patient questionnaire. British Medical Journal 1997;314:193198. 41. Wibeck V. Fokusgrupper. Om fokuserade gruppintervjuer som undersökningsmetod. Studentlitteratur, Lund 2010. 42. Webb B. Using focus groups as a research method: a personal experience. Journal of Nursing Management 2002;10:27-35. 43. CODEX. Regler och riktlinjer för forskning. Available at: http://www.codex.vr.se/manniska5.shtml Accessed 2011-02-14 44. Brown S, Lent R, Gore P. Self-Rated Abilities and Self-Efficacy Beliefs: Are They Empirically Distinct? Journal of Career Assessment 2000; 8(3):223-235. 45. Maurer T, Andrews K. Traditional, Likert, and Simplified Measures of Self-Efficacy. Educational and Psychological Measurement 2000;60(6):965-973. 46. Boardman J, Grove B, Perkins R, Shepherd G. Work and employment for people with psychiatric disabilities. British Journal of Psychiatry 2003;182:467-468. 47. Moseley L. Unraveling the Barriers to Reconceptualization of the Problem in Chronic Pain: The Actual and Perceived Ability of Patients and Health Professionals to Understand the Neurophysiology. Journal of Pain 2003;4(4):184-189. 48. Streiner D. Starting at the Beginning: An Introduction to Coefficient Alpha and Internal Consistency. Journal of Personality Assessment 2003;80(1):99-103. 54 49. Weng L. Impact of the Number of Response Categories and Anchor Labels on Coefficient Alpha and Test-Retest Reliability. Educational and Psychological Measurement 2004;64(6): 956-972. 50. Shephard R. Limits to the measurement of habitual physical activity by questionnaires. British Journal of Sports Medicine 2003;37:197-206. 55 Bilaga 1 56 Datum: Bilaga 2 Tilltro till din förmåga att vara fysiskt aktiv Vi är intresserade av att veta hur säker du är på att du skulle klara av att vara fysiskt aktiv även om det tar emot av någon anledning. Nedan beskrivs några situationer som kan vara hinder för att vara fysiskt aktiv. Med fysiskt aktiv menas till exempel att du promenerar, cyklar, springer, simmar, spelar bollspel, jobbar i trädgården, styrketränar eller rör på dig på något annat sätt, minst 10 minuter åt gången. Kryssa för den siffra som stämmer bäst för dig. 1. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är trött? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 2. Hur säker är du på att du klarar av att vara fysiskt aktiv de dagar då du har varit på sysselsättning? (Till exempel daglig verksamhet, träffstuga, arbete, kurs) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 3. Hur säker är du på att du klarar av att vara fysiskt aktiv när det är dåligt väder? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 4. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har ont i kroppen? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 5. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har symtom av din sjukdom? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 57 6. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har biverkningar? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 7. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är arg, ledsen, rädd eller grubblar över något? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 8. Hur säker är du på att du klarar av att vara fysiskt aktiv efter att du har varit sjuk? (Till exempel när du har blivit frisk efter en förkylning) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 9. Hur säker är du på att du klarar av att vara fysiskt aktiv när aktiviteten ger kroppsliga reaktioner eller obehag? (Till exempel att du blir andfådd, svettas och hjärtat slår fortare) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 10. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är stressad över saker som du ska göra? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 11. Hur säker är du på att du klarar av att vara fysiskt aktiv när det finns andra saker som du hellre vill göra? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 58 12. Hur säker är du på att du klarar av att vara fysiskt aktiv när du inte når dina mål med aktiviteten? (Till exempel att gå ned i vikt, bli starkare eller orka gå längre) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 13. Hur säker är du på att du klarar av att vara fysiskt aktiv när du inte har stöd från andra personer? (Till exempel boendestöd, kontaktperson, sjukvårdspersonal, familj, vänner) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 14. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är bortrest? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 15. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har kommit hem efter ha varit inlagd på sjukhus? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 16. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har ont om pengar? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 17. Hur säker är du på att du klarar av att vara fysiskt aktiv när det är för mycket folk omkring dig? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 18. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har sömnproblem? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 59 Bilaga 3 Bakgrundsfrågor 1. Man □ 2. Ålder: 3. Diagnos: Kvinna □ Schizofreni □ Inget av dessa Schizoaffektivt syndrom □ □ 4. Hur länge har du haft din diagnos? 5. Har du några andra diagnoser eller sjukdomar? I så fall vilka?________________________ ________________________________________________________________________________ ________________________________________________________________________________ ________________________________________________________________________________ 6. Vilka mediciner tar du?_______________________________________________________ ________________________________________________________________________________ ________________________________________________________________________________ ________________________________________________________________________________ ________________________________________________________________________________ 7. Boendeform: □ Eget boende □ Eget boende med boendestöd □ Gruppbostad, serviceboende eller liknande □ Saknar bostad □ Annat, beskriv vad:________________________________________________________ 60 8. Hushållets sammansättning: (Kryssa i ett eller flera alternativ) □ Gift/sambo □ Bor med föräldrar □ Bor med barn □ Ensamboende □ Annat, beskriv vad:________________________________________________________ 9. Sysselsättning: (Kryssa i ett eller flera alternativ) □ Förvärvsarbete □ Studier □ Daglig verksamhet □ Arbetsträning □ Annat, beskriv vad:________________________________________________________ 10. Högsta utbildning: □ Ej hela grundskolan □ Grundskola □ Gymnasium □ Högskola/universitet □ Annan eftergymnasial utbildning, beskriv vad:___________________________________ 61 11. Hur mycket tid ägnar du en vanlig vecka åt fysisk träning, som får dig att bli andfådd, till exempel löpning, motionsgymnastik, bollsport? 12. □ Ingen tid □ Mindre än 30 minuter □ 30 minuter – 1 timme □ 1 – 2 timmar □ Mer än 2 timmar Hur mycket tid ägnar du en vanlig vecka åt vardagsmotion, till exempel promenader, cykling, trädgårdsarbete? Räkna samman all tid (minst 10 minuter åt gången). □ Ingen tid □ Mindre än 30 minuter □ 30 minuter – 1 timme □ 1 – 1,5 timme □ 1,5 – 2,5 timmar □ 2,5 – 5 timmar □ Mer än 5 timmar 62 Bilaga 4 Frågeguide vid fokusgrupp för personal Gruppen får skalan för att kunna diskutera utifrån den. Vill ha svar på: • Personalen egna erfarenheter av att hjälpa personer med schizofreni att bli mer fysiskt aktiva? • Prova att fylla i skalan för egen del. • Begreppet fysisk aktivitet ◦ Vad innebär det för personer med schizofreni? ◦ Vilka hinder för fysisk aktivitet brukar personerna uppleva? ▪ Psykiska ▪ Fysiska ▪ Kognitiva ▪ Praktiska ◦ Hur kan syftet med skalan presenteras på ett begripligt sätt? • Frågeområdenas relevans ◦ Vilka frågor skall bort? ◦ Vilka frågor fattas? • Språkvalet ◦ Vad bör förändras? ◦ Vad bör jag tänka på när jag formulerar nya frågor? • Instruktionerna ◦ Hur skall de formuleras? ◦ Vad bör ingå? • Gradering på skala ◦ Hur fungerar den här typen av skattning? • Layout ◦ Hur bör den anpassas? • Jag skall även intervjua en grupp personer med schizofreni, vad bör jag särskilt fråga dem om? 63 Bilaga 5 Frågeguide vid fokusgrupp för personer med schizofreni Vill ha svar på: • (Följdfrågor efter behov!) Fysisk aktivitet ◦ Vad innebär begreppet? ◦ Finns det något bättre ord för det? ◦ Exempel på fysisk aktivitet? Vilka former brukar deltagarna utföra? ◦ Hur viktigt är det att vara fysiskt aktiv? ◦ Hur påverkar/ökar fysisk aktivitet vårt välbefinnande? ◦ Vilka hinder för fysisk aktivitet brukar personerna uppleva? ▪ Psykiska ▪ Fysiska ▪ Kognitiva ▪ Praktiska ◦ Vad underlättar för personerna att vara fysiskt aktiva? • Self-efficacy ◦ Vad innebär det att vara säker på (tro på) sin förmåga? ◦ Hur varierar denna känsla, och i vilka sammanhang? • Be deltagarna att fylla i skalan och säga ifrån så fort de stöter på något de finner konstigt eller oklart. • Därefter diskutera utifrån varje fråga, för att få svar på: ◦ Vilka frågor skall bort? ◦ Vilka frågor saknas? ◦ Vad bör jag tänka på när jag formulerar nya frågor? ◦ Hur skall instruktionerna utformas? ◦ Hur känns det att skatta på skalan 1-10? ◦ Hur är intrycket av skalans layout? 64 Bilaga 6 Institutionen för folkhälso- och vårdvetenskap Masterprogrammet i folkhälsa Sammanfattning av viktig information Du tillfrågas härmed om att delta i en studie för att testa ett nytt frågeformulär, som handlar om att skatta tilltron till sin förmåga att vara fysiskt aktiv. Frågeformuläret har gjorts bland annat med hjälp av gruppintervjuer med personer med schizofreni och personal på psykosmottagning. Mer detaljerad information finner du på sidorna 2-4. Viktig information: • Det är frivilligt att vara med, och du har rätt att när som helst avbryta din medverkan utan att förklara varför. • Om du väljer att delta eller ej påverkar inte din fortsatta vård på mottagningen. • Ingen obehörig får tillgång till materialet som samlas in från dig. • Jag som gör studien får inte tillgång till ditt namn eller personnummer. • Alla deltagare är anonyma när resultatet publiceras. • Du kommer att få fylla i formuläret 2 gånger, med 2 veckors mellanrum. • Du kommer också att få svara på några frågor om dig själv. 65 Information till deltagare i forskningsstudie Bakgrund och syfte Fysisk aktivitet är viktigt för alla människor. Personer med schizofreni kan ha en mer begränsad förmåga att vara fysiskt aktiva jämfört med befolkningen i övrigt. Hos personer med schizofreni har fysisk aktivitet setts minska negativa symtom, leda till bättre kontroll över positiva symtom, ge bättre livskvalitet och normalisera kroppsuppfattning. Fysisk aktivitet påverkas av en persons tilltro till sin förmåga att klara av det. I arbetet med att stötta personer med schizofreni att bli mer fysiskt aktiva är det viktigt att ha redskap för att kartlägga denna tilltro till sin förmåga. Det finns idag inget frågeformulär om tilltro till förmågan att vara fysiskt aktiv, som är anpassat för personer med schizofreni. Den här studien syftar till att utveckla och testa ett sådant frågeformulär. Frågeformuläret kommer sedan att kunna användas i kliniskt arbete och vid forskning. Förfrågan om deltagande Du tillfrågas härmed om du vill delta i undersökningen där vi vill pröva ett nyutvecklat frågeformulär om tilltro till förmågan att vara fysiskt aktiv. Skalan har omarbetats efter gruppintervjuer både med personer med schizofreni och personal på psykosmottagning. Hur går studien till De som deltar i studien ombedes att fylla i samma frågeformulär vid två tillfällen, med två veckors mellanrum. Vi beräknar att det tar ungefär 15 minuter. Vid första tillfället får du förutom frågeformuläret också svara på några frågor om ålder, kön, diagnos, medicinering, boende, utbildning mm (så kallade bakgrundsuppgifter). Frågeformulären fylls i på mottagningen och det är mottagningspersonalen som delar ut och samlar in enkäterna. Vad innebär det att tacka ja till studien? Ditt deltagande är helt frivilligt och du kan avbryta din medverkan när som helst utan att ge en förklaring till varför. Om du väljer att avbryta din medverkan kommer alla insamlade uppgifter om dig från enkäten att förstöras. Ditt val att delta eller inte kommer inte att påverka den medicinska vård eller det omhändertagande du får på mottagningen. 66 Hantering av personuppgifter och insamlad information Enkäterna som du fyller i kommer att förvaras så att ingen obehörig kan ta del av dem. Jag (Jenny Düring) som gör studien kommer inte att få tillgång till ditt namn eller personnummer. Jag har även skrivit under en förbindelse om sekretess gentemot mottagningen. Personalen på mottagningen tar emot dina enkäter och ersätter dina personuppgifter med en kod. En lista på deltagarnas namn och kod förvaras inlåst på psykosmottagningen. Endast behörig personal på mottagningen har tillgång till den. Detta görs för att i enlighet med Personuppgiftslagen PUL (1998:204) skydda varje deltagares personuppgifter och lämnade information. Försäkring Det finns inte några påtagliga risker förenade med denna undersökning, men om något ändå skulle inträffa så gäller Patientförsäkringen. Information om denna finns på internet på adress: www.patientforsakring.se Presentation av studiens resultat Efter att studien avslutats och bearbetningen är genomförd, kommer resultatet att presenteras i form av ett examensarbete vid institutionen för folkhälso- och vårdvetenskap vid Uppsala universitet. Vi vill också senare presentera samma resultat i form av en vetenskaplig artikel. Alla resultat redovisas på ett sådant sätt att de inte kan spåras till någon enskild person. Du som deltagit i studien kommer om så önskas att få ta del av resultatet genom psykosmottagningen. 67 Ansvariga Om du har frågor är du välkommen att kontakta masterstudent Jenny Düring eller handledare Cecilia Rastad. Se kontaktuppgifter nedan. Jenny Düring, sjukgymnast, masterstudent Cecilia Rastad, sjukgymnast, medicine doktor Institutionen för folkhälso- och vårdvetenskap Institutionen för neurovetenskap, Uppsala Universitet Enheten för sjukgymnastik, e-post: [email protected] Uppsala Universitet och Centrum för Klinisk Forskning Dalarna (CKF) Nissers väg 3 79182 Falun 023-18307 e-post: [email protected] Om du har några frågor kan du ringa till sekreteraren på telefonnumret ovan och lämna ditt namn och telefonnummer så ringer vi upp, eller skicka e-post till oss direkt. 68 Bilaga 7 Institutionen för folkhälso- och vårdvetenskap Masterprogrammet i folkhälsa Samtycke Genom fylla i enkäten lämnar jag mitt samtycke till att delta och intygar att jag tagit del av informationen om studien och mina rättigheter: Ja, vill delta □ Nej, vill inte delta □ 69 Bilaga 8 Manual för personal vid testning av Exercise Self Efficacy Scale – Schizophrenia version För att vi skall kunna dra slutsatser av studiens resultat är det viktigt med ett enhetligt tillvägagångssätt när skalan fylls i. Därför måste studiens olika moment göras i en bestämd ordning. Rekrytering av deltagare Personal på mottagningen tillfrågar patienterna om de vill delta i studien. Kriterierna för att delta i studien är: • Ålder minst 18 år. • Diagnosen schizofreni eller schizoaffektivt syndrom sedan minst ett år. • Att ej ha bipolär sjukdom eller vanföreställningssymtom. Mättillfälle 1 • Innan deltagarna får fylla i enkäterna är det viktigt att de får ta del av information om studien. Varje deltagare får ett exemplar av informationshäftet, som är markerat med ”mättillfälle 1”, att läsa igenom och behålla. • Deltagarna får sedan en blankett om samtycke att fylla i för att intyga att de vill delta i studien. Denna blankett samlas in och kodas. • Därefter får deltagarna fylla i skattningsskalan, som är markerad med ”mättillfälle 1”. Personal kontrollerar att datumet är ifyllt och stämmer, och kodar blanketten. • Efter att ha fyllt i skattningsskalan får deltagarna fylla i formuläret med bakgrundsfrågor. Vid behov får de hjälp av personal, som därefter kodar blanketten. Mättillfälle 2 (efter 2 veckor) • Deltagarna får först informationshäftet med repetitionen av viktig information, som är markerat med ”mättillfälle 2”, och som de sedan får behålla. • Därefter får deltagarna fylla i skattningsskalan, som är markerad med ”mättillfälle 2”. Personal kontrollerar att datumet är ifyllt och stämmer, och kodar blanketten. 70 Förvaring av kodlistor och enkäter Kodlista med kod, namn och personnummer förvaras inlåst på Huddinge Psykosmottagning. De avidentifierade frågeformulären förvaras inlåsta på Huddinge Psykosmottagning och överlämnas sedan till Jenny Düring. Stort tack för din medverkan! Jenny Düring 2012-06-06 71 Bilaga 9 Exercise Self-Efficacy Scale – Schizophrenia Version Tilltro till din förmåga att vara fysiskt aktiv Namn: Datum: Vi är intresserade av att veta hur säker du är på att du skulle klara av att vara fysiskt aktiv även om det tar emot av någon anledning. Nedan beskrivs några situationer som kan vara hinder för att vara fysiskt aktiv. Med fysiskt aktiv menas till exempel att du promenerar, cyklar, springer, simmar, spelar bollspel, jobbar i trädgården, styrketränar eller rör på dig på något annat sätt, minst 10 minuter åt gången. Kryssa för den siffra som stämmer bäst för dig. 1. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är trött? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 2. Hur säker är du på att du klarar av att vara fysiskt aktiv de dagar då du har varit på sysselsättning? (Till exempel daglig verksamhet, träffstuga, arbete, kurs) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 3. Hur säker är du på att du klarar av att vara fysiskt aktiv när det är dåligt väder? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker ________________________________________________________________________________ Jenny Düring & Cecilia Rastad, Uppsala Universitet 2013. Skalan får användas med referens till författarna. 72 4. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har ont i kroppen? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 5. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har symtom av din sjukdom? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 6. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har biverkningar? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 7. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är arg, ledsen, rädd eller grubblar över något? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 8. Hur säker är du på att du klarar av att vara fysiskt aktiv efter att du har varit sjuk? (Till exempel när du har blivit frisk efter en förkylning) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 9. Hur säker är du på att du klarar av att vara fysiskt aktiv när aktiviteten ger kroppsliga reaktioner eller obehag? (Till exempel att du blir andfådd, svettas och hjärtat slår fortare) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker ________________________________________________________________________________ Jenny Düring & Cecilia Rastad, Uppsala Universitet 2013. Skalan får användas med referens till författarna. 73 10. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är stressad över saker som du ska göra? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 11. Hur säker är du på att du klarar av att vara fysiskt aktiv när det finns andra saker som du hellre vill göra? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 12. Hur säker är du på att du klarar av att vara fysiskt aktiv när du inte når dina mål med aktiviteten? (Till exempel att gå ned i vikt, bli starkare eller orka gå längre) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 13. Hur säker är du på att du klarar av att vara fysiskt aktiv när du inte har stöd från andra personer? (Till exempel boendestöd, kontaktperson, sjukvårdspersonal, familj, vänner) 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 14. Hur säker är du på att du klarar av att vara fysiskt aktiv när du är bortrest? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 15. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har kommit hem efter ha varit inlagd på sjukhus? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker ________________________________________________________________________________ Jenny Düring & Cecilia Rastad, Uppsala Universitet 2013. Skalan får användas med referens till författarna. 74 16. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har ont om pengar? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 17. Hur säker är du på att du klarar av att vara fysiskt aktiv när det är för mycket folk omkring dig? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker 18. Hur säker är du på att du klarar av att vara fysiskt aktiv när du har sömnproblem? 1□ 2 □ inte alls litet grand 3 □ något 4 □ ganska 5 □ mycket 6 □ helt säker ___________________________________________________________________________________________________________ Jenny Düring & Cecilia Rastad, Uppsala Universitet 2013. Skalan får användas med referens till författarna. 75