Diabetes och ögat
advertisement

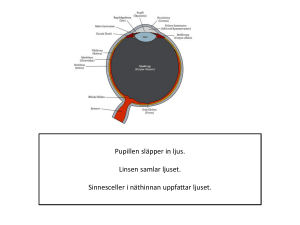
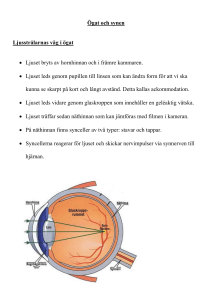
Diabetes och ögat Diabetes är en av våra vanligaste sjukdomar. Diabetes kan i vissa fall medföra förändringar i kroppens blodkärl, bland annat i ögats näthinna. Om dessa inte upptäcks i tid kan de på sikt leda till försämrad syn och i sällsynta fall blindhet. Idag har vi undersökningsmetoder som gör det möjligt att upptäcka förändringar innan du själv märker av symtom så som t.ex. synnedsättning. Synskärpan på ett skadat öga kan inte alltid återskapas, men förloppet kan oftast bromsas. Det finns två typer av diabetes. Cirka 4% av Sveriges befolkning har diabetes. Av dem som är över 80 år är drygt var femte person drabbad. Typ 1 (ungdomsdiabetes) utgör 10–20% av alla Typ 1 diabetesfall och beror i de flesta fall på Insulinbrist Typ 2 (åldersdiabetes) utgör 80–90% av alla diabetesfall och beror på att kroppens celler inte kan tillgodogöra sig Insulinet, s.k. insulinresistens, i kombination med en sviktande insulinproduktion. Typ 2 Diabetes är en snabbt växande sjukdom och antalet patienter i Europa beräknas öka med ca 25% under de kommande tio åren. I första hand är det diabetes Typ 2 som blir vanligare på grund av försämrade kostvanor och minskad motion. Synen är ett av våra viktigaste sinnen. När vi öppnar ögonen strömmar ljuset in. Det passerar genom hornhinnan, linsen och glaskroppen och vidare till näthinnan. Näthinnan består av miljontals små synceller som fångar upp det vi ser. Syncellerna omvandlar bilden till elektriska signaler som skickas till hjärnan där bilden återskapas. Vad är diabetesretinopati? Diabetesretinopati är ett samlingsbegrepp för de förändringar som kan uppkomma i näthinnan vid diabetes. Förloppet är smygande och förändringarna är till en början helt symtomfria. Med tiden kan gula fläcken (macula) påverkas eller blödningar i glaskroppen uppstå, som kan ge symtom i form av synnedsättning. Frisk ögonbotten Diabetesförändringar Näthinnan består av ett stort antal små blodkärl (kapillärer). Vid diabetes förändras dessa. De förhöjda blodsockervärdena leder till att kärlväggarna försvagas och små utbuktningar på blodkärlen uppstår (mikroaneurysm). Utbuktningarna är de första synliga förändringarna och vid undersökningen syns de som små röda prickar på näthinnan. I vissa fall kan utbuktningarna brista och börja läcka olika blodprodukter. Då syns förändringarna som svullnader, blödningar eller som utfällningar av blodfetter (så kallade hårdaexsudat). När utfällningarna hamnar i gula fläcken påverkas synförmågan. I ett senare skede kan kapillärer täppas till varvid små mikroinfarkter uppstår. Detta leder till ett försämrat blodflöde och syrebrist i näthinnan. Kroppen försöker kompensera detta genom utsöndring av olika ämnen som stimulerar bildandet av nya blodkärl (kärlproliferation). Problemet är att de nybildade blodkärlen är svaga och lätt brister. Då uppstår blödningar i glaskroppen eller framför näthinnan som leder till en hastig synnedsättning. I slutändan kan blödningarna leda till ärrbildning på näthinnan som därmed riskerar att lossna och i värsta fall orsaka blindhet. Hos personer med diabetes av Typ 1 och som insjuknat före 10-årsåldern förekommer i praktiken inga näthinneförändringar före puberteten. Hos personer med diabetes av Typ 2 syns näthinneförändringar i upp till en tredjedel av fallen redan då diabetesdiagnosen ställs. Hur vanligt är diabetesretinopati? Proliferativa förändringar. Man räknar med att 35–65% av alla personer med diabetes har någon form av näthinneförändringar och för 10–35% är synen hotad. Diabetesretinopati som hotar synen har två former. Hos personer med diabetes av Typ 1 är tillväxt av nya små blodkärl (så kallade proliferativa förändringar) den vanligaste formen. Bland personer med diabetes av Typ 2 är förändringar i området kring gula fläcken (så kallad makulopati) vanligast. Riskfaktorer. Det finns några saker som vi vet påverkar uppkomsten och förloppet av diabetesretinopati De viktigaste riskfaktorerna är: Sjukdomsdurationen(det vill säga hur länge någon har haft diabetes) Makulopati Efter 20 år med sjukdomen har ca 90% av både Typ 1 och Typ 2 patienterna någon form av näthinneförändringar. Otillfredställande inställning av blodsockervärdet Hos både Typ 1 och 2 är blodsockervärdet av avgörande betydelse för prognosen. Högt blodtryck. Avvikande blodfettsvärden. Hormonella omställningar. Ex. graviditet Rökning Förebyggande åtgärder Till att börja med krävs god kontroll av grundsjukdomen, blodtryck, blodfetter men även att man slutar röka. Dessutom är det viktigt att ögonbotten (näthinnan) undersöks regelbundet genom ögonbottenfotografering. eller av ögonläkare. Då kan de smygande, helt symtomfria förändringarna upptäckas i tid Ögonbottenfotografering – hur går det till? För att kunna fotografera ögonbotten med bästa möjliga bildkvalitet används pupillvidgande ögondroppar. Därefter fotograferas ögonbotten med en specialkamera. Pupillerna förblir stora i ett par timmar och i vissa fall ända till nästa dag. Fram till pupillen återfått sin naturliga storlek påverkas synskärpan och du ska undvika bilkörning. Du kan även komma att känna dig bländad av starkt ljus och då kan ett par solglasögon minska besvären. Hur ofta skall ögonen undersökas? Första undersökningen Typ 1 från 10-års ålder. Typ 2 vid diabetesdebut. För mer information Diabetesförbundet http://www.diabetes.se Fortsatta kontroller Som regel kontrolleras ögonbotten vartannat till vart tredje år. Välreglerade kostbehandlade Typ 2 diabetespatienter kontrolleras vid diabetesdebuten och sedan vid terapistart. Om förändringar på ögonbotten upptäcks individanpassas kontrollintervallerna Specialundersökningar på ögonkliniken Fluoresceinangiografi. Det innebär att ett gult färgämne sprutas in i ett blodkärl i armen före själva ögonbottenfotograferingen för att upptäcka behandlingskrävande områden. Ultraljudsundersökning för att utesluta näthinneavlossning i de fall då glaskroppen grumlats av blod. OCT-undersökning (Optical Coherence Tomography) ger en snittbild av näthinnan som underlättar bedömning av eventuell svullnad i gula fläcken. 10 .